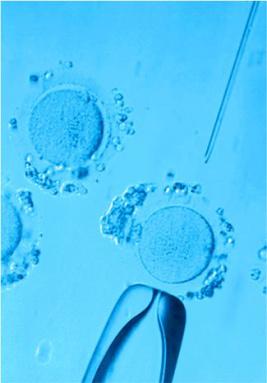
что влияет на качество яйцеклеток при эко
Как улучшить качество яйцеклеток
Лебедева Марина Юрьевна
Яйцеклетками называются женские половые клетки, которые при оплодотворении сперматозоидом превращаются в зародыш. Количество яйцеклеток у женщины ограничено и определено так называемым овариальным резервом. Первичные клетки – предшественники ооцитов – образуются еще на ранних эмбриональных сроках плода женского пола. Максимальное их количество регистрируется у пятимесячного плода и достигает нескольких миллионов. Значительная часть этих клеток деградирует еще во внутриутробном периоде. При рождении их количество не превышает одного миллиона единиц, а к 7-ми годам снижается еще примерно в три раза.
Поскольку яйцеклетки присутствуют в женском организме с рождения, то на протяжении многих лет вплоть до исчерпания их ресурса на них воздействует все те же факторы, которые оказывают влияние на организм. Но в отличие от органов, ооциты лишены механизма регенерации, т.е. они не обновляются, как клетки кожи, печени, почек, легких и т.д. Это означает, что состояние яйцеклеток во многом определяется образом жизни девушки, начиная с момента зачатия.
Созревание яйцеклетки начинается в фолликулах – специальных «мешочках», образующихся в яичниках. Под действием отдельных половых гормонов в течение менструального цикла образуется один доминантный фолликул, который разрывается примерно на 14-день, выпуская половую клетку (процесс овуляции). Фимбрии маточной трубы (специальные пальчиковые образования на ее концах обращенные в брюшную полость) захватывают яйцеклетку в просвет маточной трубы. Там она ожидает сперматозоид, и если происходит оплодотворение, она начинает свое движение к матке посредством сокращения гладкой мускулатуры труб и двигательной функции ее ресничного эпителия. Этот путь занимает у оплодотворенного ооцита около недели. Если она не встречается со сперматозоидом, то разрушается и начинается отторжение эндометрия с менструальными выделениями.
Внешние признаки низкого качества яйцеклеток

С высокой вероятностью судить о состоянии яйцеклеток также можно и по изменению характера менструального цикла. При снижении продуктивности ооцитов он укорачивается, а выделения становятся скудными. Такая картина характерна для наступления ранней менопаузы, но может носить и временный характер, будучи обусловлена стрессами либо заболеваниями. Более точно определить репродуктивную способность яйцеклеток помогут лабораторные исследования и УЗИ.
Как улучшить яйцеклетки перед ЭКО
Экстракорпоральное оплодотворение (ЭКО) помогает сперматозоиду встретиться с яйцеклеткой и проникнуть внутрь. Все остальное остается во власти природы, поэтому исход программы во многом определяет состояние родительского материала. Перед процедурой ЭКО необходимо добиться максимально высокой репродуктивной способности ооцитов, которые будут отбираться при пункции. Это повысит шансы оплодотворения и трансплантации эмбриона.
На состояние яйцеклеток благоприятно влияет подготовительный период, в ходе которого женщина ведет максимально здоровый образ жизни. В этот период необходимо исключить:
Низкая продуктивность ооцитов плохо сказывается на развитии эмбриона. Поэтому очень важно получить от женщины перед ЭКО самые лучшие яйцеклетки. Между тем у дам после сорокалетнего рубежа только 15-20% яйцеклеток могут считаться качественными.
Кроме здорового образа жизни, полноценного питания, один из факторов повышения продуктивности ооцитов – регулярная половая жизнь. Занятия сексом устраняют застойные явления в органах малого таза, способствуя снабжению их кислородом и питательными веществами, ускоряя обменные процессы в их тканях. Хорошее здоровье яичников, безусловно, сказывается и на состоянии ооцитов.
Важную роль в репродуктивных способностях женщин играет ее рацион питания. Один из ключевых факторов – нормализация массы тела (норма ИМТ 18,5-25). Следить нужно не только за калорийностью рациона, но также за балансом макроэлементов, и употреблять больше пищи, содержащей витамины, минералы. Отмечается позитивное воздействие на репродуктивную систему полиненасыщенных жирных кислот, богатых растительным маслами, первое из которых – льняное. Чтобы покрыть потребность в этих полезных веществах, достаточно двух столовых ложек в день. Желательно пройти курс такой «маслотерапии» в период подготовки к беременности, или заменить его на прием капсул омега 3.
Медикаментозная терапия, направленная на улучшение яйцеклеток, назначается в случаях, когда прежде были неудачные попытки ЭКО. А также, если для этого есть показания, основанные на анамнезе и лабораторных исследованиях.
Что вредит яйцеклеткам?
Поскольку продуктивность ооцитов напрямую зависит от иммунитета и общего тонуса организма, напрямую и косвенно навредить им может все, что ухудшает здоровье. Если выделить самый значимый фактор, то им окажется образ жизни. Он может быть здоровым и нездоровым. В это понятие входит:
Среди вредных привычек, не считая тяжелых наркотиков, на первом месте по оказанию вреда для репродуктивности женщины оказывается табакокурение. В табачном дыме содержится большое количество токсинов, которые проникают во все ткани организма. Яйцеклетка легко угнетается токсичными веществами. В таком состоянии растет риск усложнения зачатия и аномального развития плода. Алкоголь тоже вреден, поскольку оказывает токсическое воздействие на организм. Стоит отметить, что в умеренных количествах и качественный алкоголь женщина может себе позволить. Выпить бокал красного вина на каком-то торжестве – вреда не будет. Тем не менее с курением необходимо расставаться.
Для восстановления организму нужен восьмичасовой сон. Хроническое недосыпание неизбежно приведет к сбоям в работе нервной системы и понизит иммунитет, что обязательно отразится и на свойствах половых клеток.
Для будущих мам, проходящих по протоколу ЭКО, очень важно благоприятное эмоциональное состояние. Нужно научиться справляться с волнением без фармакологии. Для этого рекомендуется изначально сконцентрироваться на выполнении этапов программы, сохраняя сдержанный оптимизм относительно ее результатов.
Активный образ жизни помогает не только держать тело в тонусе, но и поддержке высокого психоэмоционального состояния. Умеренная физическая нагрузка ускоряет метаболизм и способствует нормальной работе эндокринной системы, столь важной для состояния ооцитов.
Причиной ухудшения продуктивности яйцеклеток и даже бесплодия могут стать гинекологические заболевания, в частности поликистоз яичников (СПКЯ), эндометриоз, мочеполовые инфекции. В этом случае необходимо проводить специфическое лечение, в зависимости от патологии.
Можно ли улучшить состояние яйцеклеток после 40 лет?

Для продления фертильности и улучшения функциональных свойств яйцеклеток женщинам рекомендуется ввести в рацион продукты богатые витаминами С, Е, В, D, а также такими минералами, как цинк и йод.
Современные методы вспомогательной репродуктивной медицины позволяют женщинам за сорок располагать ранее взятыми ооцитами, подвергнутых криоконсервации (заморозке). Такие клетки можно разморозить чрез много лет, и они будут пригодны для оплодотворения и трансплантации.
Как мы улучшаем качество яйцеклеток и эмбрионов
Нередко в клинику МАМА приходят женщины, которые не могут забеременеть даже при ЭКО из-за того, что жизненный потенциал их эмбрионов снижен. Как с этим справляются в клинике МАМА, рассказывает наш старший эмбриолог Елена Евгеньевна Захарова.
Стресс для яйцеклетки
На качество яйцеклеток влияет множество факторов. Это и эндометриоз, и сахарный диабет, и перенесенное заболевание, и хронический стресс, и масса других обстоятельств. Учесть все эти условия развития яйцеклетки и дать точный прогноз успешности формирования эмбриона не сможет ни один врач. Но точно известно: есть огромное количество факторов, провоцирующих нарушение баланса питательных веществ в разных органах и тканях. И яичники не исключение — они также могут не получать нужное количество одних веществ, и испытывать переизбыток других. Созревающий
в яичнике ооцит при этом начинает считывать тревожные знаки о состоянии окружающей среды. Природа в данном случае включает механизм «защиты», клетка как бы перестраховывается и запускает программу самоликвидации, не оставляя себе шансов противостоять неблагоприятному воздействию. Чтобы осуществить этот план, за пределами ядра яйцеклетки, в цитоплазме, образуются молекулы (их можно назвать «молекулами стресса») которые и будут производить угрожающий жизни белок. За этот процесс отвечает ген с красноречивым названием harakiri (HRK). Другими словами, заболевание женщины, гормональная терапия, или, например, курение — это стресс для яйцеклетки, который провоцирует запуск программы самоуничтожения. При этом такая программа реализуется уже в клетках эмбриона (ранним признаком апоптотической гибели является цитоплазматическая фрагментация). Но известно, что на самом деле подобное воздействие на ооцит может не представлять смертельной угрозы для будущих эмбрионов (конечно, только в том случае, если не происходит генетический сбой). Как «убедить» в этом сами эмбрионы?
Молекулярная медицина в действии
В начале 2000-х сотрудники кафедры эмбриологии биологического факультета МГУ им. М. В. Ломоносова, в том числе являвшиеся сотрудниками клиники МАМА, приступили к исследованию олигонуклеотидов как терапевтических молекул, повышающих жизнеспособность эмбрионов, полученных in vitro. Клиническое использование этих «умных» молекул — большое и крайне перспективное направление современной молекулярной медицины.
Специалисты из МГУ и клиники МАМА проделали огромную работу, изучая влияние олигонуклеотидов на эмбрионы млекопитающих, и установили, что даже несколько олигонуклеотидов способны нейтрализовать те молекулы, которые собираются запустить «самоубийство» эмбриональной клетки.
Вместе с тем гибель эмбрионов с генными мутациями, которая запрограммирована природой, остановить нельзя никак. Другими словами, этот терапевтический эффект олигонуклеотидов помогает выжить только здоровым яйцеклеткам и эмбрионам, которые «решили перестраховаться».
Безопасность и эффективность метода была доказана масштабными доклиническими исследованиями, проведенными на кафедре эмбриологии как in vitro, так и in vivo. Олигонуклеотиды высокоспецифичны, то есть направлены исключительно на «молекулы стресса» и ни на что другое влиять не могут.
Олигонуклеотидную технологию применяют в протоколах ЭКО в клинике МАМА, метод получил название EVA-System(Embryo Vitality Assistance, «повышающий жизнеспособность эмбрионов»). Наши сотрудники неоднократно докладывали о нем на международных конференциях и публиковали статьи в различных научных журналах. EVA-System защищена двумя патентами — ее можно использовать только в клинике МАМА, а само название является товарным знаком.
Секреты хороших результатов в программах ЭКО+ИКСИ
Многие считают, что положительный исход ЭКО полностью зависит от репродуктолога. Но успех программы ЭКО+ИКСИ заключается в слаженной работе всех специалистов клиники, а также и от самих пациентов. Врач консультирует пациента, назначает анализы и готовит к программе. После осуществляется пункция яйцеклеток и подсаживается эмбрион. Врач контактирует с пациентом все время: при обследовании, во время участия в протоколе ЭКО, в период после процедур. Потому вполне логично, что при выборе клиники пациенты обращают внимание на репродуктолога, отношения, которые устанавливаются между ними и врачом. Но только ли от этого зависит итог участия в программе?
После пункции полученные ооциты передаются в лабораторию. И с данного момента будущее ребенка переходит в руки состава врачей-эмбриологов. Какой расходный материал, какие среды используются в лаборатории, насколько они стабильны, соблюдается ли температурный режим это все очень важно и для правильного оплодотворения, и для последующего культивирование эмбрионов. Клиника OXY-center при прохождении программ ЭКО+ИКСИ предоставляет только высококачественные расходные материалы, используются сертифицированные среды для культивирования. Здесь важна каждая деталь, и мы обращаем пристальное внимание на все мелочи процесса.
Рассмотрим кратко описание функционирования эмбриологической лаборатории, а также те работы, которые выполняет врач-эмбриолог.
Важность температурных режимов (термостабилизация) для всех эмбриологических процедур
Организм способен поддерживать постоянную температуру, причем этот процесс происходит с высокой точностью. При естественном зачатии яйцеклетка движется к матке при 37 градусах по Цельсию. Очень важно и при оплодотворении «в пробирке» (и других способах ВРТ) обеспечивать клеткам нужный температурный режим. Поэтому одна из целей эмбриолога приблизить условия проведения процедур в рамках протокола ЭКО к естественным и обеспечить ооцитам нужную температуру. Это же относится и к условиям созревания эмбрионов. Для этого в клинике «Oxy center» практикуют обеспечение термостабилизации.
Термостабилизация подразумевает прогрев всех инструментов, используемых при работе с эмбрионами и ооцитами: иглы для пункции, катетеры, пробирки для фолликулярной жидкости. Поддержание нужной температуры возможно благодаря специальным термостоликам, которыми оборудована эмбриологическая лаборатория.
Контроль уровня углекислого газа и температуры в инкубаторе
При манипуляциях, направленных на оплодотворение яйцеклетки, а также культивирование эмбриона, важно сохранять не только определенную температуру, но и уровень кислорода, влажности, углекислого газа. Используемые нашей клиникой инкубаторы имеют интегрированные термометры и сенсоры, которые регулируют и измеряют данные показатели. Однако для дополнительного контроля их необходимо снимать и вручную. Измерения проводятся нашими эмбриологами с помощью независимых приборов. Полученные показания сравнивают с теми, что высвечиваются на дисплее инкубатора.
Как проходит процедура
В день пункции эмбриолог в лабораторных условиях изучает сперму. Прежде, чем добавить сперму в среду с ооцитами, ее обрабатывают средствами для удаления семенной плазмы, очищают, центрифугируют, затем микроскопируют, определяют качество спермы и отправляют в инкубатор. Это проводится для получения полноценных и подвижных сперматозоидов. Полученные яйцеклетки врач-эмбриолог совместно с врачом-репродуктологом просматривает под микроскопом и отбирает лучшие, способные к оплодотворению, которые затем переносят в инкубатор с пониженным содержанием кислорода и соблюдением оптимальных условий для культивирования. Они воссоздают натуральную среду в организме будущей матери. Эмбрионы восприимичивы к загрязнению на молекулярном уровне, поэтому в лаборатории строго контролируется чистота и качество воздуха. Для этого применяется уникальная система фильтрации из нескольких стадий. За ее счет достигается стерильная для эмбрионов атмосфера.
Оплодотворение клеток производят по истечению нескольких часов после проведения пункции. Начальные стадии ИКСИ проводятся, как и стандартный цикл ЭКО. При ИКСИ врач-эмбриолог находит сперматозоиды (выбираются подвижные сперматозоиды с лучшей морфологией), обездвиживает их, «всасывает» и вводит в саму яйцеклетку с помощью микроиглы. Ооцит при этом закрепляется в определенном положении посредством микропипетки (холдинга) с противоположной стороны. Эта процедура требует аккуратности и внимательности, а для ее проведения необходим специальный микроманипулятор.
Этот алгоритм действий повторяется отдельно для каждого полученного ооцита. Яйцеклеточная мембрана обладает эластичностью, и минимальное отверстие от микроиглы быстро затягивается благодаря этому свойству мембраны. Далее эмбрионы в индивидуальных каплях специальной среды растут в инкубаторе. Проводится обязательный ежедневный мониторинг их развития. Есть еще три важных вопроса, решаемые репродуктолого и эмбриологом сообща: когда, сколько и какие эмбрионы подсаживать.
Когда и сколько переносить эмбрионов в маточную полость?
В нашей клинике этот вопрос решается индивидуально для каждой супружеской пары. На основании оценки качества эмбрионов, они могут быть перенесены на 3 или 5 сутки после пункции. Так же возможен двойной перенос (на 3 и 5 сутки). Перед началом переноса репродуктолог обсуждает с супругами эмбриологическую ситуацию: сколько имеется эмбрионов, какого они качества, сколько будет перенесено, сколько может быть подвергнуто криоконсервации витрификационным методом, то есть заморозкой, минуя стадию льда. Пациенткам OXY-center мы переносим в маточную полость не более 2-х эмбрионов, по международным стандартам, для понижения риска возникновения многоплодной беременности.
Какие эмбрионы отбираются для переноса?
Это очень важное решение. Принимает его врач-эмбриолог, оценивая эмбрионы непосредственно перед переносом. Лучшая стадия развития утро третьего дня, примерно через 65 часов после ЭКО+ИКСИ. Это 8-клеточный этап. До этого развитие эмбриона идет за счет запасов «материнских» ресурсов, которые накапливает за время роста и созревания яйцеклетка. Дальнейшее его развитие зависит от того, какой геном был сформирован и как своевременно произойдет переход развития на новый этап, зависит и дальнейший рост эмбриона. Как раз на этот период (стадия 4-8 бластомеров) и наступает замирание в развитии многих эмбрионов в результате ошибок в геноме, которые либо перешли от клеток родителей, либо возникли при их слиянии.
К 5 дню внутри эмбриона формируется полость, заполненная жидкостью, увеличивающаяся в размерах, а затем образуется бластоциста. При этом в самой бластоцисте, клетки подразделяются на два типа: те, из которых далее формируется плод (эмбриобласт), и те, из которых формируется плацента (трофобласт). Трофобласты отвечают за имплантацию эмбриона, то есть его крепление в эндометрий. Плацента даст начало внезародышевым оболочкам плода.
В чем заключается процедура переноса?
Большая часть женщин переживает эмбриональный перенос безболезненно: он осуществляется быстро и пациентка может не заметить окончания процедуры. Иногда, эмоционально лабильным женщинам может потребоваться поддержка психолога. При переносе в качестве инструмента применяется гибкий мягкий катетер, заполняемый питательной средой с содержанием одного или нескольких эмбрионов. Перенос происходит под контролем УЗИ, чтобы отслеживать движение среды с эмбрионами в маточной полости. Мы приглашаем приходить на перенос супруга, для психологической поддержки пациентки.
Шанс забеременеть после ИКСИ выше, чем при стандартном ЭКО, до 30%, поэтому мы используем в нашей клинике ЭКО+ИКСИ. После микроинъекции число оплодотворённых ооцитов 60%, а вероятность формирования эмбриона 95%. При необходимости, в ходе подготовки к ВРТ, врач-генетик обследует и консультирует супружескую пару. При знаичтельной вероятности проявления у будущего ребенка различных генетических патологий врач проводит кариотипирование обоих представителей пары, преимплантационная генетическая диагностика (ПГД) эмбрионов. ПГД позволяет отобрать здоровые эмбрионы, которые затем перенесут в маточную полость, а также отсеять эмбрионы с риском отклонений. Данная процедура повышает возможность появления на свет генетически здорового ребенка, а также общую вероятность возникновения беременности при ЭКО+ИКСИ. Задача специалистов «Oxy center» заключается не только в преодолении бесплодия и сохранении ожидаемой беременности, но и при минимальном воздействии на организм матери помочь ей выносить и родить здорового и крепкого малыша.
Как улучшить качество яйцеклеток перед ЭКО
С каждым годом популярность вспомогательных репродуктивных технологий (ВРТ) возрастает. Одним из самых часто используемых методов преодоления бесплодия остается экстракорпоральное оплодотворение (ЭКО). Несмотря на достаточно высокую эффективность данного способа решения проблемы, он не всегда гарантирует успех.
Стаж работы 10 лет.
Одной из причин неудачного ЭКО могут стать нарушения в строении и функции ооцитов женщины, желающей забеременеть. Учитывая данный факт, многие из пациенток интересуются тем, как повысить качество яйцеклеток перед ЭКО.
Особенности развития клеток
В отличие от сперматозоидов, которые постоянно синтезируются в яичках мужчины на протяжении всей его жизни, ооциты формируются еще в утробе. Их количество ограничено. Каждая женщина имеет определенный запас яйцеклеток, которые потом постепенно дозревают. В норме каждая овуляция является моментом выхода из фолликула готового к оплодотворению ооцита. Для решения вопроса о том, как повысить качество яйцеклеток перед ЭКО, лучше предварительно проконсультироваться у специалиста-репродуктолога.
Чтобы получить пригодные к оплодотворению ооциты, он назначает схему стимуляции овуляции. Для этого используются гормональные препараты.


Здоровый образ жизни
Наиболее доступным методом нормализации качества половых клеток как женщины, так и мужчины является здоровый образ жизни. Напрямую повлиять на качество конкретного ооцита таким путем не получится. Однако общее укрепление организма способствует стабилизации всех метаболических процессов с положительным влиянием на репродуктивную функцию. В результате шанс на созревание качественной яйцеклетки увеличивается.
Типичными советами, которые получают практически все женщины, желающие использовать ЭКО, являются:
Здоровый образ жизни является универсальным методом нормализации функции как репродуктивной системы, так и всего организма.
Витамины
Перед тем как улучшить качество яйцеклеток перед ЭКО при помощи гормональных препаратов, женщине могут назначать другие лекарственные средства или биологически-активные добавки:
Фолиевая кислота
Витамин B9 является эффективным при планировании как обычной беременности, так и процедуры экстракорпорального оплодотворения. Данное вещество способствует нормализации созревания яйцеклеток с улучшением их качества. Фолиевая кислота играет важную роль в процессе функционирования репродуктивной системы и всего организма. Она повышает усвояемость других витаминов группы B (подробнее читайте здесь).
Инозитол
Витамин, который также необходим организму женщины для нормального оплодотворения. Его часто назначают, если при обследовании было установлено недостаточное качество ооцитов. Инозитол является важным компонентом фолликулярной жидкости и обеспечивает физиологичный процесс созревания яйцеклетки.
Помимо указанных веществ, врач для повышения качества ооцитов проводит комплексное обследование с назначением других препаратов данной группы. Достаточно часто врачи приписывают витамины D3, B12 и другие.
Мнение врача
Врач репродуктолог, акушер-гинеколог, к.м.н.
Специализированные медикаменты
Несмотря на относительно слабую возможность влияния на состояние яйцеклеток, существуют отдельные препараты, которые могут воздействовать на качество ооцитов, повышая его. Одним из таких представителей является «Фертинатал». Средство относится к полифункциональным стероидным веществам, однако не является гормоном. Оно способствует увеличению качества яйцеклеток и иногда рекомендуется женщинам для подготовки к ЭКО.
Главным недостатком данного средства остается его отсутствие на российском рынке. Его покупают, а потом передают пациенткам из США. В интернете можно найти много сайтов и форумов, где предлагают приобрести соответствующий препарат. Однако данный вопрос обязательно нужно обсуждать с лечащим врачом.
Вопрос, как улучшить качество яйцеклеток перед ЭКО, вы можете задать репродуктологу клиники «АльтраВита». В каждом конкретном случае ответ на него будет отличаться, потому что у разных женщин обнаруживаются разные причины ухудшения качества ооцитов. Только после обследования врач может делать выводы о состоянии репродуктивной системы женщины и судить о способах воздействия на качество её половых клеток.
В клинике «АльтраВита» применяются самые разнообразные программы экстракорпорального оплодотворения, которые позволяют получить качественные яйцеклетки у большинства пациенток. Для каждой женщины программа стимуляции подбирается индивидуально.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.