что бывает после операции на аппендицит
Правила восстановления после удаления аппендицита
Аппендицит – это воспаление отростка слепой кишки, в простонародье называемого аппендикс. Болезнь появляется неожиданно и развивается довольно в быстром темпе.
Существует несколько симптомов обострения аппендикса:
Зачастую аппендицит требует хирургического вмешательства для удаления. Но не стоит забывать, что после операции необходим обязательный период восстановления. Реабилитация позволит улучшить заживление и восстановление организма. После операции идёт период восстановления в стационаре. Этот период длится до двух недель. Медицинский персонал следит за температурой организма и давлением. Обрабатывает и перевязывает послеоперационный шов. Контролирует появление осложнений и препятствует их распространению. После операции необходимо сутки не употреблять пищу. Только спустя примерно шесть часов, можно употребить немного жидкости. На вторые сутки в рацион можно добавить бульон, главное с малым количеством жира. Через примерно десять суток проводится снятие швов, а внутренние швы рассасываются самостоятельно.
Первое правило успешного восстановления — это диета.
В первый период после операции употребляется в пищу только бульон и жидкие каши.
В последующий период можно начать употребление следующих продуктов:
Исключено употребление:
Второе правило — это соблюдение правильной физической активности.
В период первых дней после операции необходимо соблюдать осторожность при движениях. Стараться выполнять движения плавно и аккуратно. В дальнейшем будет прописан курс ЛФК для лучшего восстановления. Восемь недель после выписывания из стационара разрешено только гулять неторопливым шагом и выполнять курс ЛФК. Нельзя выполнять полноценные физические упражнения, быстро ходить или бегать.
Завершающее правило — это ряд простых повседневных условий.
Стоит избегать купаний и принятия ванны. Лучше, взамен этого, обтираться влажным полотенцем. Ведь есть высокий шанс подхватить из воды инфекцию и развить осложнения. О посещении бань и саун нужно забыть минимум на месяц. Загар так же не пойдёт на пользу, стоит избегать попадания на шрам прямых солнечных лучей. Курение вместе с алкоголем исключается на пару месяцев минимум.
Половую жизнь нужно ограничить и стараться не напрягать живот, чтобы не вызвать расхождение шва. Стоит носить бондаж для укрепления живота, особенно людям с лишним весом. Соблюдая вышеперечисленные указания и правила, организм быстро придёт в норму.
Аппендицит: симптомы, диагностика, операция, восстановление
Аппендицит – острое воспаление слепой кишки, поражающее ее червеобразный отросток (аппендикс). Этот анатомический орган не является рудиментом, как считалось раньше. Он несет иммунную функцию и участвует в формировании кишечной микробиоты, поэтому недавняя «мода» на профилактическую аппендэктомию не имела под собой реальной клинической почвы. Тем не менее при воспалении аппендикса с ним необходимо расставаться хирургическим путем.
Заболевание имеет инфекционное происхождение, развивается быстро и требует неотложной хирургической помощи. Острый аппендицит находится в группе 7 нозологических форм, объединенных в симптомокомплекс «Острый живот», занимая в его структуре долю в 27,7% [1]. Частота встречаемости острого аппендицита в Европе составляет 12 случаев на 100 человек, ежегодно в России проводится более 220000 операций, а летальность составляет 0,13% [2].
Аппендицит может случиться с человеком любого возраста и пола, ранее преимущественно у лиц от 10 до 19 лет, но в последние годы заболеваемость аппендицитом увеличилась в возрастной группе от 30 до 69 лет [1].
Острый аппендицит может быть катаральным (простым, без осложнений), гангренозным, флегмонозным, с эмпиемой аппендикса, первичным или вторичным.
Причины аппендицита
Воспалительный процесс обычно связан с наличием инфекции, преимущественно бактериального происхождения.
Симптомы аппендицита
Наибольшую проблему представляют атипичные формы аппендицита. Около трети случаев протекают без традиционных признаков аппендицита, маскирующегося под иные заболевания, что особенно актуально для женщин фертильного возраста. Могут присоединяться расстройства мочеиспускания, заболевания желчного пузыря, понос, очень высокая температура тела, гинекологические заболевания.
Отсутствие лечения также приводит к летальному исходу, сам по себе аппендицит пройти не может. Увеличивает риск смерти и позднее обращение. В Санкт-Петербурге, например, в первые сутки обращаются к врачу лишь 67% больных с аппендицитом [1].
Аппендицит у детей
Наибольшая заболеваемость приходится на возраст от 9 до 12 лет, а в целом острый аппендицит случается у 3-6 из 1000 детей [3]. Аппендицит у детей старше 3 лет протекает практически так же, как и у взрослых.
Диагностика аппендицита
Анализы при аппендиците
Лечение аппендицита
В подавляющем большинстве случаев при остром аппендиците необходима операция. Лишь при аппендикулярном инфильтрате и иногда при беременности начинают с консервативной терапии, то есть внутривенного введения антибиотиков (амоксиклав или цефотаксим с метронидазолом, тигециклин, эртапенем) в течение 2-х суток.
Перед операцией проводят медикаментозную подготовку (устраняют водно-электролитные нарушения, проводят антибиотикотерапию, снимают интоксикацию и боль, проводят профилактику тромбоза).
Удаление аппендицита – аппендэктомия – выполняется как полостная или лапароскопическая операция.
При осложненном течении антибиотики назначают и в послеоперационном периоде, при катаральном аппендиците этого не требуется. В первые сутки дают лишь жидкую протертую пищу. Пациент выписывается из стационара на 3-4-е сутки, на 5-8-е сутки снимаются швы.
Восстановление после удаления аппендицита
При неосложненном аппендиците восстановление происходит быстро, осложнения предполагают больший срок госпитализации и более длительный период послеоперационной реабилитации.
Факторы, способствующие раннему восстановлению: ранняя диагностика и своевременная операция, отсутствие сопутствующих заболеваний, молодой возраст, отсутствие осложнений.
Факторы риска: поздняя госпитализация, ожирение, пожилой и старческий возраст, перитонит, сепсис, множественные сопутствующие заболевания.
Протокол лечения пациентов с острым аппендицитом
Протокол разработан на основе рекомендаций Российского общества хирургов и приказа Департамента здравоохранения города Москвы № 320 (2011г.)
Классификация:
Морфологическая форма: катаральный, флегмонозный, гангренозный.
Осложнения: аппендикулярный инфильтрат, перфорация, аппендикулярный абсцесс, перитонит (отграниченный, распространенный), забрюшинная флегмона, пилефлебит.
Диагностика.
В приемном отделении, после осмотра хирургом, в течение 1 часа со времени поступления, больному должны быть проведены следующие исследования: общий клинический анализ крови, биохимия крови, коагулограмма, общий анализ мочи, группа крови и резус-фактор, ЭКГ, рентгенография грудной клетки и брюшной полости, ультразвуковое исследование брюшной полости.
В случаях неясной клинической картины выполняется компьютерная томография органов брюшной полости и малого таза. Все пациенты женского пола подлежат осмотру гинекологом. При необходимости производятся консультации урологом и терапевтом.
При неясной клинической картине и отсутствии явных признаков другой острой хирургической патологии показано динамическое наблюдение в течение 12 часов с оценкой клинических, лабораторных инструментальных данных в динамике.
При сохраняющейся после 12-часовго наблюдения неясной клинической картине и невозможности исключить острый аппендицит, а также с целью дифференциальной диагностики с другими острыми заболеваниями органов брюшной полости и малого таза, в качестве заключительного этапа диагностики показано проведение диагностической лапароскопии, которая при необходимости может быть трансформирована в лапароскопическую аппендэктомию.
В любых сомнительных случаях, при невозможности исключить острый аппендицит, выбор лечения решается в пользу операции. При установленном диагнозе острого аппендицита оперативное лечение должно быть начато в течение 2 часов с момента установления диагноза.
Анестезия.
Приоритетным вариантом является комбинированный эндотрахеальный наркоз.
Хирургическая тактика.
Приоритетным является выполнение видеолапароскопической аппендэктомии.
Противопоказанием к видеолапароскопической аппендэктомии являются: тяжелая сердечно-сосудистая и дыхательная недостаточность, распространенный перитонит, выраженный спаечный процесс в брюшной полости, грубый рубцовый процесс на передней брюшной стенке вследствие ранее перенесенных операций. При наличии противопоказаний к видеолапароскопической аппендэктомии и отсутствии показаний к выполнению срединной лапаротомии (см. ниже) показано выполнение аппендэктомии из доступа по Волковичу-Дьяконову.
При лапароскопической аппендэктомии брыжейка червеобразного отростка по частям коагулируется с использованием биполярной электрокоагуляции Ligasure и пересекается. Основание отростка перевязывается тремя лигатурами с формированием узлов Редера. Между двумя дистальными лигатурами червеобразный отросток пересекается, культя обрабатывается йодом или спиртом, затем, в зависимости от диаметра, отросток извлекается из брюшной полости через троакар или в эндоконтейнере через троакарный разрез.
При наличии воспалительных изменений в области основания червеобразного отростка его культя, после предварительной перевязки лигатурой, погружается в кисетный и (или) «Z»-образный шов. В случае невозможности надежного укрытия культи червеобразного отростка кисетным и (или) «Z»-образным швом показано выполнение резекция купола слепой кишки с культей червеобразного отростка аппаратами Eshelon или EndoGia. Операция всегда завершается оставлением в полости малого таза как минимум одной дренажной трубки.
При визуальной картине катарального аппендицита и несоответствии клинической картины заболевания морфологическим изменениям, показана дополнительная ревизия подвздошной кишки (не менее 1 метра), придатков матки на предмет патологии этих органов.
При вторичном (поверхностном) аппендиците санируется основной (первичный) патологический процесс; аппендэктомия выполняется только при наличии деструктивной формы воспаления червеобразного отростка (флегмонозная, гангренозная).
Удаленный червеобразный отросток направляется на гистологическое исследование. Выпот и содержимое абсцессов направляется на бактериологическое исследование для идентификации микрофлоры и ее чувствительности к антибиотикам.
В случаях обнаружения во время операции распространенного фибринозного (гнойно-фибринозного) перитонита показано выполнение срединной лапаротомии, аппендэктомии (см. раздел «Перитонит»).
Применение антибиотиков при остром аппендиците.
Антибиотикопрофилактика показана во всех случаях операций по поводу острого аппендицита.
Антибиотикопрофилактика проводится цефалоспоринами генерации. Первая доза препарата (2 г) вводится внутривенно за 30 минут до начала операции.
При остром катаральном аппендиците повторно вводится 2г препарата через 12 часов.
При деструктивных формах аппендицита в послеоперационном периоде проводится антибактериальная терапия.
При остром флегмонозном аппендиците проводится терапия цефалоспоринами генерации в дозировке 2г х 2 раза в сутки – 5 суток.
При остром гангренозном аппендиците, при осложнениях в виде перфорации, абсцесса, перитонита показана комбинация из цефалоспаринов III поколения (4 г/сут), аминогликозидов (амикацин 7,5 мг/кг – 2 раза в сутки), метронидазола (2 г/сут).
Хирургическая тактика при аппендикулярном инфильтрате.
Статья добавлена 31 мая 2016 г.
Аппендицит — болезнь «хамелеон»
Острый аппендицит — одно из наиболее распространенных заболеваний брюшной полости, требующих хирургического лечения. В Морозовской детской больнице ежегодно выполняется порядка 600 аппендэктомий — операций по удалению червеобразного отростка слепой кишки. Почти в 10% случаев заболевание имеет осложненную форму (перитонит, периаппендикулярные инфильтрат и абсцесс).
Как правило, осложнения возникают из-за несвоевременного обращения за специализированной медицинской помощью, ведь симптомы аппендицита могут маскироваться под ряд других болезней. Как вовремя распознать заболевание, какие методики лечения наиболее эффективны рассказал заведующий хирургическим отделением Морозовской детской больницы, врач-колопроктолог, врач-детский хирург высшей категории, кандидат медицинских наук, обладатель статуса «Московский врач» Михаил Козлов.
Как часто детям ставят диагноз «острый аппендицит»?
Острый аппендицит — острое воспаление червеобразного отростка слепой кишки. Общая заболеваемость составляет от 3 до 6 на 1 000 детей. Девочки и мальчики болеют одинаково часто. Может возникнуть в любом возрасте, в том числе у новорожденных. До 3 лет частота возникновения не превышает 8%. Пик заболеваемости приходится на детей в возрасте 9 — 12 лет. Причем, у детей аппендицит развивается быстрее, а деструктивные изменения в отростке, приводящие к аппендикулярному перитониту, возникают значительно чаще, чем у взрослых.
Почему возникает заболевание?
Острый аппендицит является энтерогенной аутоинфекцией. Болезнь вызывает собственная условно-патогенная микробная флора — группа микроорганизмов, которые постоянно присутствуют на слизистых оболочках и в кишечнике человека, мирно сосуществуя с организмом. При неблагоприятных условиях, например, при ослаблении иммунитета или вирусной инфекции, количество условно патогенных микробов достигает концентрации, вызывающей развитие заболевания. В червеобразном отростке возникает воспаление. Просвет отростка отекает и секрет слизистой, не имея выхода из отростка, накапливается и инфицируется.
Как проявляется заболевание у детей? На что родителям обратить внимание?
Основные симптомы заболевания — боль в области живота, повышение температуры. Но клиническая картина аппендицита может быть разнообразной. В зависимости от расположения червеобразного отростка, степень выраженности и характер боли могут значительно отличаться. Если аппендикс имеет особую локализацию, что бывает примерно в половине случаев, клинические проявления болезни нетипичные. Например, если аппендикс находится глубоко в малом тазу, то при пальпации живота боли может не быть. При этом необходимо обращать внимание на характер стула, позывы к дефекации, частоту мочеиспускания. Такое расположение аппендикса у девочек пубертатного периода может имитировать воспаление придатков.
Если отросток располагается вверху под печенью, то при пальпации живота через верхнюю брюшную стенку болевой синдром также будет не выражен. Если аппендицит имитирует почечную колику — пациент будет жаловаться на боль в пояснице. В том случае, когда аппендикс расположен медиально в центре живота, ребенок будет чувствовать выраженную боль в пупке. При расположении отростка на прямой кишке, пациент может жаловаться на учащенный стул.
Сложности при диагностике заболевания на раннем этапе связаны еще и с тем, что симптомы, характерные острому аппендициту, могут наблюдаться при многих других заболеваниях. К примеру, ОРВИ часто протекает с абдоминальным синдромом. Достоверно определить заболевание может только врач-хирург с учетом осмотра пациента и исследований. В некоторых случаях рекомендовано динамическое наблюдение.
Какие виды диагностики наиболее информативны?
Чаще всего для подтверждения диагноза достаточно осмотра врача-хирурга и выполнения общего анализа крови. При неясной клинической картине рекомендовано УЗИ органов брюшной полости. Аппараты УЗИ экспертного класса, которыми оснащена Морозовская больница, позволяют точно визуализировать ткани и провести дифференцировку червеобразного отростка. Также вспомогательные виды диагностики имеют огромное значение при установке диагноза новорожденным и детям до года. В год мы оперируем 10 — 15 малышей с острым аппендицитом.
Как лечат аппендицит?
Лечение аппендицита подразумевает удаление червеобразного отростка слепой кишки. В последние несколько лет выполняются, как правило, только лапароскопические операции. У нас накоплен огромный опыт проведения малоинвазивного вмешательства при данной патологии — еще в Измайловской больнице мы одними из первых начали проводить малотравматичные аппендэктомии. При такой операции доступ осуществляется через небольшие проколы передней брюшной полости. При типично расположенном не осложненном аппендиците операция длится около 15-20 минут. Ребенок быстро восстанавливается и уже на 2-3 сутки выписывается из стационара.
Чем опасно несвоевременное обращение за медицинской помощью?
Через сутки-двое с начала заболевания воспаление с червеобразного отростка слепой кишки начинает распространяться на окружающие ткани: мочеточник, придатки, мочевой пузырь, прямую кишку. Аппендицит осложняется перитонитом. Если ребенок поступает через 10 дней с момента заболевания или более — аппендикс фрагментируется и мы фиксируем разлитой каловый перитонит. Это очень тяжелое состояние, при котором, в крайне редком случае, ребенку может потребоваться выполнение полостной операции, с установлением на некоторое время стомы. Повторная санация проводится только после полного очищения и устранения воспалительного процесса.
Можно ли удалять аппендикс с профилактической целью?
Хирургическое вмешательство в брюшную полость без медицинских показаний недопустимо.
Реабилитация после аппендицита
 | Профилактика аппендицита занимает не последнее место в формировании здорового образа жизни. Когда же заболевания избежать не удалось, имеет смысл откорректировать свой рацион питания и режим дня. Реабилитация после аппендицита не требует множества ограничений, однако для отменного самочувствия необходимо прислушиваться к рекомендациям врача. |
Из-за чего происходит аппендицит?
Аппендицитом называется воспаление червеобразного отростка слепой кишки, аппендикса. Функция аппендикса в организме до конца не установлена. Это скорее рудиментарный орган. Предполагается, что в ходе эволюции человека он утратил свою основную пищеварительную функцию и на сегодняшний день играет второстепенную роль:
Причины возникновения аппендицита описывают несколько теорий:
Аппендицит нередко развивается на фоне других нарушений в работе желудочно-кишечного тракта. Высоко риск аппендицита оценивается для тех лиц, которым диагностированы:
Аппендицит чаще развивается в возрасте 20-40 лет; чаще болеют им женщины, нежели мужчины. Аппендицит занимает первое место среди хирургических заболеваний органов брюшной полости.
Профилактика аппендицита заключается в исключении негативных факторов, лечении хронических заболеваний органов брюшной полости, исключении запоров и в соблюдении здорового образа жизни. Рацион питания должен включать достаточное количество растительной клетчатки, поскольку именно она возбуждает перистальтику кишечника, оказывает слабительное действие и сокращает время пассажа кишечного содержимого.
Как не допустить осложнений после аппендицита?
Воспаление аппендикса вовремя не диагностированное и не устраненное способно обернуться серьезными патологиями. К числу последних относятся:
Причина осложнений после аппендицита кроется в непрофессионально выполненном лечении либо слишком позднем обращении к врачу. Симптомы острого аппендицита ни в коем случае нельзя игнорировать и рассчитывать на то, что все само собой пройдет. Ощутимый дискомфорт в нижнем правом боку, сочетающийся с нарушениями стула, рвотой и температурой, должен быть поводом для незамедлительного обращения к профессиональному медику.
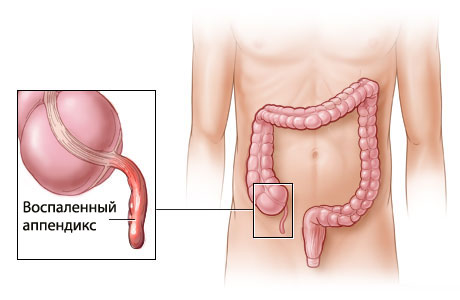
Оперативное вмешательство, произведенное в первые сутки развития аппендицита, отличается простотой выполнения, осложнения маловероятны. Прогноз оценивается благоприятно. Обычно пациент уже на вторые сутки после операции может переворачиваться на койке, присаживаться, а вставать и ходить на 3-4-е сутки.
В последующие несколько недель пациент должен придерживаться щадящего режима, сниженных физических активностей, в противном случае возрастает риск неправильного зарастания шва после аппендицита, развития спаечной болезни, паховой грыжи. Вероятность таковых объясняется неравномерным срастанием мышечной ткани, когда сквозь не заращенные участки может выступать брыжейка или петли кишечника, а это будет препятствует окончательному сращению мышц. Это происходит обычно на фоне:
Лечение аппендицита
На сегодняшний день медицина не предлагает никаких других методов лечения аппендицита, кроме как экстренное хирургическое вмешательство. Вопреки тому, что у многих пациентов сам факт операции может вызывать серьезную обеспокоенность, в такой стратегии лечения минимум опасностей. Если провести операцию качественно и незамедлительно, то уже на вторые сутки больной начинает прогрессивно восстанавливаться.
Швы после аппендицита
При классическом варианте хирургического вмешательства в нижнем боку живота остается небольшой (в среднем трехсантиметровый) шов. Наложение и рассасывание швов после аппендицита требует профессионализма от врача и ответственности в выполнении его рекомендаций от пациента.
При отсутствии осложнений после аппендицита внешние швы снимаются на 10-12 день, а внутренние рассасываются в течение двух месяцев (выполняются кетгутовыми нитями). Таковы необходимые сроки для восстановления крепкого мышечного каркаса, кожные же покровы регенерируются еще быстрее. В среднем около 6 недель (не менее) пациенту будет рекомендован особый щадящий режим.
Что зависит от профессионализма врача?
Сотрудничество с квалифицированным медиком актуально еще на этапе диагностики аппендицита. В этом случае важно досконально изучить анамнез заболевания, оценить имеющеюся симптоматику и не проигнорировать, не оставить без внимания признаки, указывающие на остроту процесса.
Оперативное вмешательство при подтвержденном диагнозе проводится едва ли не в тот же день. Рецидивов аппендицит не дает, повторным он быть не может, но коварность его заключается в вероятности спаечной болезни. Она развивается при инфицировании брюшной полости, несоизмеримых физических нагрузках и чрезмерной подвижности в послеоперационный период, на фоне процессов брожения из-за несоблюдения диеты.
Вероятно и нагноение швов. Оно происходит из-за халатности медперсонала и недостаточной санитарной обработки инструментов. Еще одним поводом для нагноения швов оказывается неправильная обработка раневой поверхности и внутрибольничная инфекция. От безалаберности пациента зависит риск перенапряжения брюшной стенки, что нередко усугубляется еще и слабой иммунной защитой.
Распространенность последоперационных осложнений при аппендиците в последнее время имеет тенденцию к снижению в связи с тем, что больные обращаются к врачам на ранней стадии аппендицита, а современные достижения медицины делают возможными малоинвазивные вмешательства.
Какие мероприятия рекомендованы после аппендицита?
После аппендицита в течение 1-2 месяцев пациент должен придерживаться относительно простых и выполнимых ограничений. В выполнении они достаточно просты тем более, если учесть, что их игнорирование чревато достаточно неприятными и нежелательными последствиями.
Диета после аппендицита
После аппендицита самостоятельное потребление пищи разрешается с третьих суток от операции, но еда в этот период должна быть перетертой, кашеобразной. Разрешаются молоко и молочные кисели, жидкие каши (лучше на воде), куриный и овощной бульон, овощные пюре. Диетическое питание начинается с шестого дня. Некоторые особенности питания прописываются пациенту в первые 2-3 месяца после операции. Рацион питания влияет на состав микрофлоры кишечника и на активность его функций. Необходимо следовать таким принципам:
При том что питание должно быть полноценным, с достаточным содержанием белков и исключением лишь тяжелых жиров, после аппендицита пациенту настоятельно рекомендуется следить за своим весом. Поскольку физическая активность в послеоперационный период существенно минимизируется, легко набрать лишний вес, что крайне нежелательно.
Для восстановления нормальной микрофлоры организму полезны молочные и кисломолочные продукты, обильный питьевой режим. Мясо и рыба в первые недели после аппендицита употребляться не должны, однако допустимы бульоны и перетерты мясные/рыбные фарши пюре. Если употребление клетчатки служит отличной профилактикой аппендицита, то в первую неделю после операции она наоборот нежелательна. Лучше отказаться от хлеба и хлебобулочных изделий, отличной их альтернативой могут быть хлебцы, где есть минимум клетчатки и углеводов. Благоприятно организмом воспринимаются овощи (морковь, свекла), бананы, от цитрусовых фруктов лучше отказаться. В тоже время для иммунизации организму необходим витамин С, который можно черпать из других продуктов питания или потреблять в таблетированном виде, равно как и другие витамины и витаминно-минеральные комплексы.
Окончание диеты после аппендицита не должно быть резким. Рекомендуется постепенно расширять рацион. Ни в коем случае не стоит резко срываться на ранее исключенные из рациона продукты. В целом послеоперационная диета не строга, а потому полезно будет следовать уже привычным за несколько месяцев правилам и в последующем. Это пойдет лишь на пользу организму.
Физическая активность после аппендицита
Минимальная физическая подвижность разрешается пациенту на следующий день после операции, но вставать с кровати рекомендуется лишь на третьи сутки.
В последующие 6 недель происходит сращение мышц, на фоне чего остается риск образования спаек и даже грыж. Категорически запрещается поднимание тяжестей и активные физические нагрузки. В то же время отмечается, что ежедневная ходьба небыстрым шагом по 2-3 километра в послеобеденное время способствует предотвращению спаек. Прописывается лечебная гимнастика. Примечательно, что наилучшее восстановление мышечной ткани происходит у тех лиц, кто до развития аппендицита вел активный образ жизни и поддерживал свое тело в тонусе.
Равно как и с диетой, наращивание физической активности после аппендицита не должны быть резким. Спустя несколько месяцев можно возвращаться к умеренным нагрузкам, постепенно дополняя лечебную гимнастику общими упражнениями.
Последствия удаления аппендикса для организма
Как уже отмечалось, аппендикс считается атавизмом. Для современного человека это рудиментарный орган, отсутствие которого существенным образом не отражается на функционировании организма и пищеварительной системы в частности. В то же время аппендиксом вырабатываются некоторые секреты и гормоны, здесь расположены лимфоидные образования.
Удаление аппендикса означает временное ослабление иммунитета и по причине устранения лимфоидных клеток, и по причине внешнего вмешательства, риска проникновения инфекции внутрь организма. Преодолеть данный риск можно посредством искусственной стимуляции иммунитета, полноценного питания, минимизации стрессов и активных физических нагрузок, создания в целом благоприятных условий для реабилитации.
