Болит пищевод после рвоты что делать
Воспаление пищевода. Эзофагит
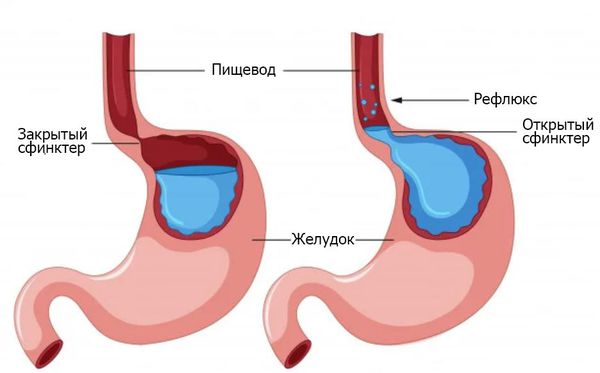
Пищевод — это полый орган пищеварительной системы, который соединяет все органы с желудком. Его длина примерно 24 см. Связь между пищеводом и желудком называется гастроэзофагеальным соединением, а сразу ниже — нижний сфинктер, который идет от пищевода.
Цель этого сфинктера — предотвратить возвращение содержимого желудочного сока и еды из желудка в пищевод. В ряде болезненных состояний сфинктер пищевода перестает функционировать. Одним из таких состояний является воспаление пищевода.
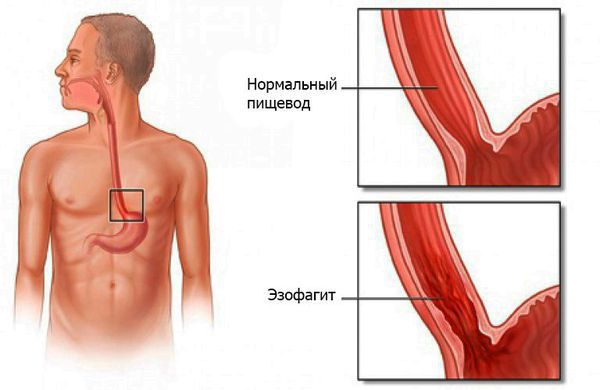
Эзофагит — это заболевание, которое является воспалением слизистой оболочки пищевода. Благодаря пищеводу, пища проходит от горла до желудка, поэтому воспаление может вызвать серьезные проблемы с глотанием и даже изъязвление пищевода. Воспаление пищевода может быть тяжелым или хроническим.
Причины воспаления пищевода
Существуют две основные причины воспаления пищевода — инфекционные и другие. Инфекционные включают грибковые и вирусные инфекции, а также бактериальные инфекции.
Другие причины воспаления могут включать болезнь Крона, злоупотребление алкоголем, физические травмы, химические повреждения от кислотных и щелочных растворов (уксуса). Наиболее распространенной причиной, однако, является гастроэзофагеальная болезнь.
Виды воспаления пищевода
В принципе эзофагит делится на специфический и рефлюкс (пептический). Рефлюкс — воспаление, вызванное рефлексом выброса еды обратно в пищевод. Предпосылками для такого состояния являются частая рвота (из-за гастрита, язвы или других заболеваний). Возвратный желудочный сок содержит пепсин и соляную кислоту, и это основные причины воспаления.
Специфический эзофагит чаще всего встречается при бронхолегочном туберкулезе и поэтому также известен как туберкулезный эзофагит. Болезнь очень серьезная, потому что могут возникать язвы или даже опухоль.
Известен также эзофагит кандида. Он образовывается после долгого лечения антибиотиками, у людей с нарушенной иммунной системой, а также у диабетиков. Существует также, так называемая, эозинофильный гастрит, который является аллергическим воспалением пищевода и встречается реже.
Симптомы воспаления пищевода
Воспаление пищевода часто протекает без симптомов. Если он не очень сильный, человек может чувствовать дискомфорт во время еды. Тяжелые формы характеризуются сильной болью и лихорадкой. Возможно, что боль достигает даже шеи или спины.
Можно наблюдать повышенное слюноотделение, расстройство желудка, а в более серьезных случаях пациента может рвать кровью. Симптомами не следует пренебрегать, и консультации с врачом являются обязательными.
Среди наиболее распространенных признаков эзофагита — кашель, тяжелое и болезненное глотание, тошнота, возможно появление рвоты, изжоги и отрыжки с запахом, уменьшение или полное отсутствие аппетита.
Что такое эзофагит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Аверин А. А., эндоскописта со стажем в 14 лет.
Определение болезни. Причины заболевания
Эзофагит — воспаление слизистой оболочки пищевода, возникающее под действием инфекций, химических веществ, физических факторов и генетической предрасположенности.
Выделяют три формы эзофагита:
Эзофагит развивается под влиянием внешних и внутренних причин.
Внешние причины воспаления слизистой оболочки пищевода:
1. Инфекционные — воздействие патогенных микробов, например грибов рода Candida и герпесвирусов. Инфекционная форма эзофагита преобладает у людей с иммунодефицитом, но необязательно вызванного ВИЧ-инфекцией. Также высокий риск развития заболевания у пациентов, длительно принимающих стероиды при бронхиальной астме и хронической обструктивной болезни лёгких.
2. Химические — влияние агрессивных веществ (кислот или щелочей) и некоторых лекарственных средств:
3. Физические — факторы окружающей среды, такие как температура, излучение, механическое воздействие:
Внутренние причины эзофагита:
Вышеперечисленные факторы приводят к воспалению слизистой оболочки пищевода. В зависимости от интенсивности и продолжительности процесса оно протекает или остро, приводя к развитию острого эзофагита, или длительно, вызывая хроническую форму болезни.
Симптомы эзофагита
Симптомы заболевания различны в зависимости от вида эзофагита. Самый распространённый тип данного заболевания — рефлюкс-эзофагит.
К основным симптомам рефлюкс-эзофагита относятся:
Рефлюск-эзофагит — один из вариантов течения гастроэзофагеальной рефлюксной болезни (ГЭРБ) с воспалением пищевода. В основе ГЭРБ лежит нарушение моторной функции нижнего пищеводного сфинктера и постоянные забросы кислого содержимого желудка в пищевод. Симптомы заболевания делятся на пищеводные и внепищеводные.
Пищеводные симптомы ГЭРБ:
Внепищеводные проявления ГЭРБ:
Основные симптомы инфекционного эзофагита:
Вышеописанные симптомы часто сочетаются с лихорадкой, сепсисом, анорексией и потерей веса. Иногда пациентов беспокоит кашель.
При развитии осложнений добавляются новые симптомы:
Симптомы хронического эзофагита
Все описанные симптомы характерны как для острого, так и для хронического эзофагита. Разница между ними в выраженности и продолжительности болезни:
В дальнейшем при хроническом эзофагите периоды обострения чередуются с ремиссией.
Патогенез эзофагита
Различные формы эзофагита отличаются причинами, вызвавшими заболевание, и механизмами развития воспаления в слизистой оболочке пищевода.
Рефлюкс-эзофагит
Рефлюск-эзофагит — один из вариантов течения гастроэзофагеальной рефлюксной болезни (ГЭРБ) с развитием воспаления пищевода. Патогенез рефлюкс-эзофагита:
Инфекционный эзофагит
Эозинофильный эзофагит
Эозинофильный эзофагит развивается следующим образом:
Классификация и стадии развития эзофагита
В Международной классификации болезней (МКБ-10) эзофагит кодируется как К20.
По этиологии:
По характеру поражения:
По распространённости:
По локализации:
По течению:
По периодам болезни:
По клиническим проявлениям:
По осложнениям:
В клинической практике наиболее распространены две эндоскопические классификации для хронической и острой формы эзофагита.
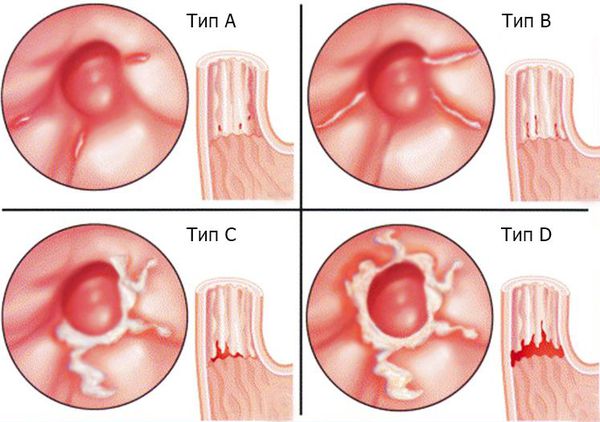
Классификация H. Basset различает четыре степени острого эзофагита [3] :
В зависимости от выраженности поражения стенки пищевода хронический эзофагит делят на четыре степени (классификация Савари — Миллера) [9] :
При рефлюкс-эзофагите (ГЭРБ) используется Лос-Анджелесская классификация [4] :
Стадии эзофагита:
Стадии повторяются и приводят к развитию осложнений.
Осложнения эзофагита
При длительном течении хронического эзофагита (чаще при рефлюкс-эзофагите) развиваются следующие осложнения:
Одним из наиболее опасных осложнений эзофагита является развитие рака пищевода — аденокарциномы.
Диагностика эзофагита
Общий осмотр пациента не даёт результатов, так как эзофагит не имеет внешних проявлений. Лабораторные методы также неинформативны, они помогут только выявить осложнение заболевания — кровотечения из верхних отделов желудочно-кишечного тракта. При подозрении на иммуносупрессию пациенты сдают развёрнутый клинический анализ крови и тесты на ВИЧ.
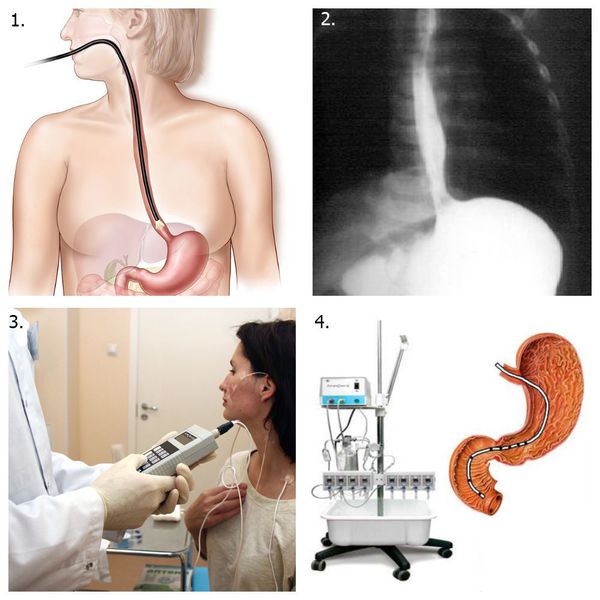
Для диагностики эзофагита применяют инструментальные методы:
Вспомогательные методы:
Ведущими методами диагностики является ЭГДС и рентгенологическое исследование пищевода. При этом рентгенографическое исследование пищевода с барием и эндоскопия верхних отделов ЖКТ дополняют друг друга, а не конкурируют.
Лечение эзофагита
Лечение эзофагита зависит от типа и причины заболевания. Чаще применяется медикаментозная терапия.
Консервативное лечение
Лечение рефлюкс-эзофагита:
При лекарственном эзофагите — отмена препарата или замена на лекарства без побочных эффектов. Таблетки следует запивать не менее чем 100-150 мл воды и оставаться в вертикальном положении 30 минут после их приёма.
При лечении эозинофильного эзофагита и подозрении на пищевую аллергию последовательно исключают различные продукты питания — потенциальные аллергены.
Лечение инфекционного эзофагита направлено на подавление возбудителя и зависит от его природы (грибы, бактерии, вирусы):
Лечение других типов эзофагита зависит от основного заболевания, которое привело к патологии. Распространённые варианты лечения:
Диета
При эзофагите нежелательно употреблять жирную и острую пищу, кофе, газировку, шоколад, горячие напитки и блюда с температурой более 40 °С.
Хирургическое лечение
Операции при эзофагите, как правило, не проводятся. Их выполняют, только если не помогло медикаментозное лечение и развились осложнения.
К таким операциям относятся:
При метастатическом раке пищевода с эзофагитом применяется лучевая терапия в сочетании с паллиативным стентированием.
Прогноз. Профилактика
При своевременной диагностике и правильном лечении прогноз положительный, но на него влияет тяжесть основного заболевания и развитие осложнений.
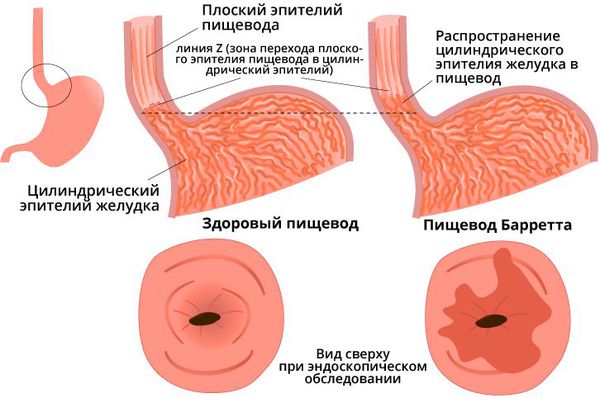
При появлении осложнений прогноз становится неблагоприятным. Пищевод Барретта является предраковым состоянием и приводит к аденокарциноме пищевода. При развитии стенозов и стриктур пищевода поступление пищи в желудок нарушается, что вызывает истощение и потерю веса с исходом в гипотрофию.
При тяжёлых формах эзофагита могут развиваться такие осложнения, как кровотечение и перфорация. Прогноз при этом крайне неблагоприятный, возможен летальный исход.
Профилактика эзофагита сводится к исключению или ограничению факторов, повреждающих слизистую оболочку пищевода.
Изменения образа жизни и питания — важные составляющие лечения и профилактики эзофагита [12] :
Болит пищевод после рвоты что делать
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Лечение и профилактика гастроэзофагеальной рефлюксной болезни (ГЭРБ)
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) встречается часто, но редко обнаруживается и, следовательно, не лечится или лечится самостоятельно и неправильно, что нежелательно, так как ГЭРБ обычно хорошо поддается лечению.
ГЭРБ лечится постепенно. Врач поможет подобрать необходимый курс лечения. Если заболевание находится в легкой форме, пациенту достаточно будет соблюдать определенную диету, отказаться от некоторых видов деятельности и иногда принимать медикаменты, отпускаемые без рецепта.
В случаях, когда симптомы более устойчивы (ежедневная изжога, симптомы, которые проявляются по ночам) может потребоваться приём лекарств, отпускаемых по рецепту. Операция является разумной альтернативой постоянному приёму лекарств, особенно если заболевание приобретается в раннем возрасте.
Операция также рекомендована, если лекарства не помогают. Однако сегодня появилось новое поколение препаратов, которые могут эффективно контролировать гастроэзофагеальный рефлюкс.
Если после приёма сильнодействующих препаратов, симптомы все еще причиняют дискомфорт, скорее всего их причиной является не ГЭРБ. Большинство гастроэнтерологов и хирургов не рекомендуют проводить операцию в подобных случаях, так как и после неё симптомы все равно продолжают беспокоить.
Изменения в образе жизни
Лечение гастроэзофагеального рефлюкса начинается с изменения образа жизни. Для начала нужно понять, что влияет на возникновение симптомов.
Если у Вас есть симптомы ГЭРБ, воспользуйтесь следующими советами:
Медикаментозное лечение гастроэзофагеального рефлюкса
Лечащий врач может назначить медикаментозное лечение ГЭРБ. Поскольку ГЭРБ часто является хроническим заболеванием, Вам придется принимать лекарства в течение всей жизни. В некоторых случаях длительное лечение не требуется.
Будьте терпеливы, для того, чтобы подобрать нужный препарат и дозировку, требуется время. Если симптомы не проходят даже после приёма препаратов или, если они возобновляются сразу после завершения курса, проконсультируйтесь у своего лечащего врача. Если симптомы ГЭРБ проявляются во время беременности, обратитесь к акушеру, перед тем как начать приём препаратов.
Ниже представлена информация о препаратах, которые обычно назначаются для лечения ГЭРБ:
Антациды, отпускаемые без рецепта
Такие средства помогают при легких и редко проявляющихся симптомах. Их действие заключается в нейтрализации кислого желудочного сока. Обычно антациды быстро действуют и могут приниматься по мере необходимости. Так как их действие не обладает долгим эффектом, они не предотвращают возникновение изжоги и менее эффективны при симптомах, которые часто проявляются.
В большинстве антацидов содержится карбонат кальция («Маалокс» Maalox) или гидроксид магния. Бикарбонат натрия или пищевая сода, помогает при изжоге и несварении желудка. Её надо смешать, по крайней мере, со 120 мл воды м принимать через один-два часа после еды, чтобы не перегружать полный желудок. Поговорите со своим лечащим врачом о необходимости такого лечения. Не используйте данный метод более двух недель и применяйте его только в крайних случаях, поскольку сода может привести к нарушению обмена веществ (pH) и образованию эрозий в пищеводе и желудке. Перед тем как применить его в отношении детей до 12 лет, проконсультируйтесь у врача.
Другой вид антацидов содержит альгинат или альгиновую кислоту (например, «Гевискон» Gaviscon). Преимуществом такого антацида является то, что он не позволяет жидкости просачиваться обратно в пищевод.
Антациды могут влиять на способность организма усваивать другие препараты, поэтому если Вы принимаете другие лекарства, проконсультируйтесь у своего лечащего врача перед тем, как начать приём антацидов.
В идеале, Вы должны принимать антациды, по крайней мере, через 2-4 часа после приёма других препаратов, чтобы максимально снизить вероятность их неусвоения. Людям с повышенным артериальным давлением лучше воздержаться от приёма антацидов с высоким содержанием натрия («Гевискон» Gaviscon).
И наконец, антациды не являются надежным средством для лечения эрозивного эзофагита, заболевания, которое нужно лечить другими препаратами.
Препараты подавляющие продукцию соляной кислоты
Эти препараты снижают количество кислоты, вырабатываемой желудком, и отпускаются как по рецепту, так и без него. Обычно по рецепту отпускаются те же самые препараты, но в большей дозировке. Они могут помочь тем, кому не помогают антациды. Большинству пациентов становится легче, если они принимают препараты подавляющие продукцию соляной кислоты и меняют образ жизни.
По механизму действия различают две группы таких препаратов:
— Блока́торы H2-гистами́новых реце́пторов
— Ингибиторы протонового насоса
Скорее всего, сначала врач рекомендует в течение нескольких недель принимать препарат в стандартной дозе, а затем если не удастся добиться желаемого эффекта, назначит препарат с большей дозировкой.
К традиционным H2-блокаторам относятся :
— низатидин («Аксид AR» Axid AR)
— фамотидин («Пепсид АС» Pepcid AC)
— циметидин («Тагамет HB» Tagamet HB)
— ранитидин («Зантак 75» Zantac 75)
К традиционным ингибиторам протонового насоса относятся :
— лансопразол («Превацид», Prevacid)
— омепразол («Прилосек», Prilosec)
— рабепразол («АципХекс», AcipHex, «Париет» Pariet)
— пантопразол («Протоникс» Protonix, «Нольпаза» Nolpaza)
— эзомепразол («Нексиум», Nexium)
— омепразол + бикарбонат натрия («Зегерид» Zegerid)
— декслансопразол («Дексилант» Dexilant)
Ингибиторы протонового насоса (ИПП) также понижают кислотность, но являются более мощным средством по сравнению с H2-блокаторами. Ингибиторы протонового насоса чаще всего назначаются для лечения изжоги и кислотного рефлюкса.
Эти средства блокируют выделение кислоты клетками слизистой оболочки желудка, и значительно снижают количство желудочной кислоты. Они действуют не так быстро как антациды, но могут облегчить симптомы рефлюкса на долгие часы.
ИПП также используются для лечения воспаления пищевода (эзофагита) и эрозий пищевода. Исследования показали, что большинство пациентов, страдающих эзофагитом, которые принимали такие препараты, выздоровели через 6-8 недель. Скорее всего, лечащий врач повторно оценит состояние Вашего здоровья через 8 недель приёма ингибиторов протонового насоса и в соответствии с полученными результатами уменьшит дозировку или прекратит лечение. Если симптомы не возобновляются в течение трех месяцев, Вам, придется принимать лекарства только время от времени. Перед приёмом данных препаратов люди, страдающие заболеваниями печени, должны проконсультироваться у своего лечащего врача.
Прокинетики
Прокинетики, например, метоклопрамид (Церукал, Реглан, Метозолв), повышают тонус нижнего пищеводного сфинктера, благодаря чему кислота не попадает в пищевод. Они также в некоторой степени усиливают сокращения пищевода и желудка, для того, чтобы желудок быстрее освобождался. Данные препараты могут использоваться в качестве дополнительного лечения людей с ГЭРБ.
Хирургическое лечение ГЭРБ
Операция является альтернативой консервативному лечению ГЭРБ. Операцию чаще всего назначают пациентам молодого возраста (поскольку в обратном случае им потребуется длительное лечение) с типичными симптомами ГЭРБ (изжога и отрыжка), которым помогает медикаментозное лечение, но они ищут альтернативу ежедневному приёму лекарств.
Пациентам с нетипичными симптомами или пациентам, которым не помогает медикаментозное лечение, операция назначается только в том случае, когда не возникает никаких сомнений по поводу поставленного диагноза ГЭРБ и взаимосвязь между проявляющимися симптомами и рефлюксом подтверждается результатами исследований.
В большинстве случаев применяется фундопликация. Во время данной операции верхняя часть желудка обворачивается вокруг нижнего пищеводного сфинктера, благодаря чему повышается его тонус. В наши дни, вместо традиционной «открытый» операции обычно применяются минимально инвазивные (лапароскопические) технологии. Одним из преимуществ фундопликации является то, что во время операции можно также избавиться от грыжы пищеводного отверстия.
Операция не всегда эффективна, и после её проведения некоторым пациентам все равно приходится принимать лекарства. Результаты этой операции обычно оказываются положительными, но, тем не менее, могут возникнуть осложнения, например, затрудненное глотание, вздутие и газообразование, тяжелое восстановление после операции и диарея, которая возникает из-за повреждения нервных окончаний, которые прилегают к желудку и кишечнику.
Профилактика ГЭРБ
Прежде всего, необходимо уделять внимание образу жизни и избегать ситуаций, которые могут спровоцировать появление болезни.
Помните, что ГЭРБ случается, когда происходит заброс желудочной кислоты в пищевод, который соединяет глотку с желудком.
Чтобы нижний пищеводный сфинктер нормально функционировал, следуйте следующим рекомендациям :
Не делайте наклоны и другие физические упражнения, во время которых увеличивается давление на брюшную полость. Не занимайтесь спортом на полный желудок.
Не носите одежду, которая тесно сидит вокруг пояса, например, эластичные пояса и ремни, которые могут увеличить давление на желудок.
Не ложитесь поле еды. Если Вы легли на спину после обильной еды, содержимому желудка будет легче попасть в пищевод. По схожей причине, не ешьте перед сном. Изголовье кровати должно возвышаться на 15-20см, чтобы под действием силы тяжести кислота оставалась в желудке, где она и должна находиться, пока Вы спите.
Не переедайте. Из-за того, что в желудке находится большое количество пищи, увеличивается давление на нижний пищеводный сфинктер, вследствие чего он размыкается.
Чтобы нижний пищеводный сфинктер и пищевод нормально функционировали, придерживайтесь следующих советов :
Бросьте курить и не употребляйте продукты, содержащие табак. Из-за курения происходит расслабление нижнего пищеводного сфинктера, а в ротовой полости и глотке снижается количество слюны, нейтрализующей кислоту, и происходит повреждение пищевода.
Не употребляйте продукты, которые обостряют симптомы, например, томатные соусы, мятные конфеты, цитрусовые, лук, кофе, жареное и газированные напитки.
Не употребляйте алкогольные напитки. Из-за алкоголя происходит расслабление нижнего пищеводного сфинктера, а пищевод может начать сокращаться неравномерно, вследствие чего произойдет заброс кислоты в пищевод и начнется изжога.
Проверьте препараты, которые Вы принимаете. Из-за приёма некоторых препаратов, симптомы могут обостряться. Не прерывайте назначенное лечение, не проконсультировавшись у врача. К препаратам, которые обладают таким эффектом, относятся препараты для лечения астмы и эмфиземы (например, теофиллин), антихолинергические средства для лечения болезни Паркинсона и астмы, содержащиеся, иногда, в препаратах, отпускаемых без рецепта, некоторые блокаторы кальциевых каналов, альфа-блокаторы и бета-блокаторы для лечения заболеваний сердца или повышенного артериального давления, некоторые препараты, которые влияют на работу нервной системы, препараты железа.
Несмотря на то, что одни препараты обостряют симптомы ГЭРБ, из-за приёма других может возникнуть лекарственный эзофагит, заболевание при котором возникают те же симптомы, что и при ГЭРБ, но не из-за рефлюкса. Лекарственный эзофагит случается, когда таблетка проглатывается, но не достигает желудка, так как прилипает к стенке пищевода. Из-за этого разъедается слизистая оболочка пищевода, возникает боль в груди, язвы пищевода и болезненные ощущения во время глотания.
К препаратам, провоцирующим лекарственный эзофагит, относится аспирин, негормональные противовоспалительные средства (НПВС), например, ибупрофен («Мортин» Motrin, «Алив» Aleve), алендронат («Фозамакс» Fosamax), калий и некоторые антибиотики (особенно тетрациклин и доксициклин).
Более подробную информацию о симптомах гастроэзофагеальной рефлюксной болезни Вы можете получить у гастроэнтерологов клиники «Здоровье 365» г. Екатеринбурга.
Патологический рефлюкс
Механизм патологического рефлюкса
Основным фактором, необходимым для возникновения ГЭРБ является гастроэзофагеальный рефлюкс, который возникает в области перехода пищевода в желудок. Функциональная активность в этой области определяется как анатомическими, так и физиологическими особенностями: тонусом нижнего пищеводного сфинктера, внешним давлением на нижний пищеводный сфинктер со стороны мышечных пучков диафрагмы, расположением нижнего пищеводного сфинктера в брюшной полости, существованием заслонки, выполняющей роль клапана в области между конечной частью пищевода и начальной частью желудка. Нижний пищеводный сфинктер представляет собой мышечное кольцо, расположенное в месте перехода пищевода в желудок. Тонус нижнего пищеводного сфинктера – это его мышечное напряжение, благодаря которому просвет пищевода в этой области перекрывается и доступ содержимого желудка (в том числе желудочного сока) в пищевод прекращается.
Скорее всего, состоятельность антирефлюксной защиты пищевода определяется совокупностью этих особенностей. Более того, основной механизм, защищающий от возникновения патологического гастроэзофагеального рефлюкса, может изменяться под воздействием физиологических причин. Например, расположение части нижнего пищеводного сфинктера в брюшной полости, возможно, играет важную роль в предотвращении возникновения рефлюкса в процессе глотания; внешнее давление со стороны диафрагмы может служить защитой при увеличении внутрибрюшного давления; исходный тонус нижнего пищеводного сфинктера препятствует рефлюксу во время отдыха в горизонтальном положении. Если нарушается действие этих защитных механизмов, увеличивается частота рефлюкса и патологическое воздействие кислотного содержимого на пищевод.
В процессе исследований было выявлено три основных механизма нарушения функций в области перехода пищевода в желудок:
— спонтанно (время от времени) возникающее расслабление нижнего пищеводного сфинктера при отсутствии анатомических аномалий;
— ослабление тонуса нижнего пищеводного сфинктера при отсутствии анатомических аномалий;
— анатомическое искривление в области пищеводно-желудочного перехода, в частности вследствие грыжи пищеводного отверстия диафрагмы.
Данные некоторых исследований позволяют предположить, что при учащении случаев спонтанного расслабления нижнего пищеводного сфинктера развивается ГЭРБ средней тяжести, в то время как при наличии грыжи пищеводного отверстия или ослаблении тонуса нижнего пищеводного сфинктера наблюдаются более тяжелые случаи заболевания.
Спонтанное расслабление нижнего пищеводного сфинктера
В настоящее время доказано, что спонтанное расслабление нижнего пищеводного сфинктера – наиболее частая причина возникновения гастроэзофагеального рефлюкса у пациентов, имеющих нормальный тонус сфинктера. По сравнению с физиологическим расслаблением сфинктера при глотании, спонтанное расслабление происходит независимо от акта глотания, не сопровождается явлениями перистальтики пищевода и действием диафрагмы и продолжается более длительно (более 10 сек).
При спонтанном расслаблении нижнего пищеводного сфинктера у пациентов с ГЭРБ чаще возникает заброс кислого содержимого желудка, чем газа. Важность спонтанного расслабления нижнего пищеводного сфинктера для возникновения рефлюкса подтверждается при использовании влияющих на этот механизм физиологических манипуляций или лекарственных средств.
Снижение тонуса нижнего пищеводного сфинктера
Физиологически нижний пищеводный сфинктер представляет собой участок в 3-4 см, расположенный в месте пищеводно-желудочного перехода и содержащий мышечную ткань, способную к сокращениям. Давление в области нижнего пищеводного сфинктера в покое у различных людей варьируется от 10 до 30 мм рт. ст., в зависимости от давления внутри желудка. Продолжительные измерения давления в области нижнего пищеводного сфинктера показывают его значительную вариабельность во времени. Кроме того, на тонус сфинктера влияют внутрибрюшное давление, растяжение желудка, уровень гормонов, различная пища и многие лекарственные вещества. За поддержание тонуса нижнего пищеводного сфинктера отвечают как собственные мышечные структуры, так и воздействие со стороны нервной системы (в основном со стороны блуждающего нерва).
ГЭРБ развивается в том случае, если давление в области нижнего пищеводного сфинктера снижается как за счет напряженного, так и свободного рефлюкса. Напряженный рефлюкс возникает в случае, когда ввиду сниженного тонуса сфинктер раскрывается в момент резкого увеличения внутрибрюшного давления (при кашле, чихании, натуживании). Свободный рефлюкс возникает только в случае резкого снижения давления в области нижнего пищеводного сфинктера по сравнению с внутрижелудочным давлением. Следует отметить, что у большого числа людей, страдающих ГЭРБ, напряженный или свободный рефлюкс возникает в случае периодического снижения давления в области нижнего пищеводного сфинктера по причине определенной пищи, медикаментов или привычек.
Грыжа пищеводного отверстия диафрагмы и другие анатомические причины
Исследования в области физиологии в 80-х годах показали, что существуют две гипотезы, объясняющие, как сохраняется форма и функции пищеводно-желудочного соединения: с помощью собственных мышечных волокон нижнего пищеводного сфинктера и с помощью механической поддержки сфинктера со стороны диафрагмы. Последнее проявляется во время расширения пищевода, рвоты и отрыжки, и происходит под контролем нервной системы. С другой стороны сокращение мышц диафрагмы препятствует давлению со стороны брюшной полости при натуживании или кашле (состояниях, повышающих внутрибрюшное давление).
Клиническое значение роли внешнего давления в области пищеводно-желудочного соединения становится явным при наличии патологии со стороны диафграгмы – грыжи пищеводного отверстия. У пациентов с грыжей такого типа наблюдается прогрессивное ухудшение функций в области перехода пищевода в желудок, в той части, где имеется грыжа. Это происходит потому, что при наличии грыжи мышечная часть диафрагмы, которая в норме обеспечивает за счет внешнего давления нормальную работу нижнего пищеводного сфинктера, отодвигается от него, что приводит к снижению тонуса сфинктера.
С другой стороны наличие грыжи пищеводного отверстия диафрагмы нарушает антирефлюксную защиту пищевода путем снижения давления внутри пищеводно-желудочного перехода. Грыжа уменьшает длину пищеводно-желудочного соединения в области нижнего пищеводного сфинктера.
Кроме того, грыжа пищеводного отверстия диафрагмы предрасполагает к развитию гастроэзофагеального рефлюкса путем увеличения частоты спонтанных расслаблений нижнего пищеводного сфинктера, при которых происходит заброс кислоты из желудка. Хотя спонтанные расслабления нижнего пищеводного сфинктера у пациентов с грыжей пищеводного отверстия диафрагмы происходят несколько чаще, основным фактором, способствующим забросу кислоты в пищевод у этих пациентов является рефлюкс во время расслабления нижнего пищеводного сфинктера при акте глотания в период снижения тонуса сфинктера при повышении давления в брюшной полости или без него.
Причины и предрасполагающие факторы
— Ожирение.
— Неправильная осанка, сутулость.
— Упорный кашель.
— Запор (что вызывает повышение внутрибрюшного давления при натуживании во время акта дефекации).
— Наследственная предрасположенность.
— Курение.
— Врожденные дефекты развития.
— Виды грыжи пищеводного отверстия диафрагмы:
Скользящая грыжа пищеводного отверстия диафрагмы. Появляется, когда соединение между пищеводом и желудком смещается вверх через пищеводное отверстие диафрагмы в момент повышения внутрибрюшного давления. Когда давление в брюшной полости нормализуется, желудок опускается на свое обычное место в брюшную полость.
Фиксированная грыжа пищеводного отверстия диафрагмы. В этом случае такого смещения, как при скользящей грыже, не происходит, то есть часть желудка все время находится в грудной полости выше своего нормального места расположения.
Следует учесть, что у многих людей сама по себе грыжа пищеводного отверстия диафрагмы никак не проявляется.
— Боли в груди, в том числе давящие.
— Изжога.
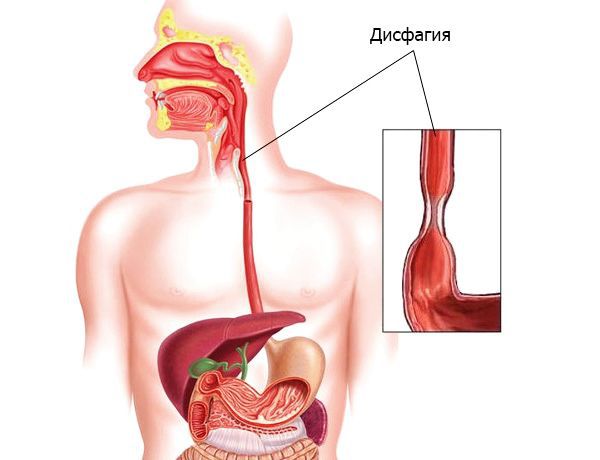
— Затруднение глотания – дисфагия.
— Кашель.
— Отрыжка.
— Частые приступы икоты.
— Боль. Может ощущаться не только в груди, но и в животе. Возникает, когда желудок смещается в грудную полость через узкое пищеводное отверстие диафрагмы.
Интенсивные боли могут быть вызваны при развитии осложнения фиксированной грыжи пищеводного отверстия диафрагмы, когда нарушается кровоснабжение той части желудка, которая находится в грудной полости (ущемленная грыжа пищеводного отверстия диафрагмы).
Диагностика:
Симптомы грыжи пищеводного отверстия диафрагмы имеют сходство с симптомами заболеваний сердца. Поэтому особенно при первом посещении врач проводит обследование с целью исключения наличия болезней сердца. Кроме того, врач обычно дает рекомендации по изменению образа жизни и мерам, которые позволят Вам самостоятельно купировать те или иные симптомы.
Полное обследование включает обследование дыхательной, сердечно-сосудистой и пищеварительной систем.
Основные методы обследования:
— Электрокардиография (ЭКГ) для исключения заболеваний сердца.
— Рентгенография органов грудной полости для исключения наличия пневмонии или других заболеваний легких, способных вызвать сходные симптомы.
— Анализ крови (помогает обнаружить или исключить наличие анемии, инфекции или заболеваний сердца, поджелудочной железы, печени).
— Другие методы исследования дыхательной и сердечно-сосудистой систем при необходимости.
Дополнительные методы обследования:
— Рентгеноконтрастное исследование с барием верхних отделов пищеварительного тракта.
— Эндоскопическое исследование (при необходимости – с биопсией) для исключения наличия язв пищевода или опухоли.
Прогноз заболевания:
При адекватном лечении и изменении образа жизни симптомы грыжи пищеводного отверстия диафрагмы можно свести к минимуму.
Осложнения:
Ущемление грыжи пищеводного отверстия диафрагмы.
При сочетании грыжи и рефлюксной болезни могут возникнуть также и другие осложнения:
Кровотечение.
Перфорация пищевода.
Высокий риск развития рака пищевода.
Меры самопомощи:
Изменение образа жизни:
Старайтесь избегать ношения тяжестей, физического напряжения.
Не сутультесь, особенно когда сидите.
Старайтесь больше двигаться, делайте гимнастику.
Постарайтесь снизить вес.
Приподнимите изголовье кровати на 10-15 см (подставьте что-нибудь под ножки кровати).
После приема пищи старайтесь походить, не сидите и, тем более, не ложитесь.
Изменение режима и рациона питания:
Исключите из употребления: кофеинсодержащие напитки, шоколад, жирную и жареную пищу, продукты, содержащие мяту перечную, алкоголь.
Последний прием пищи устраивайте за 2-3 часа до сна.
Ешьте чаще, но меньшими порциями.
Безрецептурные препараты:
Перед тем как самостоятельно принимать эти препараты, посоветуйтесь с врачом, обязательно скажите ему, если Вы беременны, если у Вас имеются сопутствующие заболевания.
При возникновении приступа болей или внезапном возникновении других симптомов примите один из следующих антацидов: маалокс, альмагель, де-нол.
Для профилактики возникновения симптомов Вы можете некоторое время принимать зантак, ранитидин, квамател или другие Н2-блокаторы.
Основное лечение:
Основное лечение грыжи пищеводного отверстия диафрагмы включает прием ингибиторов протонной помпы (омез, париет, нексиум и др.).
Иногда необходимо хирургическое лечение, особенно когда есть риск развития ущемленной грыжи.
В самых сложных случаях, когда все меры оказываются неэффективными, требуется проведение большой операции.
Когда Вы должны обратиться к врачу:
Если появились какие-то новые симптомы.
Если симптомы заболевания продолжаются длительное время или носят выраженный характер.
Когда требуется немедленная помощь и госпитализация
При возникновении выраженных болей в груди, в том числе давящих, особенно если у Вас имеются такие сопутствующие заболевания, как диабет, высокое кровяное давление, или если Вы курите, Вы старше 55 лет, Вы мужчина, у Вас повышенный уровень холестерина, в Вашей семье были случаи заболеваний сердца.
Рвота с примесью крови.
Темный, дегтеобразный стул.
Сердцебиение (ощущение, что сердце бьется чаще, чем обычно).
Кашель и повышение температуры.
Одышка (затрудненное дыхание).
Затруднение глотания твердой пищи или жидкости.
Задержка пищевых масс в желудке
Задержка пищевых масс в желудке (то есть замедление процесса продвижения пищи из желудка далее в кишечник) может способствовать развитию ГЭРБ, так как сопровождается растяжением желудка, что может вызвать: 1) увеличение разницы давления между желудком и пищеводом; 2) увеличение объема желудка и соответственно объема содержимого желудка, потенциально способного попасть в пищевод; 3) увеличение частоты спонтанных расслаблений нижнего пищеводного сфинктера; 4) увеличение выработки кислоты в желудке. То есть при растяжении желудка его содержимое как бы «выдавливается» в пищевод.
Однако лишь у части пациентов с ГЭРБ действительно происходит задержка пищевых масс в желудке, у других же такой проблемы не наблюдается. Учитывая, что у пациентов с функциональной недостаточностью способности желудка сокращаться не имеется сопутствующего эзофагита, можно сделать вывод, что, скорее всего, задержка пищевых масс в желудке является лишь одним из возможных факторов риска развития ГЭРБ, а не непосредственной ее причиной.
Пищеводный клиренс
После того, как произошел заброс кислотного содержимого из желудка в пищевод, необходимо определенное время для очищения пищевода от кислоты (пищеводный клиренс). Это время, пока слизистая оболочка пищевода подвергается воздействию кислоты, называется временем пищеводного клиренса.
Пищеводный клиренс начинается с перистальтики (мышечных сокращений в определенном, в данном случае в сторону желудка, направлении) пищевода, с помощью которой происходит освобождение пищевода от попавшей туда вследствие рефлюкса кислоты. Клиренс завершается разбавлением оставшейся кислоты заглатываемой слюной. Попадание слюны изо рта в пищевод улучшает пищеводный клиренс и в большей степени, чем перистальтика, способствует восстановлению нормальной кислотности (рН) в пищеводе. Требуется около 7 мл слюны для того, чтобы нейтрализовать 1 мл соляной кислоты; наполовину нейтрализация происходит за счет бикарбоната (вещества, обладающего щелочной реакцией), содержащегося в слюне. Обычная скорость слюноотделения составляет 0,5 мл/мин. Таким образом, в норме вещества, усиливающие слюноотделение (леденцы или сосательные таблетки, жвачка и др.), ускоряют пищеводный клиренс, в то время как пониженное слюноотделение или замена слюны на эквивалентное количество воды замедляют очищение пищевода от кислоты. Во время сна слюноотделение практически останавливается, но благодаря выработке бикарбоната железами слизистой оболочки пищевода в некоторой степени пищеводный клиренс все же продолжается.
Увеличение длительности пищеводного клиренса (замедленное очищение пищевода от кислоты) у пациентов с эзофагитом выявляется с помощью специального теста. При исследованиях было установлено, что только половина пациентов с ГЭРБ имеют удлиненный пищеводный клиренс. При проведении исследований с рН-мониторированием (см ниже) было установлено, что это связано с наличием у части пациентов грыжи пищеводного отверстия диафрагмы, что сопровождается тенденцией к удлинению пищеводного клиренса. Данные клинических исследований также показали, что удлинение пищеводного клиренса соотносится с тяжестью эзофагита и наличием пищевода Баррета.
На сегодняшний день известны две основные причины удлинения пищеводного клиренса – задержка пищевых масс в пищеводе и ухудшение слюноотделительной функции.
Задержка пищевых масс в пищеводе
Предположение о том, что ухудшение эвакуации содержимого пищевода играет роль в развитии рефлюксной болезни, возникло исходя из того факта, что состояние больных улучшается при изменении положения тела, когда в вертикальном положении содержимое пищевода легче проходит в желудок под воздействием силы тяжести. Были определены два основных механизма задержки продвижения содержимого пищевода в желудок: нарушение перистальтики и обратный рефлюкс, связанный с невправляющейся грыжей пищеводного отверстия диафрагмы.
Нарушению перистальтики пищевода были посвящены некоторые исследования, в которых было показано, что значительное ослабление перистальтики приводит к задержке пищевых масс в пищеводе. Был определен механизм, названный неэффективным сокращением пищевода, при котором более 30% мышечных сокращений пищевода имели значительно сниженную силу. Доказательством этой теории также послужил анализ результатов лечения эзофагитов, который показал в некоторых случаях отсутствие эффекта от применения терапии, направленной на снижение кислотности, и от хирургического лечения.
Наличие грыжи пищеводного отверстия диафрагмы также приводит к задержке пищевых масс в пищеводе. Исследование кислотности пищевода, а также другие инструментальные исследования показали, что ухудшение пищеводного клиренса было вызвано забросом содержимого из кармана, образованного грыжей, во время акта глотания.
Функция слюнных желез
Завершающая фаза пищеводного клиренса связана со слюноотделением. Как задержка пищевых масс в пищеводе увеличивает время пищеводного клиренса, то же происходит и при снижении выработки слюны, которая нейтрализует кислоту. Например, снижение образования слюны во время сна вызывает временный рефлюкс либо во время сна, либо непосредственно перед сном, что сопровождается значительным удлинением пищеводного клиренса. Длительная же ксеростомия (состояние сухости во рту, вызванное недостаточностью слюноотделения) способствует продолжительному воздействию кислоты в пищеводе и, как следствие, развитию эзофагита. Однако в исследованиях не было отмечено четкой зависимости между нарушением функции слюноотделения и возникновением ГЭРБ при сравнении больных людей со здоровыми.
Следует учитывать, что бикарбонаты, обнаруживающиеся в слюне, содержат так называемые факторы роста – вещества, способствующие более быстрому восстановлению слизистой оболочки пищевода после повреждения. Однако, согласно исследованиям, нельзя все же сделать однозначный вывод о том, что изменение количества этих веществ играет важную роль в развитии ГЭРБ.
Резистентность тканей и факторы, способствующие их повреждению.
Резистентность тканей – это сопротивляемость различным патологическим агентам, способствующим их повреждению. Слизистая оболочка пищевода обладает такой резистентностью, которая обеспечивается некоторыми клеточными и физиологическими компонентами, защищающими ее от патологического воздействия кислоты. Эпителий слизистой оболочки выполняет защитную функцию как сам по себе, за счет толщины ткани и способности к восстановлению (регенерации), так и благодаря наличию желез, вырабатывающих бикарбонаты, которые нейтрализуют действие кислоты.
Хотя большинство фактов, известных о ГЭРБ, свидетельствуют в пользу того, что заболевание развивается в основном из-за нарушения перистальтики пищевода, тем не менее, совершенно ясно, что кислотное содержимое желудка повреждает слизистую оболочку пищевода, и чем дольше воздействие кислоты, тем тяжелее повреждение. При этом, согласно исследованиям, сила этого повреждающего воздействия не зависит от качества и количества вырабатываемой в желудке кислоты и фермента пепсина (еще одного повреждающего агента, попадающего в пищевод при рефлюксе).
Хотя основными повреждающими клетки слизистой оболочки пищевода агентами являются ионы водорода (содержащиеся в соляной кислоте), в развитии ГЭРБ играют роль также такие вещества, содержащиеся в желудочном соке, как пепсин, желчь, а также вещества, входящие в состав употребляемой пищи.
Роль содержимого двенадцатиперстной кишки (в частности желчи) в повреждении слизистой оболочки пищевода, возможно, невелика, и проявляется у пациентов, подвергшихся операции по удалению части желудка (частичной гастрэктомии). Однако повреждение слизистой оболочки пищевода происходит в большей степени, когда рефлюкс желудочного сока сочетается с дуоденогастральным рефлюксом (забросом содержимого двенадцатиперстной кишки в желудок, а затем и в пищевод). То есть обоюдное воздействие кислоты желудка и желчи на слизистую оболочку пищевода, скорее всего, можно сравнить с совокупным воздействием кислоты и пепсина.
Итак, мы рассмотрели основные причины и механизм развития рефлюксной болезни. Реализации этих механизмов способствуют следующие предрасполагающие факторы:
Образ жизни: злоупотребление алкоголем; курение; неправильная осанка (сутулость).
Прием некоторых лекарственных препаратов: блокаторов кальциевых каналов (верапамил, амлодипин, дилтиазем, кордафен); препаратов, содержащих теофиллин (теопэк, теотард); нитратов (нитроглицерин, нитросорбид); антигистаминных препаратов (супрастин, фенкарол).
Погрешности в диете: употребление жирной и жареной пищи; шоколада; лука и чеснока; кофеинсодержащих напитков (кофе, черный чай, кока-кола); продуктов, содержащих большое количество кислот (цитрусовые, томаты); острой пищи.
Пищевые привычки: употребление больших порций; прием пищи незадолго до сна.
Сопутствующие состояния: наличие грыжи пищеводного отверстия диафрагмы; беременность; сахарный диабет; быстрое увеличение веса.
Беременность очень часто предрасполагает к развитию ГЭРБ – 50-80% беременных жалуются на изжогу. При увеличении матки происходит увеличение внутрибрюшного давления, что способствует возникновению рефлюкса. Кроме этого, при беременности снижается тонус нижнего пищеводного сфинктера, и пища дольше задерживается в желудке. Это происходит, по всей видимости, потому, что при беременности увеличивается выработка определенных гормонов.
Склеродерма (заболевание соединительной ткани) также часто способствует развитию ГЭРБ. Это связано с нарушением перистальтики пищевода и снижением тонуса нижнего пищеводного сфинктера. Такие нарушения не являются специфическими при склеродерме и могут развиваться при любом заболевании соединительной ткани.
Синдром Шагрена, редкое заболевание, сопровождающееся снижением выработки слюны, предрасполагает к развитию ГЭРБ вследствие увеличения продолжительности пищеводного клиренса, и является фактором риска развития эзофагита.
Таким образом, к развитию ГЭРБ предрасполагают состояния, при которых либо нарушается защитный (антирефлюксный) барьер, либо увеличивается продолжительность пищеводного клиренса. Исключением является синдром Золингера-Эллисона, при котором решающую роль играет именно количество и состав забрасываемого в пищевод содержимого.