Болезнь бострупа что это
Медицинский научно-практический центр вертебрологии и нейроортопедии профессора Курганова М.Л.
официальный сайт профессора Михаила Леонтьевича Курганова
Болезнь Бострупа: симптомы и лечение.

Причины возникновения
Обычно болезнь развивается при наличии искривления позвоночника. Этот патологический изгиб вызывает большую нагрузку на суставы позвонков, особенно на их задние отделы, что в свою очередь оказывает негативное влияние на состояние костной ткани.
Вторая причина – врождённая патология развития остистых отростков, при которой они увеличиваются в размерах. Третья, не менее частая причина – профессиональные заболевания, которые связаны с постоянным поднятием тяжестей.
И, наконец, причиной могут стать такие заболевания, как:
Остеохондроз
Спондилит, особенно при наличии туберкулёза
Сколиоз
Врождённый вывих бедра.
Нарушения обмена веществ, например, ожирение.
Травмы позвонков — вывихи и переломы.
Также возможны и другие причины, например, интоксикация, или даже одновременное наличие сразу нескольких вышеперечисленных факторов.
Выявить заболевание на ранней стадии довольно проблематично, так как симптомы могут отсутствовать на протяжении длительного периода времени, и только после того, как структура костной ткани будет нарушена очень сильно, а это уже последняя стадия, начинают проявляться те или иные симптомы.
Клиническая картина
Основной симптом болезни Бострупа – болезненность в районе остистых отростков позвоночника, и именно на этот симптом должно быть направлено основное лечение. Чаще всего боль локализуется в области поясницы и отдаёт в ягодицу или бедро, что особенно ощущается в момент разгибания позвоночного столба.
В покое боль относительно умеренна, но резко усиливается при попытке пошевелиться или при нагрузке. В некоторых случаях может присоединиться мышечно-тонический синдром, основными проявлениями которого можно считать плотность и болезненность при пальпации. При неосложнённом мышечно-тоническом синдроме боль локализуется только в самой мышце, а при осложнённом она может влиять на ближайшие сосуды и нервные окончания. Это является причиной нарушения микроциркуляции в кровяном русле и патологии со стороны нервных структур.
Ещё один характерный признак болезни Бострупа – ограничение движений в поражённом отделе позвоночника. То есть, если это поясница, то человек не может согнуть или разогнуть спину, а также поворачиваться вправо или влево.
Диагностика

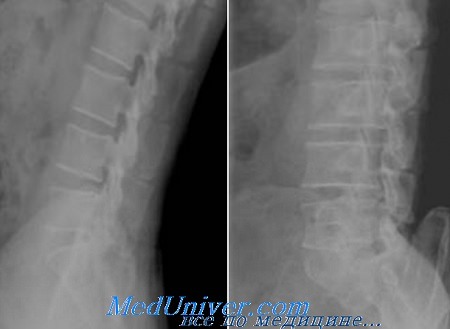
Диагностика основывается на рентгенологической картине позвоночника в боковой проекции. На снимке без труда можно увидеть расширения остистых отростков и увеличение их высоты. Также заметны зоны перестройки костной ткани, что выглядит как белая полоса. Отмечается наличие склерозирования и остеофитоза.
Во время осмотра пациент предъявляет жалобы на резкую болезненность при надавливании в месте поражения. Обязательно проведение дифференциального диагноза с болезнью Бехтерева, при которой отмечаются такие же симптомы. Что же касается осложнений, то они будут возникать в зависимости от причин появления заболевания и от степени поражения костной ткани позвоночника.
Консервативная терапия
Лечение болезни Бострупа чаще всего проводится в стационаре. На начальных стадиях оно обычно консервативное и здесь назначаются такие препараты, как миорелаксанты, а для уменьшения болевых ощущений применяют противовоспалительные лекарственные средства из группы НПВС. В некоторых случаях проводятся лекарственные блокады и введение глюкокортикоидов.
Если повреждение было вызвано травмой, а также если структура костной ткани нарушена очень сильно, применяется хирургическое вмешательство.
Болезнь бострупа что это
Синонимы. Osteoarthrosis interspinalis. Diarthrosis intespinosa (Mayer). Феномен Baastrup. «Целующийся отросток» («kissing spine», англ.).
Определение синдрома Бострупа. Хроническое заболевание остистых отростков позвонков.
Авторы. Baastrup Christian Ingerslev — датский рентгенолог, Копенгаген, 1888—1950. Первое описание образования сустава между остистыми отростками принадлежит Mayer (Бонн, 1824). Baastrup изучил это заболевание в 1933—1934 гг.
Симптоматология синдрома Бострупа:
1. Продолжительные боли в крестцовой области после резкого наклона или значительной нагрузки на позвоночник.
2. Болезненность при надавливании на остистые отростки.
3. Рентгенологические данные: расширение остистых отростков в кранио-каудальном направлении с развитием склеротических очагов. Образование остеофитов в верхних и нижних отделах остистых отростков, которые, близко соприкасаясь друг с другом («целующийся отросток»), образуют сочленение (феномен Baastrup).
4. Выраженный лордоз в поясничной области.
5. Заболевание развивается в среднем и пожилом возрасте.
Этиология и патогенез синдрома Бострупа. Врожденный порок развития остистых отростков поясничных позвонков (?). Против этого предположения свидетельствуют пожилой возраст больных, а также предрасположенность к заболеванию лиц некоторых профессий (кучера). Ткани между отростками, по-видимому, вследствие сильного давления отростков, разрушаются.
Края костей подвергаются трению, что приводит к развитию нового сочленения или к деформации костей. Остеофиты образуются вследствие окостенения пораженных тканей.
Дифференциальный диагноз синдрома Бострупа. Ишиалгия. (S. Cotugno). S. Бехтерев—Strumpell—Marie. Ревматический спондилоартрит. Возрастной спондилоартроз. Спондилез.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Целующиеся позвонки причины, симптомы, методы лечения и профилактики
Целующиеся позвонки или синдром Бострупа — локальные дегенеративные изменения в позвоночнике, в области парных суставов, которые находятся между суставными отростками. В большинстве случаев патология поражает поясничные позвонки, протекает в хронической форме и характерна для людей старшего и пожилого возраста. В группу риска развития синдрома входят люди с врождённой патологией отростков и искривлениями позвоночника. Чтобы пройти лечение заболевания, обратитесь к врачу-ортопеду.
Причины целующихся позвонков
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 13 Декабря 2021 года
Содержание статьи
Симптомы целующихся позвонков
Заболевание дает о себе знать болезненными ощущениям в поражённой области, которые не проходят долгое время и усиливаются после физических нагрузок. Боль носит острый характер и часто отдает в бедро или ягодицу, особенно при разгибании спины.
У некоторых пациентов к боли присоединяется мышечно-тонический синдром, при котором наблюдается плотность и болезненность мягких тканей при пальпации. Если мышечно-тонический синдром переходит в хроническую форму, патология затрагивает расположенные рядом сосуды и нервные окончания, сопровождается нарушениями микроциркуляции.
Методы диагностики
Чтобы выявить синдром целующихся позвонков, в клинике ЦМРТ проводят пальпации поражённого места и делают рентген в боковой проекции:
Баструпа cиндром
Эпидемиология
Частота данного заболевания увеличивается с возрастом [1]
Клиническая картина
Нередко целующиеся остистые отростки являются случайной находкой и наиболее часто встречаются у обследуемых старческого возраста. Типичной картиной болезни Бааструпа является боль в спине в вертикальном положении, уменьшающаяся при сгибании.
Патология
Близкое сближение и взаимный контакт двух смежных остистых отростков с расширением, уплощением и склерозированием соприкасающихся костных поверхностей, что является одной из возможным источником болевого синдрома в спине, усиливающегося при разгибании и уменьшающегося при сгибании.
Синдром Бааструпа может приводить к дегенеративной гипертрофии, воспалительным изменениям и даже формированию псевдоартроза с формированием капсулы (сумки/буры). Данная капсула может разрастаться по срединной линии между желтыми связками формируюя эпидуральную кисту с дальнейшим увеличением предсуществующего стеноза позвоночного канала [2]. Данное состояние чаще втречается у пациентов с гиперлордозом поясничного отдела.
Диагностика
Рентгенография
Рентгенография проводится в положении разгибания и сгибания. Выявляпется контакт смежных остистых отростков со склерозированием их обращенных друг к другу поверхностей. Остистые отростки иногда увеличены в размере.
Компьютерная томография (КТ)
Аналогичные рентгенологическим изменения со склерозированием смежных остистых отростков. Могут обнаруживаться сочетанные юкстаартикулярные кисты. Описаны случаи стрессовых переломов остистых отростков.
Магнитно-резонансная томография (МРТ)
Радионуклидная диагностика
При остеосцинтиграфии определяется неспецифическое усиление захвата РФП в области остистых отростков [5, 6]. На ПЭТ/КТ с 18F-ФДГ визуализируется усиление захвата РФП межостистыми связками.
Дифференциальный диагноз:
Синонимы
Этимология
Заболевание описано датским радиологом Christian Ingerslev Baastrup в 1933 году [3].
Биполярное расстройство — что это такое простыми словами, симптомы у женщин, мужчин, лечение
Биполярное аффективное расстройство (БАР) — это серьезное нарушение, которому подвержены представители обоих полов. Прежде такую патологию называли другим термином (маниакально-депрессивный психоз). БАР входит в число психических заболеваний, протекающих со сложной симптоматикой.
Развитие биполярного расстройства приводит к значительному снижению качества жизни. Человек, страдающий таким заболеванием, не способен поддерживать нормальные отношения с окружающими, полноценно выполнять свои профессиональные и другие обязанности.
Характеристика биполярного расстройства
Биполярное аффективное расстройство принято относить к эндогенным заболеваниям психики — таким, которые преимущественно обусловлены внутренними факторами. Патология развивается при возникновении дисбаланса нейромедиаторов головного мозга.
БАР проявляется в виде регулярных перепадов настроения, развития неконтролируемой угнетенности, подавленности. Характерно, что пациенты не способны объективно расценивать свое состояние и воздействовать на него усилием воли.
В основном, биполярному расстройству подвержены пациенты молодого возраста (20-30 лет). Возникнув однажды, патология остается с человеком на протяжении всей его жизни.
Достаточно часто БАР остается невыявленным, так как больной не обращается в медицинское учреждение. Также присутствует вероятность неправильной постановки диагноза. Это связано с большим многообразием вариантов болезни.
БАР принадлежит к числу патологий, протекающих с периодическими обострениями, склонных принимать хроническую форму. Несмотря на все сложности, заболевание не является приговором, поскольку поддается эффективному контролю при помощи медикаментов.
Что провоцирует развитие патологии
Точные причины возникновения биполярного расстройства остаются невыясненными. Современные психиатры называют несколько факторов, способных спровоцировать развитие БАР:
Во многих случаях развитие болезни обусловлено не одним из перечисленных факторов, а их совокупностью. Выделяют категорию людей, которые больше других подвержены появлению БАР — меланхолики, личности с повышенным уровнем тревожности, эмоционально неустойчивые лица.
Для биполярного расстройства характерны повторяющиеся эпизоды (фазы) мании и депрессии. Каждая из них длится в течение 3-7 месяцев (иногда, 1 или 2 лет). У многих пациентов депрессивная фаза продолжается дольше.
К симптомам, сопровождающим биполярное аффективное расстройство, принадлежат следующие проявления:
Для каждой фазы характерно нежелание признавать наличие болезни. Между эпизодами присутствуют большие промежутки (от 3 до 5-7 лет). В этот период, именуемый интермиссией, проявления биполярного расстройства отсутствуют. Психика восстанавливается, пациент может вернуться к нормальному образу жизни. Многие начинают плодотворно работать, заниматься семьей и воспитанием детей, приносить пользу обществу.
У некоторых больных интермиссия становится достаточно краткой. После недолгого перерыва такие люди вновь впадают в болезненное состояние. Иногда маниакальная и депрессивная фазы наблюдаются постоянно. В таких случаях они наступают без периодов ремиссии.
Особенности протекания у женщин и мужчин
Как уже было сказано выше, для БАР характерно чередование маниакальных и депрессивных эпизодов, присутствующее у пациентов каждого из полов. Согласно статистике, у мужчин заболевание проявляется раньше. Преимущественно первой развивается маниакальная фаза.
Для женщин типично более позднее возникновение симптомов патологии. Как правило, болезнь начинается с депрессии. В дальнейшем такая особенность БАР закрепляется — у мужчин доминируют маниакальные эпизоды, у представительниц слабого пола — депрессивные.
Появление симптоматики биополярного расстройства у женщин часто происходит в период гормональной перестройки, во время месячных, после родов. Нередко ее обострение связывается с наступлением климактерического возраста.
У представителей обоих полов БАР может вызывать осложнения, представляющие угрозу для жизни. Наиболее опасными становятся суицидальные намерения, сопровождающиеся реальными попытками самоубийства.
Согласно статистическим данным, биполярное расстройство часто провоцирует развитие алкоголизма. Гораздо больше зависимости от спиртного подвержены женщины (фиксируется в семь раз чаще, чем у мужчин).
Диагностика и лечение
При подозрении на биполярное расстройство требуется обследование у врача-психиатра, применяющем при проведении диагностики сложные методы. Также берутся во внимание клинические признаки, наличие которые указывает на БАР. Таковыми могут стать органические патологии ЦНС (опухоли, полученные в прошлом травмы, перенесенные операции на головном мозге), заболевания эндокринной системы, зависимость от психоактивных веществ. Кроме этого, учитывается способность или неспособность больного подвергать самокритике состояния, перенесенные в период ремиссии.
Обязательна дифференциальная диагностика. Ее проведение позволяет обнаружить принципиальные отличия болезни от шизофрении, рекуррентной депрессии, личностных расстройств, деменции, различного рода зависимостей.
Лечение БАР состоит из трех основных этапов:
При биполярном расстройстве предусмотрено применение специальных медикаментов (антидепрессантов, нейролептиков, транквилизаторов, противосудорожных средств). Как правило, поддерживающая терапия назначается пожизненно. При достижении стойкой ремиссии некоторые препараты могут отменяться.
Кроме медикаментозного лечения, проводятся психотерапевтические мероприятия, задействуется фототерапия. Грамотно организованный лечебный курс способствует продолжительным интермиссиям, облегчает социальную адаптацию пациентов.