Ацетилцистеин ацетилсалициловая кислота разница в чем
Ацетилцистеин
Ацетилцистеин (N-ацетил-L-цистеин, NAC) — производное аминокислоты цистеина. Относится к муколитическим средствам, изменяет структуру секрета бронхов (разжижает мокроту). Представляет собой белый (иногда желтоватый) кристаллический порошок, который легко растворяется в воде.
Первооткрывателем муколитических свойств ацетилцистеина считается профессор Витторио Феррари, который в 50-х годах 20-го века обнаружил способность вещества разрывать дисульфидные связи кислых мукополисахаридов в слизи, тормозить полимеризацию мукопротеидов и уменьшать вязкость.
Полезные действия ацетилцистеина:
Ацетилцистеин применяется при проблемах с отхождением мокроты во время респираторных заболеваний верхних и нижних дыхательных путей у взрослых и детей. Также в качестве профилактического средства используется при хронических проблемах с бронхами, сопровождающихся образованием вязкой трудноотделяемой мокроты, для снижения частоты и тяжести обострений. Способствует удалению вязкого секрета из дыхательных путей при посттравматических реакциях, а также в послеоперационный период.
После приема (в дозировке, назначенной врачом) слизь в дыхательных путях становится жидкой и легко отделяется от стенок бронхов и бронхиол, откашливается. Эффект наступает довольно скоро, вещество быстро и хорошо всасывается в кровь (максимальная концентрация — через 2,5 часа), выводится преимущественно почками.
Вещество также способствует подавлению образования свободных радикалов и реактивных кислородных метаболитов, предотвращая развитие острого и хронического воспаления в легочной ткани и дыхательных путях.
Ацетилцистеин относится к препаратам с хорошим уровнем безопасности (редкие побочные эффекты), однако применять средство рекомендуется только после консультации с лечащим врачом.
Наиболее популярная и безопасная с точки зрения воздействия на слизистую желудка форма — растворимые шипучие таблетки.
Важно знать, что препарат противопоказан детям до 2-х лет. Его также категорически не рекомендуется принимать перед сном.
N-ацилцистеин
В настоящее время существует база доказательств того, что при многих психических расстройствах имеют место разнообразные патологические процессы и окислительный стресс. Кроме того, тесно связанные с ними пути, включая сокращение белков, стимулирующих рост нейронов (нейротрофины) и повышенную гибель клеток (апоптоз), а также выработку энергии в органеллах, называемых митохондриями.
Существуют доказательства, подтверждающие использование N-ацетилцистеина в качестве вспомогательного средства для снижения общих и негативных симптомов шизофрении. N-ацетилцистеин также, по-видимому, эффективен в снижении тяги к расстройствам, связанным с употреблением психоактивных веществ, особенно для лечения употребления кокаина и каннабиса среди молодежи, в дополнение к предотвращению рецидивов у уже воздерживающихся от наркотиков людей. Влияние N-ацетилцистеина на обсессивно-компульсивное расстройство и связанные с ним расстройства, а также на расстройства настроения остается неясным.
N-ацетилцистеин действует по нескольким механизмам в мозге. Во-первых, как ацетилированная форма цистеина, он биодоступен и способен преодолевать гематоэнцефалический барьер. Цистеин является ограничивающим скорость компонентом в производстве антиоксиданта глутатиона. Несколько исследований на животных показали наличие повышенного уровня глутатиона в мозге после перорального приема N-ацетилцистеина. Окислительный стресс и снижение антиоксидантного статуса являются общими для многих психических расстройств, включая шизофрению, депрессию, биполярные и обсессивно-компульсивные расстройства. Увеличение выработки глутатиона способствует восстановлению окислительно-восстановительного дисбаланса в этих условиях.
N-ацетилцистеин регулирует глутамат через антипортер цистеин-глутамат (система Xc-) и глиальный транспортер глутамата (GLT1). ), оба основных компонента гомеостаза глутамата. Система Xc обменивает внеклеточный глутамат на внутриклеточный цистеин в соотношении 1: 1, способствуя активации рецепторов mGlu2 / 3 и подавляя пресинаптическое высвобождение глутамата. Снижение экспрессии системы Xc- и GLT1 связано с более высокими уровнями передачи синаптического глутамата, снижения тонуса рецепторов mGlu2 / 3, ограничения поведения, связанного с поиском наркотиков, связанного со снятием зависимости, и патологии стереотипного поведения.
Обнадеживающие результаты были получены в испытаниях, в которых тестировалось использование NAC, главным образом в качестве дополнительного лечения, при употребления каннабиса у молодых людей, депрессии, биполярном расстройстве, негативных симптомах при шизофрении.
Доклинические результаты исследований показали, что N-ацетилцистеин способен восстанавливать дисбаланс цистеин-глутаматного обмена в головном мозге и снижать поведение, связанное с поиском наркотиков, на животных моделях. Действительно, лечение наркомании и токсикомании N-ацетилцистеином является активной областью исследований. За последнее десятилетие было проведено множество клинических испытаний, результаты которых обобщены в 5 систематических обзорах, опубликованных за последние 4 года.
N-ацетилцистеин имеет хороший профиль безопасности. Пероральная доза N-ацетилцистеина, достигающая 10×2800 мг, была оценена для обеспечения безопасности в клиническом исследовании без серьезных побочных эффектов. Все основные систематические обзоры показали, что N-ацетилцистеин является хорошо переносимой пероральной терапией без каких-либо значительных побочных эффектов.
Желудочно-кишечные симптомы, включая легкий дискомфорт в животе, изжогу, метеоризм, судороги, тошноту, рвоту и диарею, были наиболее распространенными побочными эффектами, отмеченными в клинических испытаниях N-ацетилцистеина. Другими неспецифическими побочными эффектами были головные боли, кожные высыпания, повышенное кровяное давление, сухость во рту, усталость, мышечные боли, бессонница, заложенность носа, насморк, беспокойство и головокружение. Тем не менее, это единичные случаи только без последовательных сообщений о каких-либо серьезных инцидентах, вызванных лечением N-ацетилцистеином. Фактически, N-ацетилцистеин оказывает защитное действие на побочные эффекты, связанные с психотропными препаратами, когда используется в качестве дополнительной терапии.
N-ацетилцистеин потенциально может взаимодействовать с парацетамолом, глутатионом и противораковыми агентами. Это также сильно усиливает действие сосудорасширяющих нитратов и связанных с ними лекарств, что приводит к риску гипотонии. Поэтому следует с осторожностью применять N-ацетилцистеин у пациентов, принимающих эти препараты.
О фармакологических свойствах и применении ацетилцистеина
Опубликовано в журнале:
«Врач» специальный выпуск, 2007, с. 1-16
В.Фисенко, академик РАМН, профессор,
ММА им. И.М.Сеченова
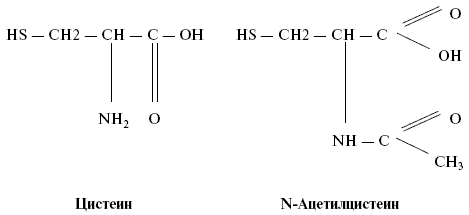
Ацетилцистеин (N-ацетил-L-цистеин; АЦ) является производным аминокислоты цистеина, от которой отличается тем, что один водород аминогруппы замещен остатком уксусной кислоты:
АЦ представляет собой белый или белый со слегка желтым оттенком кристаллический порошок со слабым специфическим запахом. Легко растворим в воде и спирте. АЦ является известным муколитическим средством прямого действия. Эффективность АЦ связана с наличием в структуре препарата SH-групп, которые разрывают дисульфидные связи протеогликанов, что вызывает деполимеризацию и снижение вязкости мокроты [3]. Кроме того, АЦ оказывает стимулирующее влияние на клетки, продуцирующие секрет, способный лизировать фибрин [1]. Муколитическая активность АЦ не изменяется в присутствии ДНК и увеличивается по мере возрастания значения рН. Выраженный муко-литический эффект обычно наблюдают при рН 7—9. АЦ применяют ингаляционно, внутрь, иногда парентерально для облегчения отделения мокроты при хроническом бронихите, бронхиальной астме, хронической обструктивной болезни легких (ХОБЛ) и других заболеваниях бронхолегочной системы, сопровождающихся гиперпродукцией мокроты. АЦ из кишечника полностью всасывается, но обладает низкой биодоступностью (
10%), так как основная часть препарата мета-болизируется в печени при первом прохождении через нее [3]. Максимальная концентрация АЦ в плазме достигается через 2—3 ч после приема внутрь, а Т1/2 составляет 6,3 ч.
Минздрав России разрешил медицинское применение разных лекарственных форм АЦ (АЦЦ, «ГЕКСАЛ АГ») для приема внутрь, парентерального введения в 1999-2004 гг.
АЦ обладает свойствами прямого и непрямого антиоксиданта. АЦ за счет SH-групп связывается электрофильными участками эндогенных оксидантов (прямое действие) с последующим образованием АЦ-дисульфида. Непрямое влияние АЦ на ОС связано с тем, что АЦ является предшественником глутатиона. Известно, что глутатион образуется при участии глутаминовой кислоты, цистеина и глицина, являясь основным фактором защиты от эндогенных токсических веществ, образующихся в результате клеточного аэробного дыхания и метаболизма фагоцитов, а также экзогенных факторов (NO, окись серы и т.д.). SH-группы цистеина нейтрализуют перечисленные эндогенные и экзогенные факторы. Синтез глутатиона осуществляется в печени и легких в 2 этапа. На 1-м этапе глутаминовая кислота и цистеин взаимодействуют при участии γ-глутамилцистеинсинтетазы, а на 2-м — глутатионсинтетаза обеспечивает присоединение глицина и формирование глутатиона. Исследованиями in vitro показано, что АЦ обладает свойствами предшественника глутатиона, так как легко проникает в клетки и затем деацетилируется в цистеин. Способность аминокислот принимать участие в синтезе глутатиона является ключевым фактором его образования. Клеточное содержание глутаминовой кислоты и глицина (но не цистеина) достаточно велико. Таким образом, синтез глутатиона в основном зависит от доступности цистеина. Введение извне L-цистеина практически не приводит к накоплению этой аминокислоты в клетках из-за низкой абсорбции в кишечнике, малой гидрофильности и быстрому метаболизму в печени. В связи с этим очевидна возможность применения АЦ с целью восстановления необходимого уровня клеточного цистеина, достаточного для синтеза глутатиона. Другие производные цистеина, в частности карбоксиметилцистеин (карбоцистеин), имеющий в своей молекуле атом серы, свойствами предшественника глутатиона не обладает и применяется лишь как муколитический препарат.
Экспериментальные исследования, выполненные in vitro и in vivo, показали, что АЦ уменьшает повреждающее влияние Н2О2 на эпителиальные клетки бронхолегочной системы, ослабляет активацию ядерного фактора-кВ (NF-кB), препятствует влиянию ОС на полиморфноядерные нейтрофилы, альвеолярные макрофаги и фибробласты. АЦ предотвращает гиперплазию секреторных клеток бронхов и инактивацию ингибитора a1-протеиназы, нормализует синтез эластина и коллагена, уменьшает формирование провоспалительных цитокинов. Отмечена способность АЦ ослаблять формирование эндогенных веществ, вызывающих ОС, при инфицировании экспериментальных животных вирусом гриппа и риновирусами.
В последние 10—12 лет активно изучается влияние ОС на состояние эндотелия кровеносных сосудов. Показано, что разные причины (гиперхолестеринемия, курение табака, гипергликемия) обусловливают ускоренное образование супероксида, что вызывает дисфункцию эндотелия, потерю способности гладкомышечных элементов к релаксации, экспрессии молекул адгезии-1 и, как следствие, ведет к ускорению развития атеросклеоза сосудов. Кроме того, отмечены повышение скорости образования пероксинитрита и ускорение апоптоза эндотелиальных клеток. Многочисленные исследования показали, что АЦ способен блокировать указанные процессы за счет выраженного тормозящего влияния на них [11].
Известно, что ОС может возникать при проведении реперфузионной терапии по поводу инфаркта миокарда [10]; в этом случае его обычно связывают с влиянием свободных радикалов на клеточные фосфолипиды, что, в свою очередь, обусловливает нарушение деятельности лизофосфатидилацетилтрансферазы (SH-зависимый фермент) и последующие изменения системы глутатиона, ответственной за выведение веществ, вызывающих ОС. Результатом этих процессов могут стать геморрагия, микрососудистые повреждения и некроз клеток. При хронической сердечной недостаточности также отмечаются дефицит SH-групп и ускорение апоптоза. В связи с этим роль антиоксидантной терапии при указанных процессах невозможно переоценить. В экспериментах на собаках показано, что АЦ, введенный через 2 ч после ишемии и последующей 2-часовой реперфузии, ослаблял структурные изменения миокарда и выраженность аритмии [10]. Установлено, что АЦ способен уменьшать выраженность толерантности к нитроглицерину; в сочетании с последним АЦ уменьшает уровень атериального натрийуретического пептида и ингибирует «слипание» тромбоцитов. У больных, перенесших инфаркт миокарда, АЦ способствовал нормализации деятельности левого желудочка. Последующие наблюдения позволили сформулировать принципы действия АЦ при неотложных состояних в кардиологии. АЦ обладает эффективностью в отношении соединений, вызывающих ОС, влияет на функции тромбоцитов, ингибирует ангиотензинпревращающий фермент (АПФ), оказывает модулирующее влияние на процессы коагуляции и адгезии, а также антиаритмическое действие [10]. Высказано предположение о возможности применения АЦ при остром коронарном синдроме [10]. Таким образом, АЦ может применяться в качестве лекарственного средства, устраняющего явления ОС в кардиологии.
Существуют четкие доказательства того, что радиоконтрастное исследование почек может сопровождаться развитием нефропатии (НП), которая проявляется нарушением выделительной функции почек. Выделяют [8] несколько причин развития радиоконтрастной НП: 1) ишемическое повреждение за счет изменений почечного кровотока, угнетения функции эндотелиальных клеток, деформации эритроцитов; 2) токсическое повреждение тубулярного эпителия и ускорение апоптоза; 3) интратубулярная обструкция; 4) иммунологические повреждения.
Исследования, в которых участвовали 805 пациентов, показали, что в большинстве случаев АЦ, назначаемый внутрь или внутривенно, предотвращает развитие НП у больных из группы риска [5, 8]. Профилактическое применение АЦ в этих случаях, по-видимому, сопровождается сосудорасширяющим действием АЦ, которое связано с тем, что этот препарат за счет SH-групп способствует превращению NO в S-нитрозотиол — соединение, характеризующееся значительной стабильностью и выраженным активирующим влиянием на гуанилатциклазу. Предположено, что позитивное влияние АЦ на тонус сосудов почек связано с NO-ергическим действием препарата. Фактом, подтверждающим данное предположение, явилось подтверждение того, что АЦ способен устранять сужение сосудов почек, вызываемое ингибитором NO — нитро-L-аргинином [8]. Кроме того, не исключена возможность изменения вазорегуляторного баланса в почках, вызванного АЦ за счет его угнетающего влияния на АПФ. Существует также точка зрения, согласно которой профилактический эффект АЦ может быть связан не только с влиянием на тонус сосудов почек, но и выраженным воздействием на свободные радикалы, образующиеся в почках при НП [6].
В течение многих лет АЦ применяют в качестве лекарственного средства, устраняющего токсическое влияние парацетамола на печень. Более того, АЦ остается средством выбора при токсическом поражении печени, вызванном парацетамолом. Этот факт вызывает особый интерес, так как в Российской Федерации, подобно странам ЕС и США, парацетамол является безрецептурным препаратом и применяется в суточной дозе 4 г. Между тем превышение этой дозы в 2,5—3 раза, сочетание парацетамола с этиловым спиртом могут обусловить быстрое развитие гепатотоксического эффекта. Как известно, в процессе метаболизма парацетамол связывается с остатками глюкуроновой и серной кислот (эти метаболиты токсичностью не обладают), а также за счет системы цитохрома Р-450 превращается в N-ацетил-п-бензохинонимин, для которого характерно гепато- и нефротоксическое действие. В обычных условиях токсичный метаболит связывается глутатионом печени, образуя нетоксичное соединение. Превышение дозы парацетамола, сочетание этого препарата с гепатотоксичными соединениями могут обусловить некроз печеночных клеток и почечных канальцев. Лечение острых отравлений парацетамолом требует проведения обычных мероприятий (промывание желудка, применение активированного угля), а также назначения АЦ, который повышает образование глутатиона в печени. АЦ эффективен в первые 12 ч после отравления парацетамолом, в более поздние сроки развиваются необратимые изменения клеток [3].
В последние 3—5 лет интенсивно изучается возможность применения АЦ при ОС, вызванном токсическим влиянием глюкозы на В-клетки поджелудочной железы при диабете [9]. Много внимания уделяется экспериментальной оценке влияния АЦ на канцерогенез, фиброз печени, проявления ревматоидного артрита, атеросклероз [11]. Однако полученные данные весьма разноречивы и не позволяют достоверно трактовать перспективные возможности клинического использования АЦ при указанных патологических состояниях.
Необходимо отметить, что АЦ не свободен от нежелательных эффектов (может вызывать стоматит, тошноту, рвоту, лихорадку, бронхоспазм). У беременных АЦ применяют, тщательно проанализировав соотношение польза/риск.
Таким образом, приведенные данные свидетельствуют о том, что АЦ обладает определенным спектром фармакологической активности. Влияние препарата на причины, вызывающие ОС, позволяет применять его при ХОБЛ, некоторых нарушениях деятельности сердечно-сосудистой системы, а также при нефропатии, обусловленной радиоконтрастным изучением почек. АЦ обладает способностью устранять токсическое действие парацетамола на печень и почки.
Ацетилцистеин в лечении инфекций нижних дыхательных путей у взрослых
Рассматриваются различные аспекты действия ацетилцистеина при лечении острых и хронических воспалительных заболеваний нижних дыхательных путей. Приводятся результаты исследований ацетилцистеина и механизм его действия на биопленки. Описаны правила приема
Different aspects of the action of acetylcysteine in the treatment of acute and chronic inflammatory diseases of the lower respiratory tract have been analyzed. It gives the results of investigations of acetylcysteine and the mechanism of its influence on biofilms. The paper describes the rules of administration for mucolytics.
Воспалительный процесс в нижних дыхательных путях (пневмонии, острые и хронические бронхиты, хроническая обструктивная болезнь легких) сопровождается нарушением мукоцилиарного клиренса, который является важным механизмом очищения бронхиального дерева. Функция мукоцилиарного аппарата заключается во взаимодействии ресничек цилиарного эпителия с секретом бокаловидных клеток эпителиальной выстилки бронхов и белково-слизистых желез. Оказавшиеся в бронхах инородные частицы вследствие движения ресничек выводятся, что препятствует развитию инфекции [1].
При воспалении дыхательных путей развивается гиперемия бронхов, увеличивается количество бокаловидных клеток, которые продуцируют более густой, вязкий секрет, чем железы. Этой слизью обволакиваются реснички. Вследствие того, что изменяются реологические свойства бронхиального секрета и угнетается функция реснитчатого эпителия, эффективность мукоцилиарного клиренса снижается. В бронхах собирается густой, вязкий секрет, что в свою очередь обусловливает увеличение микробной колонизации бронхиального дерева. Усиление кашля не приводит к адекватному очищению бронхов.
По этой причине в терапии острых и хронических заболеваний нижних дыхательных путей, помимо этиологического лечения, важное место занимает патогенетическая терапия. Для улучшения дренажной функции бронхов и выведения мокроты применяются мукоактивные лекарственные средства. Существует несколько классификаций мукоактивных препаратов. Для практического применения наиболее удобно выделять две основные группы препаратов, используемых с целью выведения мокроты [2, 3]:
I. Секретомоторные (стимулируют отхаркивание).
II. Муколитические (бронхосекретолитики).
Секретомоторные, или отхаркивающие, средства усиливают перистальтику бронхов и повышают функциональную активность мерцательного эпителия бронхов, увеличивают работу бронхиальных желез. Действие этих препаратов связано с раздражением рецепторов желудка и рефлекторным стимулированием дыхательного и кашлевого центра. Они применяются в основном при продуктивном кашле для улучшения откашливания. В настоящее время использование секретомоторных, усиливающих отхаркивание, средств (как рефлекторного, так и резорбтивного действия) ограничено, особенно при наличии густого, вязкого секрета, т. к. их муколитический эффект слабый. При передозировке указанных препаратов могут возникнуть позывы на рвоту и усиление рвотного рефлекса. Они противопоказаны при язвенной болезни желудка и двенадцатиперстной кишки [2].
Из муколитических лекарственных средств практически не используются протеолитические ферменты в связи с возможностью развития аллергических реакций, бронхоспазма.
В настоящее время наиболее широкое применение нашли синтетические муколитические препараты: ацетилцистеин (АЦ), амброксол, карбоцистеин. Однако следует отметить, что из указанных препаратов только АЦ обладает прямым муколитичесим действием.
АЦ является производным L-цистеина, в его молекуле содержатся свободные сульфгидрильные группы. Свободные сульфгидрильные группы разрывают дисульфидные связи кислых мукополисахаридов мокроты. Это приводит к деполимеризации макромолеул мукопротеидов и, соответственно, к снижению вязкости слизи и уменьшению ее адгезии. Таким образом, АЦ улучшает отхождение мокроты за счет прямого действия на реологические свойства секрета. Муколитический эффект АЦ увеличивается с возрастанием значения pH мокроты. Наибольшее муколитическое действие АЦ отмечается при pH = 7,0–9,0 [4].
Важной для практического использования особенностью АЦ является сохранение его муколитического действия при любом виде мокроты — слизистой, слизисто-гнойной и гнойной.
При этом под влиянием АЦ увеличивается и скорость мукоцилиарного клиренса. Данный эффект позволяет говорить об АЦ не только как о муколитике, но и как о мукокинетике. Кроме того, в результате действия АЦ потенцируется секреция бокаловидными клетками менее вязких сиаломуцинов: увеличивается содержание золя. Тем самым восстанавливается функция мерцательного эпителия, который уже самостоятельно может элиминировать слизь из дыхательных путей. Таким образом, АЦ оказывает и мукорегуляторное действие [5, 6].
В последние годы появились работы, в которых показана способность АЦ снижать образование биопленки бактерий и грибов, а также разрушать зрелые биопленки. Указанный эффект связывают с влиянием АЦ, как антиоксиданта, на метаболизм клеток бактерий, продукцию экзополисахаридов — главного компонента матрикса биопленки. АЦ может непосредственно разрушать дисульфидные связи энзимов бактерий, которые участвуют в образовании или их экскреции [7].
В исследованиях также показано, что АЦ способен угнетать рост Staphylococcus aureus, Pseudomonas aeruginosa, Klebsiella pneumonia, Enterobacter spp. и др. бактерий. При этом АЦ более активен, чем амброксол и карбоцистеин. Так, например, активность по уменьшению жизнеспособности Staphylococcus aureus у АЦ в 6–7 раз выше, чем у амброксола и бромгексина [6].
Такое антибактериальное действие связывают с конкурентным угнетением утилизации аминокислоты цистеина бактериями и способностью сульфгидрильных групп АЦ взаимодействовать с белками микроорганизмов. Показано, что сочетанное назначение антибиотиков и АЦ увеличивает их антибактериальное действие. В эксперименте указанный эффект доказан для таких антибиотиков, как ципрофлоксацин, рифампицин, карбенициллин, гентамицин и др. [7].
В настоящее время в клинической практике при лечении острых и хронических заболеваний органов дыхания используется еще одно очень важное свойство АЦ — антиоксидантная и антитоксическая активность.
В экспериментах доказано, что АЦ снижает повреждающее действие практически всех указанных выше факторов оксидативного стресса. АЦ оказывает как прямой, так и непрямой антиоксидантный эффект. Прямое антиоксидантное действие АЦ связано с наличием в его молекуле свободной тиоловой сульфгидрильной группы, которая легко отдает водород, нейтрализуя окислительные радикалы. Непрямое антиоксидантное действие АЦ обусловлено тем, что он является предшественником трипептида глутатиона — основного фактора защиты от воздействия токсических внутренних и внешних агентов, компонентов табачного дыма и других веществ, загрязняющих воздух. Синтез глутатиона зависит от наличия цистеина. Назначение больному АЦ обусловливает поступление цистеина для поддержания необходимого уровня глутатиона в организме.
Изучение действия АЦ в клинике показало возможности АЦ снижать образование О2, инициированное табачным дымом, тормозить продукцию эозинофильно-катионного протеина, лактоферрина, антихимотрипсина, а также восстанавливать нормальную клеточность бронхоальвеолярной жидкости [9].
Во многих работах доказано, что длительный прием АЦ в дозе 400–600 мг в сутки снижает частоту обострений хронических бронхитов, а также среднетяжелых и тяжелых обострений ХОБЛ с улучшением у больных показателей функции внешнего дыхания [10].
Не менее чем в 9 рандомизированных, плацебо-контролируемых исследованиях также показано, что профилактический прием АЦ на протяжении 3–6 месяцев у больных ХОБЛ снижал частоту, продолжительность и тяжесть обострений заболевания [9]. Представленные данные об эффективности АЦ при хронических заболеваниях легких подкрепляются и другими исследованиями. Двойное, слепое, многоцентровое плацебо-контролируемое исследование, проведенное Шведским обществом заболеваний легких (Swedish Society for Pulmonary Diseases, SSPD) доказало, что частота обострений хронических бронхитов была значительно, достоверно ниже — на 52,5% в группе больных, длительно получавших АЦ, по сравнению с группой плацебо (р
С. Я. Батагов, доктор медицинских наук, профессор
ГБОУ ВПО Первый СПбГМУ им. ак. И. П. Павлова МЗ РФ, Санкт-Петербург