Астроцитома бду что это
Публикации в СМИ
Астроцитомы
Астроцитомы — большая и наиболее частая группа первичных опухолей ЦНС, различающихся по локализации, половому и возрастному распределению, характеру роста, степени злокачественности и клиническому течению. Все астроцитомы имеют «астроглиальное» происхождение. Заболеваемость: 5–7:100 000 населения в развитых странах.
Различают ряд клинико–патологических групп астроцитом.
Диффузно–инфильтративная астроцитома. Это понятие объединяет несколько типов опухолей разной степени злокачественности.
• Анапластическая астроцитома (ВОЗ–3) составляет 20-30% всех астроцитом мозга, пик встречаемости 40–45 лет, мужчины/женщины —1.8:1; располагаются чаще всего супратенториально в больших полушариях мозга. На настоящий момент доминирующей является точка зрения, что анапластическая астроцитома является результатом злокачественной трансформации диффузной астроцитомы. Её патоморфология характеризуется признаками диффузной инфильтративной астроцитомы с выраженной анаплазией и высоким пролиферативным потенциалом. Клиническая картина во многом аналогична диффузной астроцитоме, но чаще встречаются признаки повышенного ВЧД, отмечается более быстрая прогрессия неврологической симптоматики. Диагностика: опухоли не имеют характерной КТ и/или МРТ семиотики и часто могут выглядеть как диффузная астроцитома или глиобластома. Лечение: на настоящий момент стандартным алгоритмом лечения является комбинированное лечение (операция, лучевая терапия, полихимиотерапия). Прогноз. Средняя продолжительность жизни после операции и адъювантного лечения составляет около 3 лет. На клиническое течение заболевания основное влияние оказывает трансформация в глиобластому, которая наблюдается обычно через 2 года после установки диагноза. Клиническими благоприятными прогностическими факторами являются молодой возраст, «тотальное удаление» опухоли и хороший предоперационный клинический статус пациента. Наличие олигодендроглиального компонента в опухоли может увеличить выживаемость до >7 лет.
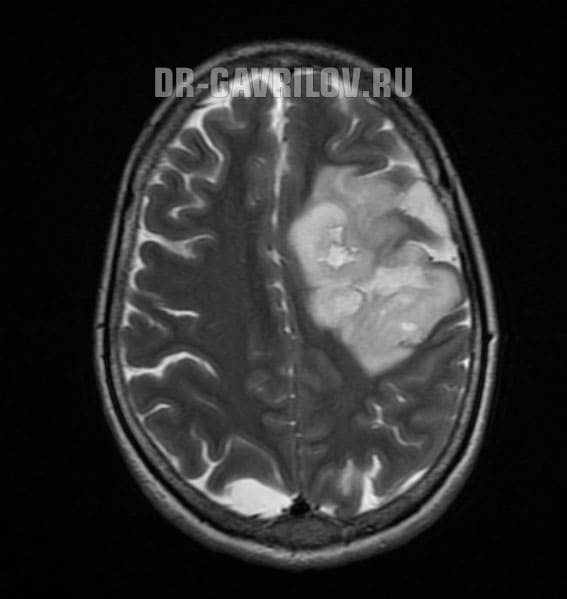
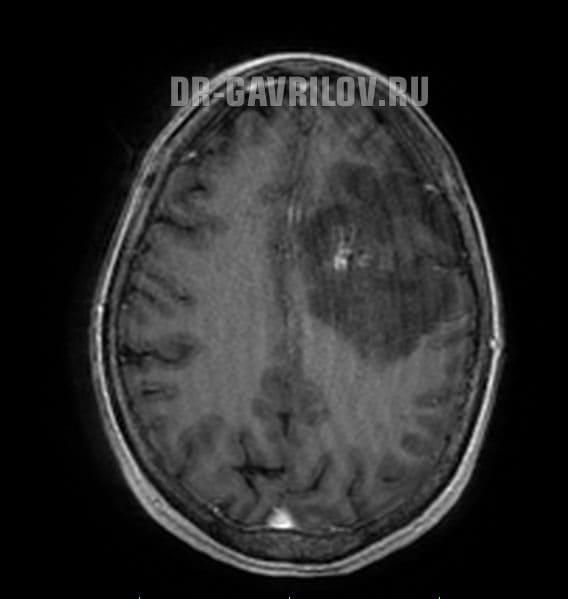
Глиобластома (ГБМ) и её варианты (ВОЗ–4). Является наиболее злокачественной из астроцитом и составляет около 50% всех астроцитом мозга, пик встречаемости 50–60 лет, мужчины/женщины — 1.5:1; располагается чаще всего супратенториально в больших полушариях мозга. Различают первичную (чаще) и вторичную ГБМ (как результат малигнизации диффузной или анапластической астроцитомы). Её патоморфология характеризуется признаками диффузной инфильтративной астроцитомы с выраженной анаплазией, высоким пролиферативным потенциалом, признаками пролиферации эндотелия и/или некрозами. Клиническая картина. Для первичной ГБМ характерен короткий анамнез, в котором доминируют неспецифические неврологические симптомы и быстро прогрессирующая внутричерепная гипертензия. У вторичной ГБМ клиника во многом аналогична анапластической астроцитоме. Диагностика. Опухоль имеют характерную КТ и МРТ семиотику, дифференциальную диагностику обычно проводят с метастазом и абсцессом. Характерным является инвазивный рост опухоли по длинным проводникам (ГБМ в виде «бабочки» при прорастании через мозолистое тело). Лечение. На настоящий момент стандартным алгоритмом лечения является комбинированное лечение (операция и лучевая терапия, роль полихимиотерапии в увеличении выживаемости при ГБМ на настоящий момент достоверно не доказана, и необходимость её проведения рассматривается только в тех случаях, когда все остальные методы лечения проведены и оказались неэффективными («терапия отчаяния»). Прогноз. Средняя продолжительность жизни после операции и адъювантного лечения составляет около 1 года. Клинические благоприятные прогностические факторы аналогичны таковым при анапластической астроцитоме.
Кроме типичной мультиформной глиобластомы, выделяют следующие её гистологические варианты • Гигантоклеточная глиобластома характеризуется большим количеством гигантских уродливых многоядерных клеток • Глиосаркома — двухкомпонентная злокачественная опухоль с очагами как глиальной, так и мезенхимальной дифференцировки.
Плеоморфная ксантоастроцитома — редкая опухоль (менее 1% всех астроцитом), занимает промежуточную позицию в ряду «злокачественности» из-за своего двойственного поведения (ВОЗ–2). В ряде случаев опухоль является хорошо отграниченной и медленно растущей с благоприятным прогнозом. В тоже время описаны случаи её злокачественной трансформации с неблагоприятным прогнозом. Клиническая картина. Чаще всего опухоль встречается в молодом возрасте и проявляется эписиндромом. Характерной является поверхностная субкортикальная локализация и тенденция к вовлечению в патологической процесс прилежащих оболочек мозга («менинго-церебральный» объёмный процесс). Диагностика: КТ/МРТ. Лечение хирургическое, цель операции — «тотальное удаление» опухоли, что часто достижимо. Прогноз. 5–летняя выживаемость составляет 81%, 10 — 70%. Независимым прогностическим фактором является повышенная (более 5 митозов в поле высокого увеличения) митотическая активность. Большинство опухолей с агрессивным течением характеризуется этим показателем.
Сокращения. ГБМ — глиобластома
МКБ-10 • D43 Новообразование неопределённого или неизвестного характера головного мозга и ЦНС • C71 Злокачественное новообразование головного мозга
Приложение. Генетические аспекты • При астроцитомах зарегистрировано 2 типа повреждаемых генов: •• доминантно наследуемые онкогены, белковые продукты гена ускоряют рост клеток; типичное повреждение — увеличение дозы гена за счет амплификации или активирующей мутации •• супрессоры опухолевого роста, белковые продукты гена тормозят рост клеток; типичное повреждение — физическая потеря гена или инактивирующая мутация • Мутации: •• ген TP53 (*191170, 17p13.1, Â ) •• MDM2 (164585, 12q14.3–12q15, Â ) •• CDKN1A (*116899, 6p, Â ) •• CDKN2A и CDKN2B (9p21) •• CDK4 и CDK6 (12q13–14) •• EGFR (*131550, 7, Â ).
Код вставки на сайт
Астроцитомы
Астроцитомы — большая и наиболее частая группа первичных опухолей ЦНС, различающихся по локализации, половому и возрастному распределению, характеру роста, степени злокачественности и клиническому течению. Все астроцитомы имеют «астроглиальное» происхождение. Заболеваемость: 5–7:100 000 населения в развитых странах.
Различают ряд клинико–патологических групп астроцитом.
Диффузно–инфильтративная астроцитома. Это понятие объединяет несколько типов опухолей разной степени злокачественности.
• Анапластическая астроцитома (ВОЗ–3) составляет 20-30% всех астроцитом мозга, пик встречаемости 40–45 лет, мужчины/женщины —1.8:1; располагаются чаще всего супратенториально в больших полушариях мозга. На настоящий момент доминирующей является точка зрения, что анапластическая астроцитома является результатом злокачественной трансформации диффузной астроцитомы. Её патоморфология характеризуется признаками диффузной инфильтративной астроцитомы с выраженной анаплазией и высоким пролиферативным потенциалом. Клиническая картина во многом аналогична диффузной астроцитоме, но чаще встречаются признаки повышенного ВЧД, отмечается более быстрая прогрессия неврологической симптоматики. Диагностика: опухоли не имеют характерной КТ и/или МРТ семиотики и часто могут выглядеть как диффузная астроцитома или глиобластома. Лечение: на настоящий момент стандартным алгоритмом лечения является комбинированное лечение (операция, лучевая терапия, полихимиотерапия). Прогноз. Средняя продолжительность жизни после операции и адъювантного лечения составляет около 3 лет. На клиническое течение заболевания основное влияние оказывает трансформация в глиобластому, которая наблюдается обычно через 2 года после установки диагноза. Клиническими благоприятными прогностическими факторами являются молодой возраст, «тотальное удаление» опухоли и хороший предоперационный клинический статус пациента. Наличие олигодендроглиального компонента в опухоли может увеличить выживаемость до >7 лет.
Глиобластома (ГБМ) и её варианты (ВОЗ–4). Является наиболее злокачественной из астроцитом и составляет около 50% всех астроцитом мозга, пик встречаемости 50–60 лет, мужчины/женщины — 1.5:1; располагается чаще всего супратенториально в больших полушариях мозга. Различают первичную (чаще) и вторичную ГБМ (как результат малигнизации диффузной или анапластической астроцитомы). Её патоморфология характеризуется признаками диффузной инфильтративной астроцитомы с выраженной анаплазией, высоким пролиферативным потенциалом, признаками пролиферации эндотелия и/или некрозами. Клиническая картина. Для первичной ГБМ характерен короткий анамнез, в котором доминируют неспецифические неврологические симптомы и быстро прогрессирующая внутричерепная гипертензия. У вторичной ГБМ клиника во многом аналогична анапластической астроцитоме. Диагностика. Опухоль имеют характерную КТ и МРТ семиотику, дифференциальную диагностику обычно проводят с метастазом и абсцессом. Характерным является инвазивный рост опухоли по длинным проводникам (ГБМ в виде «бабочки» при прорастании через мозолистое тело). Лечение. На настоящий момент стандартным алгоритмом лечения является комбинированное лечение (операция и лучевая терапия, роль полихимиотерапии в увеличении выживаемости при ГБМ на настоящий момент достоверно не доказана, и необходимость её проведения рассматривается только в тех случаях, когда все остальные методы лечения проведены и оказались неэффективными («терапия отчаяния»). Прогноз. Средняя продолжительность жизни после операции и адъювантного лечения составляет около 1 года. Клинические благоприятные прогностические факторы аналогичны таковым при анапластической астроцитоме.
Кроме типичной мультиформной глиобластомы, выделяют следующие её гистологические варианты • Гигантоклеточная глиобластома характеризуется большим количеством гигантских уродливых многоядерных клеток • Глиосаркома — двухкомпонентная злокачественная опухоль с очагами как глиальной, так и мезенхимальной дифференцировки.
Плеоморфная ксантоастроцитома — редкая опухоль (менее 1% всех астроцитом), занимает промежуточную позицию в ряду «злокачественности» из-за своего двойственного поведения (ВОЗ–2). В ряде случаев опухоль является хорошо отграниченной и медленно растущей с благоприятным прогнозом. В тоже время описаны случаи её злокачественной трансформации с неблагоприятным прогнозом. Клиническая картина. Чаще всего опухоль встречается в молодом возрасте и проявляется эписиндромом. Характерной является поверхностная субкортикальная локализация и тенденция к вовлечению в патологической процесс прилежащих оболочек мозга («менинго-церебральный» объёмный процесс). Диагностика: КТ/МРТ. Лечение хирургическое, цель операции — «тотальное удаление» опухоли, что часто достижимо. Прогноз. 5–летняя выживаемость составляет 81%, 10 — 70%. Независимым прогностическим фактором является повышенная (более 5 митозов в поле высокого увеличения) митотическая активность. Большинство опухолей с агрессивным течением характеризуется этим показателем.
Сокращения. ГБМ — глиобластома
МКБ-10 • D43 Новообразование неопределённого или неизвестного характера головного мозга и ЦНС • C71 Злокачественное новообразование головного мозга
Приложение. Генетические аспекты • При астроцитомах зарегистрировано 2 типа повреждаемых генов: •• доминантно наследуемые онкогены, белковые продукты гена ускоряют рост клеток; типичное повреждение — увеличение дозы гена за счет амплификации или активирующей мутации •• супрессоры опухолевого роста, белковые продукты гена тормозят рост клеток; типичное повреждение — физическая потеря гена или инактивирующая мутация • Мутации: •• ген TP53 (*191170, 17p13.1, Â ) •• MDM2 (164585, 12q14.3–12q15, Â ) •• CDKN1A (*116899, 6p, Â ) •• CDKN2A и CDKN2B (9p21) •• CDK4 и CDK6 (12q13–14) •• EGFR (*131550, 7, Â ).
Астроцитома (разновидность опухолей головного мозга)
Наиболее распространенная первичная внутримозговая опухоль, ежегодно в США регистрируется ≈12.000 новых случаев.
Факторы риска
Предположительно определено онкогенное значение ряда факторов, включая влияние высоковольтных линий электропередач, использования сотовых телефонов и т.д., единственным достоверно идентифицированным онкогенным фактором является воздействие нефтехимикатов.
Классификация по клеточному строению
Астроцитомы могут быть разбиты на группы по преобладающе-му в них типу клеток. Основанием для разделения астроцитом на «обычные» и «специальные» служит существенная разница в клиническом течении и значительно более благоприятном характере последних, которое не зависит от градационной степени внутри этой группы (они также чаще возникают в молодости). В настоящее время представление о том, что пилоцитарные и микрокистозные мозжечковые астроцитомы являются такими же опухолями, что и фибриллярные астроцитомы, но только с другой локализацией.
«Обычные» (фибриллярные) астроцитомы
Классификация и гистология
История систем классификации «обычных» астроцитом полна различных мнений; за эти годы был предложен ряд различных схем. Первая классификация Бейли и Кушинга состояла из 3-х степеней, классификация Керногана – из 4-х. С тех пор был предложен еще ряд трехстепенных схем. В результате этого стало достаточно трудно ориентироваться в том, что представляет из себя один и тот же вид опухоли (напр., глиобластома) в разных сериях наблюдений. В настоящее время принято пользоваться одной из двух классификационных схем – ВОЗ или Дюма-Дюпор.
Классификация астроцитом остается противоречивой.
Обстоятельства, которые надо учитывать:
1. ошибки при взятии материала для исследования: в разных участках опухоль может иметь различную степень злокачественности
2. дедифференцировка: с течением времени (месяцев или лет) опухоли имеют тенденцию к озлокачествлению
3. гистологические признаки, влияющие на прогноз: клеточность, наличие гигантских клеток, сосудистая пролиферация с/или без эпителиальной пролиферации, некрозы, псевдопалисады
4. факторы, влияющие на характер опухоли, дополнительно к гистологическим признакам:
A. возраст больного
B. степень распространения опухоли
C. топография: расположение опухоли, особенно относи-тельно важных структур
Классификация Керногана
В настоящее время ВОЗ рекомендует пользоваться своей классификацией1, где I степени соответствуют пилоцитарные астроцитомы, а более типичные астроцитные новообразования разбиты на степени от II до IV.
Частота опухолей различной степени в группе из 287 астроцитом была: I степень = 0,7%, II степень = 16%, III степень = 17,8%, IV сте-пень = 65,5%.
Средние сроки выживания были следующими: при I степени – было всего 2 пациента (один прожил 11 лет, другой был жив в течение 15 лет), при II степени = 4 года, при III степени = 1,6 лет, при IV степе-ни =0,7 года (8,5 месяцев).
Относительная частота встречаемости астроцитом различных типов
Соотношение (мегалобластома) : (анапластическая астроцитома) : (астроцитомы низкой степени злокачественности) = 5:3:2. Возрастная максимальная частота встречаемости увеличивается в зависимости от типа опухоли: 34 года при астроцитомах низкой степени злокачественности, 41 год при анапластических астроцитомах, 53 года при мегалобластомах.
Астроцитомы низкой степени злокачественности
Эти опухоли обычно возникают у детей и у молодых людей. Большинство из них проявляется припадками. Имеется тенденция к расположению в височной, заднелобной и передней теменной областях. Для них характерна низкая степень многоклеточности и сохранение нормальных мозговых элементов внутри опухоли. Кальцификаты встречаются редко. Анаплазия и митозы отсутствуют. Может быть несколько увеличено количество кровеносных сосудов. Окончательный характер этих опухолей не является доброкачественным. Наиболее благоприятным прогностическим фактором является молодой возраст. Худший прогноз наблюдается при течении с повышением ВЧД, нарушением сознания, личностными изменениями, грубым неврологическим дефицитом, короткой продолжительностью наличия симптомов до установления диагноза, наличием КУ при нейровизуализации.
Дедифференцировка: основной причиной осложнений при астроцитомах низкой степени злокачественности является их озлокачествление (дедифференцировка). Фибриллярные астроцитомы низкой степени злокачественности имеют тенденцию к более быстрому озлокачествлению (скорость увеличивается в 6 раз), при обнаружении в возрасте старше 45 лет по сравнению с более молодым возрастом.
Злокачественные астроцитомы
К ним относятся анапластические астроцитомы (АПА) и мультиформные глиобластомы (МГБ). Хотя они обе являются «злокачественными», между ними имеются существенные различия. Среди 1265 пациентов со злокачественными астроцитомами средний возраст больных с АПА был 46 лет, а с МГБ – 56 лет. Средняя продолжительность симптоматики до операции: МГБ – 5,4 месяца; АПА – 15,7 месяцев. Злокачественные астроцитомы могут трансформироваться из астроцитом низкой степени злокачественности путем дедифференцировки, но они могут возникать и заново.
Разновидности опухолей головного мозга
Анапластическая астроцитома
Оглавление:
Анапластическая астроцитома головного мозга – агрессивное новообразование, относящееся к глиомам головного мозга третьей степени злокачественности (g3). Онкологическое заболевание данного вида является довольно распространенным среди других новообразований головного мозга первичного характера (55-60% среди взрослых). Часто болезнь развивается у детей до 4 лет и взрослых между 35–75 годами. Лечение анапластической астроцитомы головного мозга всегда комплексное. Основной выбор – радикальное удаление неоплазии, подкрепленное химио- и радиотерапией. Оперативное лечение – это главный способ борьбы с раком головного мозга, однако, на поздних стадиях тотальное удаление астроцитом, как правило, невозможно из-за сильного распространения неоплазии. Астроцитомы характеризуются высокой вероятностью рецидивов. Прогноз жизни, несмотря на успехи современной хирургии, остается в общем неблагоприятным.
Общая характеристика астроцитом головного мозга
Астроцитомы головного мозга – это обширная группа первичных новообразований разной степени злокачественности (код МБК 10 – С71). Начало опухоли дают модифицирующиеся клетки нейроглии, называемые астроцитами. Их роль состоит в обеспечении работы и поддержании функциональной активности нейронов. Клинические проявления достаточно разнообразны. К общим признакам добавляются локальные, что зависит от того, в каком месте головного мозга образуется анапластическая астроцитома.
Заметка. Анапластическая астроцитома головного мозга чаще развиваются у мужчин, нежели у женщин.
Внутри новообразования возможно формирование медленно растущих кист. В определенных случаях их может быть много или они достигают значительных размеров, поэтому оказывается давление на определенные участки головного мозга, с появлением характерных признаков. Если анапластические астроцитомы достигают значительных размеров, то оперативное удаление существенно осложняется, потому что невозможно распознать четкие границы опухолевого образования.
Классификация астроцитом
Для того, чтобы понять, какое место отводится анапластической астроцитоме среди других глиальных новообразований схожего типа, обозначим принципы классификации астроцитом.
В зависимости от цитологических особенностей все астроцитомы разделяют на два типа:
По общепризнанной и наиболее часто используемой классификации (предложенной ВОЗ), астроцитомы головного мозга классифицируют по степени злокачественности (причем у каждой степени имеется свое ранжирование по стадиям):
По гистологическому типу и особенностям роста патогенных клеток астроцитомы разделяют на:
Обратите внимание. Анапластическая астроцитома (who grade III) и мультиформная глиобластома – это агрессивные формы рака. Они составляют около 50-60% из всех злокачественных новообразований в ЦНС.
Классификация анапластической астроцитомы головного мозга
Различают несколько стадий. При ранжировании учитываются величина опухоли, характер ее поведения, интенсивность роста, агрессивности и проявляющейся клинической картины. Стадийность важна для выбора терапевтической тактики и прогноза.
Астроцитома 1 степени
Новообразование небольших размеров. Рост ткани медленный, новообразование хорошо лечится. Прогноз жизни на данном этапе развития патогенеза является благоприятным.
Анапластическая астроцитома 2 степени злокачественности
Опухоль начинает расти, однако, ее развитие умеренное. Патологический очаг более 1,5 см, поэтому оказывается давление на другие ткани головного мозга, что приводит к появлению соответствующей клинической картины. Формируются признаки озлокачествления. Границы новообразования находятся на определенном удалении от здоровых близкорасположенных тканей.
Анапластическая астроцитома 3 степени
В данном случае опухоль является раком, с характерными негативными признаками, быстрым ростом и агрессивным поведением. Опухоль прорастает в соседние ткани, что существенно затрудняет оперативное лечение. Обязательно назначается химио- и радиотерапия. Анапластические астроцитомы 3 степени злокачественности, как правило, плохо реагируют на облучение.
Обратите внимание. Астроцитома 4 степени злокачественности называется глиобалстомой – опасный и крайне агрессивный вид рака головного мозга, плохо поддающийся лечению.
Причины развития анапластической астроцитомы
Основа развития злокачественных новообразований любого вида состоит в аномальной модификации генетического аппарата звездчатых клеток глии – астроцитов, которые поддерживают жизнедеятельность нейронов, обеспечивают метаболическую и выделительную функцию. Пока не совсем ясно что именно запускает ошибки в геноме, сбой в процессах исправления и малигнизацию соматических клеток. Однако названы факторы риска, которые увеличивают вероятность формирования анапластической астроцитомы головного мозга:
Симптомы
К общим клиническим признакам при раке головного мозга относятся:
Важно. При появлении неблагоприятной симптоматики нужно срочно обратиться к врачу и пройти обследование. Чем раньше будет диагностирована анапластическая астроцитома головного мозга, тем легче ее лечение и лучше прогноз жизни.
Проблема заключается в том, что на ранних стадиях опухолевого процесса нет явных специфических признаков, что существенно осложняет обнаружение анапластических астроцитом. Симптоматика становится более явной лишь при прогрессировании канцерогенеза.
Локальные признаки обуславливаются местом образования анапластической астроцитомы головного мозга:
Диагностика
Для выявления и мониторинга состояния больного после лечения используются такие методы диагностики:
В диагностике пациента задействуются несколько профильных специалистов: онколог, нейрохирург, лор, окулист и другие врачи.
Лечение анапластической астроцитомы
Эффективность лечения анапластической астроцитомы зависит во многом от ее локации и степени патогенеза. Основной метод лечения – оперативное удаление опухоли (путем резекции или трепанации черепа). Обязательно назначается химиотерапия и облучение (радиотерапия).
Выбор оперативной методики удаления опухоли зависит от ее величины. При небольшом размере новообразования анапластического типа на ранних стадиях возможно использование менее инвазивного стереотаксического радиохирургического удаления патологического очага. Операция выполняется при помощи томографа. Однако данный вид лечения возможен лишь для доброкачественных опухолей.
Хирургическое лечение астроцитом путем трепанации черепа возможно только при узловых типах опухоли, и не выполняется при образованиях диффузного типа, потому что неоплазия проникает глубоко в соседние ткани. Поэтому выполняют субтотальное удаление опухоли с целью понижения давления внутри черепа и предотвращения гидроцефалии.
Лучевое лечение анапластической астроцитомы головного мозга. При неоперабельных опухолях радиотерапия является основным видом лечение рака, в других случаях она дополняет хирургическое лечение. Радиация останавливает митозы в клетках, часть из них погибает. Параллельно с этим назначают химиотерапию. Лечение цитостатическими препаратами до и после операции уменьшает вероятность развития рецидивов и продлевает сроки ремиссии.
Прогноз жизни
Прогноз жизни при диагностировании анапластической астроцитомы в общем неблагоприятный, что обусловлено высокой степенью злокачественности. Ранние доброкачественные стадии нередко усугубляются до рака агрессивных форм. После удаления анапластической астроцитомы есть высокая вероятность развития рецидивов. Наиболее благоприятный прогноз жизни на самых ранних стадиях при низкой степени злокачественности. Но даже и в этом случае длительность жизни, как правило, не более пяти лет. Наихудший прогноз для терминальной стадии – пациент не проживет дольше года.