что вреднее нурофен или найз
Разумный выбор НПВП при сочетанной патологии: заболеваниях суставов и гипертонической болезни
Нестероидные противовоспалительные препараты (НПВП) являются одной из основных групп лекарственных средств, применяемых при лечении ревматоидного артрита (РА). Противовоспалительный и анальгетический эффект данной группы препаратов связан с подавлением а
Нестероидные противовоспалительные препараты (НПВП) являются одной из основных групп лекарственных средств, применяемых при лечении ревматоидного артрита (РА). Противовоспалительный и анальгетический эффект данной группы препаратов связан с подавлением активности циклооксигеназы-2 (ЦОГ-2) в очаге воспаления — ключевого фермента синтеза простагландинов провоспалительной активности, а подавление изоформы ЦОГ-1 приводит к нарушению физиологических реакций: в частности, к нарушению синтеза простагландинов класса Е в слизистой оболочке желудка и развитию НПВП-гастропатии.
Большинство «стандартных» НПВП способно подавлять активность обеих изоформ ЦОГ, поэтому их применение часто ограничено из-за развития побочных эффектов, в первую очередь — со стороны желудочно-кишечного тракта (ЖКТ). Субъективные симптомы со стороны ЖКТ встречаются примерно у трети больных, а в 5% случаев представляют серьезную угрозу жизни пациентов. Именно поэтому в последние годы особо пристальное внимание привлекает проблема безопасного применения НПВП. Полагают, что препараты более селективные в отношении ЦОГ-2 реже вызывают развитие НПВП-гастропатии. Изучение механизмов действия НПВП послужило толчком к созданию новых препаратов, обладающих всеми положительными свойствами стандартных НПВП, но менее токсичных, — это специфические ингибиторы ЦОГ-2 [3, 4, 13].
В последние годы особую актуальность приобрела проблема взаимодействия НПВП и гипотензивных препаратов, а также связи между применением НПВП и развитием гипертонической болезни (ГБ). Неселективные НПВП могут привести к повышению АД (преимущественно диастолического) не только у больных артериальной гипертензией (АГ), но и у лиц с нормальным АД за счет ингибиции системного и локального, внутрипочечного синтеза простагландинов. Известно, что постоянный прием НПВП вызывает у пациентов увеличение АД в среднем на 5,0 мм рт. ст. Характерным свойством НПВП является также взаимодействие с гипотензивными препаратами, в основе гипотензивного действия которых лежат преимущественно простагландин-зависимые механизмы. Назначение НПВП пациентам, получающим по поводу АГ β-адреноблокаторы, ингибиторы АПФ и диуретики, приводит к снижению гипотензивного эффекта [8, 9].
Нимесулид был разработан еще в 1985 г. и является одним из первых НПВП, при изучении которого продемонстрирована более высокая селективность в отношении ЦОГ-2 и накоплен большой клинический опыт. В многочисленных исследованиях in vitro и in vivo было показано, что нимесулид примерно в 5–20 раз более селективно ингибирует ЦОГ-2, чем ЦОГ-1. Большой интерес представляет и тот факт, что нимесулид обладает широким спектром ЦОГ-независимых эффектов, которые могут определять его противовоспалительную, анальгетическую и хондропротективную активность [1, 2, 5, 7, 11, 12].
Нимесулид хорошо переносится больными и редко вызывает развитие серьезных побочных эффектов, требующих отмены препарата. По результатам ряда исследований, частота побочных эффектов, развивающихся на фоне приема нимесулида, достоверно не отличается от плацебо или ниже, чем при приеме других НПВП. Например, по данным мета-анализа, у больных, получавших нимесулид, общая частота побочных реакций со стороны ЖКТ была значительно ниже (8,7%), чем при назначении других НПВП (16,8%). Низкую частоту поражения ЖКТ на фоне лечения нимесулидом связывают не только с ЦОГ-2-селективностью препарата, но и с антигистаминным действием, приводящим к снижению секреции соляной кислоты в желудке [6, 10, 13].
Таким образом, нимесулид относится к селективным ингибиторам ЦОГ-2, сравним по эффективности с «классическими» НПВП, но отличается более благоприятным профилем токсичности. Фармакоэкономический анализ свидетельствует о преимуществах нимесулида по сравнению с диклофенаком, в первую очередь в связи с более низкой частотой поражения ЖКТ.
Целью нашего исследования явилось изучение эффективности и переносимости найза (нимесулида) у больных РА в сравнении с ортофеном (диклофенаком).
Материалы и методы
Оба НПВП назначались случайным способом 40 больным с момента первого установления диагноза РА, согласно критериям Американской коллегии ревматологов. Найз применялся в виде таблеток по 100 мг дважды в день, ортофен — в виде таблеток по 25 мг в суточной дозе 150 мг. Одновременно всем больным проводилась базисная терапия, преимущественно метотрексатом или сульфасалазином. Эффективность и переносимость НПВП оценивались через 3 нед. от начала лечения, т. е. в те сроки, когда эффект базисных препаратов еще не имел клинической значимости.
В I группе из 20 пациентов, получавших найз, было 14 женщин и 6 мужчин, средний возраст пациентов составил 55,1 года, длительность суставного синдрома к моменту установления диагноза — от 3 до 14 мес., в среднем — 7,25 мес. Во II группе из 20 больных, получавших ортофен, было 18 женщин и 2 мужчин, средний возраст больных — 42,75 года, длительность суставного синдрома — от 2 до 14 мес., в среднем — 5,65 мес. Клиническая характеристика обеих групп представлена в таблице 1.
Результаты лечения оценивались по динамике показателей суставного синдрома (суставной индекс Ричи (СИ), счет болезненных суставов (СБС), счет припухших суставов (СПС), продолжительность утренней скованности (мин), выраженность боли по визуально-аналоговой шкале (ВАШ)) и на основании общей оценки эффективности лечения, по мнению врача и больного. Кроме того, у всех больных оценивалась динамика АД на фоне лечения НПВП.
Результаты
В I группе на фоне лечения найзом в суточной дозе 200 мг за 3 нед. лечения достигнута достоверная динамика показателей суставного синдрома. При этом эффективность терапии оценена 17 пациентами (85%) как хорошая и 3 (15%) — как удовлетворительная. По мнению врача, в 16 случаях (80%) наблюдалась хорошая эффективность препарата, в 4 случаях (20%) — удовлетворительная (рис. 1). Переносимость найза у 85% была хорошей, только у 2 больных (10%) отмечались изжога и гастралгии, у 1 больного (5%) — чувство тяжести в эпигастральной области. Однако при фиброгастроскопии у этих пациентов не выявлено эрозивного повреждения слизистой оболочки желудка. В группе больных, принимавших найз, не потребовалось отмены препарата ни у одного больного.
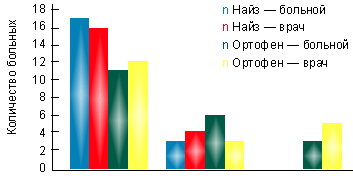 |
| Рисунок. Оценка эффективности препаратов на основании мнения больного и врача |
Во II группе на фоне терапии ортофеном в суточной дозе 150 мг через 3 нед. также отмечена существенная динамика показателей суставного синдрома. Однако оценка эффективности терапии показала, что только 11 пациентов (55%) оценили эффективность препарата как хорошую, 6 (30%) — как удовлетворительную и трое больных (15%) признали ее неудовлетворительной. По мнению лечащего врача, достаточная эффективность ортофена, соответствующая градации «хорошая», отмечалась в 12 случаях (60%), удовлетворительная — в 3 (15%) и неудовлетворительная — в 5 (25%) случаях (рис.).
Переносимость препарата ортофен была хуже, чем у найза: у 9 пациентов (45%) отмечались симптоматические побочные эффекты, причем у 3 больных (15%) потребовалась отмена препарата через 2 нед. от начала лечения в связи с выявленным при ФГДС эрозивным поражением слизистой оболочки антрального отдела желудка. В целом из побочных эффектов чаще отмечались изжога — у 7 (35%) пациентов, гастралгии — у 8 (40%), тошнота — у 4 (20%) и диарея — у 2 (10%) больных.
Особый интерес представляет влияние исследуемых НПВП на уровень АД, так как из 40 больных у 15 имелась сопутствующая ГБ, по поводу которой проводилась гипотензивная терапия. Динамика уровня АД в обеих группах на фоне лечения найзом и ортофеном представлена в таблице 2. Следует отметить, что терапия найзом не требовала усиления проводимой гипотензивной терапии (β-блокаторами, ингибиторами АПФ, диуретиками) и не вызывала повышения АД у ранее нормотензивных пациентов. В то же время лечение ортофеном потребовало коррекции доз гипотензивных препаратов у 4 (66,7%) из 6 больных ГБ и вызвало повышение АД у 5 (25%) женщин в постменопаузе с исходно высоконормальным АД. Данный эффект неселективного НПВП — ортофена — следует считать предсказуемым, особенно с учетом характера проводимой гипотензивной терапии. Все больные ГБ получали в разных комбинациях β-адреноблокаторы, ингибиторы АПФ и диуретики; при этом ни одному пациенту не был назначен дигидропиридиновый антагонист Са — амлодипин, который является препаратом выбора для лечения АГ в условиях терапии НПВП.
Таким образом, результаты открытого клинического исследования показали, что препарат найз у больных РА проявляет выраженную противовоспалительную активность, превосходящую диклофенак. При этом найз характеризуется хорошей переносимостью, малым числом симптоматических побочных эффектов и превосходит с этой точки зрения наиболее широко применяемый в клинической практике ортофен. Дополнительным преимуществом препарата найз можно считать менее выраженное влияние на уровень АД. При назначении найза не требовалось увеличения дозы гипотензивных препаратов. С учетом высокой распространенности эссенциальной гипертензии в популяции, взаимодействие НПВП с наиболее часто используемыми гипотензивными средствами представляется актуальной проблемой. Ревматические заболевания, требующие постоянной терапии НПВП, часто сочетаются с АГ. При этом у большинства больных ГБ коррекция АД может достигаться только благодаря комбинированной антигипертензивной терапии, а монотерапия дигидропиридиновыми антагонистами Са признается недостаточно эффективной. Следовательно, в большинстве случаев при лечении воспалительных ревматических заболеваний у лиц, страдающих ГБ, невозможно полностью нивелировать отрицательное взаимодействие «стандартных» НПВП с основными кардиологическими препаратами — β-адреноблокаторами, ингибиторами АПФ и диуретиками. В такой ситуации представляется рациональным выбор для проведения противовоспалительной терапии специфических ингибиторов ЦОГ-2, представителем которых является найз.
Литература
И. М. Марусенко, кандидат медицинских наук
Н. Н. Везикова, кандидат медицинских наук, доцент
В. К. Игнатьев, доктор медицинских наук, профессор
Петрозаводский университет, кафедра госпитальной терапии
Обезболивающие: как выбрать и когда принять?
Что такое боль? Почему в ее видах важно разбираться? И как правильно бороться с болью, чтобы это не привело к еще большим проблемам со здоровьем? Никогда не угадаешь, как и где будет болеть следующим утром! Особенно если похмелье (тут подробнее)!
Откуда берется боль?
Боль – это сигнал, предупреждающий нас о повреждении ткани или развитии болезни. Да, боль нередко раздражает. Но все же перед тем, как пить обезболивающие, подумайте: оно вам надо? Не мешаете ли вы нормальной работе своего организма?
В целом, есть два источника происхождения боли. Первый: боль вызывают внешние раздражители. Они возбуждают наши нервные клетки, и от них в наш мозг приходят болевые сигналы. Второй вариант: боль возникает из-за повреждения или нарушения функции самих нервов.
Соответственно, возможно несколько подходов к лечению боли: ликвидация ее причины, снижение чувствительности рецепторов, а также блокировка болевого сигнала или восприятия боли самим мозгом.
Какие бывают обезболивающие?
Обезболивающие центрального действия оказывают воздействие именно на мозг, блокируя болевые сигналы. Но это серьезные препараты, которые могут назначать только врачи в особых случаях. Часть из них вызывает привыкание, так что их оборот в России ограничен.
В жизни же мы чаще сталкиваемся с «бытовыми» обезболивающими. Ими же большинство из нас будет «лечиться» после похмелья
— Ибупрофен (нурофен)
— Пенталгин (комбинированный препарат на основе парацетамола)
— Диклофенак (вольтарен)
— Нимесулид (найз)
— Парацетамол
Каждое из обезболивающих действует по-своему. О них и поговорим.
Как действуют «бытовые» обезболивающие?
Каждый из препаратов рассчитан на боль определенного вида. Этот список поможет уяснить общие принципы:
1.Нестероидные противовоспалительные препараты (НПВП):
— Кетопрофен (фастум гель)
2. Жаропонижающие обезболивающие:
3. Комбинированные средства:
— Пенталгин (НПВП + парацетамол)
4. Местные анестетики:
В первой группе находятся самые популярные обезболивающие, которые используются чаще всего: ибупрофен, диклофенак, нимесулид, кетопрофен. Они называются нестероидными противовоспалительными средствами/препаратами (НПВС или НПВП).
Как следует из названия, они прежде всего оказывают противовоспалительное действие, и это действие не связано со стероидами (биологически активными веществами особой структуры, которые воздействуют на клетки напрямую).
НПВП созданы, чтобы подавлять особые вещества в организме – циклооксигеназы. Это ферменты, которые участвуют в производстве простагландинов. Именно простагландины повышают чувствительность наших рецепторов к боли.
Говоря проще, нестероидные противовоспалительные препараты влияют на выработку особых веществ в нашем организме, и этот процесс уменьшает боль и воспаление.
А обезболивающие вообще безопасны для организма?
За обезболивающий эффект надо платить. Подавляя циклооксигеназы, мы получаем ряд неприятных побочных эффектов. Среди них повышение кислотности и раздражение желудка (а также возможные проблемы с почками, отеки, нарушение процесса заживления ран).
Главное для пациента помнить и понимать: если вы имеете дело с НПВП — есть риски. Если у вас не все в порядке с желудком или почками, и обезболивающие вы принимаете часто, необходимо проконсультироваться с врачом.
Только без паники! В целом НПВП считаются эффективными и довольно безопасными препаратами. Обратите внимание, нимесулид в последние несколько лет связывают с повышенным риском заболеваний печени. Поэтому продажа нимесулида прекращена в США, Финляндии, Бельгии, Ирландии.
Есть еще парацетамол и анальгин. Они нормальные?
Парацетамол и анальгин не вызывают проблем с желудком, но при похмелье их употреблять нельзя (об этом читайте ниже, в пункте 8). Их механизм действия другой. Эти препараты в большей степени обладают жаропонижающим, и в меньшей – обезболивающим эффектом. Наиболее яркие представители – парацетамол и метамизол, поэтому рассмотрим их подробнее.
Парацетамол. Он обладает сильным жаропонижающим действием, эффективен при зубной и головной боли, но не так хорош при болях воспалительного характера. Часто встречаются комбинированные препараты на основе парацетамола. Например, Tera Flu и похожие лекарства, которые помогают встать на ноги при болезненной простуде, содержат парацетамол, кофеин и другие компоненты.
Но длительный прием парацетамола приводит к нарушению работы почек. Кроме того, высокие однократные дозы плохо отражаются на печени.
Метамизол (в России известен как анальгин). В некоторых странах изъят из применения в связи с возможностью развития опасных побочных эффектов. Сообщалось о риске развития агранулоцитоза, однако авторы исследования от 2016 года подчеркивают, что этот вопрос до сих пор недостаточно изучен, и спешить с выводами не нужно. Анальгин рекомендуется для краткосрочного лечения и только в особых случаях (когда нельзя применить НПВП).
Желудок всегда страдает от обезболивающих? Даже от мазей?
При применении НПВП мы почти всегда рискуем получить проблемы с желудком. Но да, обезболивающие мази/гели позволяют доставить действующее вещество прямо к воспаленной ткани, избегая при этом высокой концентрации в крови. Такие обезболивающие не оказывают сильно негативного воздействия на желудок.
Вы про мази типа фастум-геля или вольтарена? Это разве не местные анестетики?
Нет, местные анестетики – это другое. В медицине так называют соединения типа лидокаина и бензокаина. У них другой механизм действия. Препараты такого типа блокируют возникновение и проведение электрического возбуждения в нейронах. То есть они буквально «отключают» болевые рецепторы. Такие препараты часто используются в хирургии и стоматологии — там, где необходимо обезболить конкретную область тела.
Их побочные действия связаны в основном с попаданием в кровь. Но дозировка и форма введения подбираются таким образом, чтобы исключить этот вариант.
А что делать, если голова раскалывается?
Очень новогодний вопрос! От головной боли вполне спасают НПВП, в том числе при похмелье. Но горе вам, если вы перепутаете виды обезболивающих после бурной вечеринки! Об этом гораздо подробнее и веселее объясняется в нашем тесте про похмелье. Пройти его можно здесь.
Но, конечно, похмелье – далеко не единственный (и, к сожалению, не главный) источник головной боли. Если голова болит у вас чаще 4 раз в месяц — это повод разобраться. Об этом послушайте наш подкаст с неврологом Кириллом Скоробогатых или почитайте гайд. Там рассказано, какие стратегии используются, чтобы уменьшить частоту приступов.
Если не уверены насчет дозировок, читайте внимательно информацию на упаковке, консультируйтесь с врачами.
Что поможет, если я, скажем, потянул спину?
Самые частые виды болей — в спине и в мышцах. В некоторых случаях возможно лечить их самостоятельно. Например, боль в мышцах после перетренировки можно снять обезболивающей мазью на основе НПВП. Это определенно поможет.
Но если вы знаете английский, то сначала все же почитайте сайты типа nhs.uk (National Health System – сайт национальной системы здравоохранения Великобритании), где есть регулярно обновляемые разделы для пациентов.
Почитайте побольше о вашей боли. Узнайте, есть ли повод для обращения к врачу. Можно, кстати, послушать и наш подкаст с Дашей Саркисян (или почитать гайд по мотивам). Там рассказывается, что такое «ответственное самолечение» и каким ресурсам по доказательной медицине можно доверять.
Узнать больше
Что бы ни попало в наш организм – от лекарства до еды, – это тут же вызывает химические реакции, причем иногда очень сложные и интересные. Рассказывать об этих процессах коротко и ясно – задачка не из легких. Именно поэтому нам в «Лабе» так хочется этим заняться!
Тема боли крепко связана с темой алкоголя и похмелья. И нам есть, что вам предложить! На самые важные вопросы отвечает токсиколог Алексей Водовозов!
Как защитить желудок от НПВП — советы эксперта
Что вы делаете, когда болит голова, поднялась высокая температура или беспокоит боль в суставах? 90% опрошенных ответят: «Пью таблетку».
«Волшебные» пилюли
Существует группа препаратов, под общим названием нестероидные противовоспалительные (НПВП), которые мы все хотя бы раз в жизни, а многие регулярно, принимали. Это препараты, обладающие обезболивающим противовоспалительным и / или жаропонижающим действием. В качестве примера можно назвать Аспирин, Нурофен, Найс, Кетанов, Кетопрофен и прочие. Учитывая «волшебные эффекты» от их действия — снятие воспаления, боли и жара, — их назначают практически все, всем и всегда. Назначают травматологи, ревматологи, терапевты, лоры, стоматологи. Плюс, их можно совершенно свободно приобрести в любой аптеке. Но, наряду с «волшебными свойствами» эти лекарства обладают рядом побочных действий, которые можно разделить на 2 группы: кардиориски и гастро риски. Собственно о гастрорисках и пойдёт речь в данной статье.
НПВП-гастропатия
В научной литературе эта проблема называется «НПВП-гастропатия». Впервые термин был предложен в 1986 году для разграничения специфического поражения слизистой оболочки желудка, возникающего при длительном употреблении НПВП, от классической язвенной болезни.
Отличие НПВП-гастропатии от язвенной болезни можно проследить и по зоне поражения. Чаще всего язвы можно увидеть в желудке, а не в кишке. Плюс, изменения встречаются чаще у пожилых, а не у молодых людей.
Немного цифр
Немного статистики. В Великобритании назначается около 24 млн. НПВС в год. 70% лиц старше 70 лет принимают НПВС 1 раз в неделю, а 34% ежедневно. В США продается НПВС на сумму до 6 млрд. в год. Как следствие, риск развития желудочно-кишечных кровотечений (ЖКК) возрастает прободения — в 6 раз, риск смерти от осложнений до 8 раз. До всех случаев острых ЖКК связаны с НПВС.
Проблема эта актуальна и в нашей стране, к примеру по данным Научного Центра сердечно-сосудистой хирургии им. А.Н. Бакулева из 240 больных, ежедневно принимающих аспирин даже в малых дозах, на гастроскопии поражения желудка и 12 п.к выявлены у 30% (из них язвы — у 23,6%, эрозии — у 76,4%). Аналогичная картина у коллег из ВНИИ ревматологии РАМН — у 2126 пациентов, принимающих НПВС без «прикрытия» (защиты) желудка, эрозии и язвы гастродуоденальной зоны найдены в 33,8% случаев. Это очень впечатляющие и драматические цифры осложнений от приема НПВС, учитывая количество употребляющих эти препараты людей в развитых странах.
Как это работает?
Как же действуют эти препараты в наших желудках? Всё очень просто, негативное воздействие реализуется за счёт дисбаланса защитных и агрессивных сил. У нас в желудке существует ряд защитных механизмов, позволяющих противостоять натиску агрессоров. Среди последних:
Защищается желудок за счет мощного слоя слизи и бикарбонатов, которые нейтрализуют кислоту, адекватного кровоснабжения, способности очень быстро регенерировать. Когда мы используем НПВС препараты, баланс сил изменяется в сторону агрессивных механизмов и происходит поражение слизистого и подслизистого слоя желудка и кишки.
Диагностика
Для диагностики подобных изменений используется гастроскопия, являющаяся «золотым стандартом». Интересный факт, дело в том, что порядка 40% больных с эрозивно-язвенными изменениями, принимающих эти препараты длительно (более 6 недель) не ощущают никакого дискомфорта или неприятных, болезненных ощущений. Проблемы с желудком диагностируются лишь при походе к другим врачам, а не к гастроэнтерологу. И, наоборот, у 40% пациентов, на фоне жалоб, которые они предъявляют, ничего не находят.
Что же делать в таком случае?!
Алгоритм действий для пациентов, не имеющих проблем с желудком, и тех, у кого в анамнезе была язвенная болезнь или эрозивные изменения, различен. Для первой группы, при назначении нестероидных противовоспалительных препаратов более, чем на 5 дней, обязательно назначение препаратов из группы ингибиторов протонной помпы (ИПП). Таких как, омепразол, пантопразол, рабепразол и т. д. (на весь курс приема). Для второй группы, любые назначения из группы НПВС, независимо от срока приёма, требуют параллельного назначения ингибиторов протонной помпы. Так же обязателен прием ИПП пациентам, принимающих длительно аспирин.
Мифы, с которыми мы сталкиваемся в ежедневной практике
Миф 1. Использование НПВС препаратов в виде свечей является менее агрессивным для желудка, нежели приём таблеток
Это 100% миф. Патогенное, разрушительное действие лекарства реализуется через кровь, доставляющую его по сосудам в желудок.
Миф 2. В качестве «гастропротекторов» можно использовать лекарства из группы антацидов — Ренни, Маалокс, Фосфалюгель и H2-блокаторы (Ранитидин и Фамотидин)
В данном случае они не эффективны.
Миф 3. Принимать ингибиторы протонной помпы можно нерегулярно
Дело в том, что если пожилому человеку назначили на всю жизнь противовоспалительный препарат, абсолютно бессмысленно назначать гастропротекцию на месяц. В подобных случаях лекарства должны приниматься строго параллельно.
Миф 4. В качестве «гастропротекторов» могут выступать пищевые продукты (кисели и пр.)
Этот миф, как абсолютно фантастический, мы оставим без комментариев.
Как выбрать лекарство
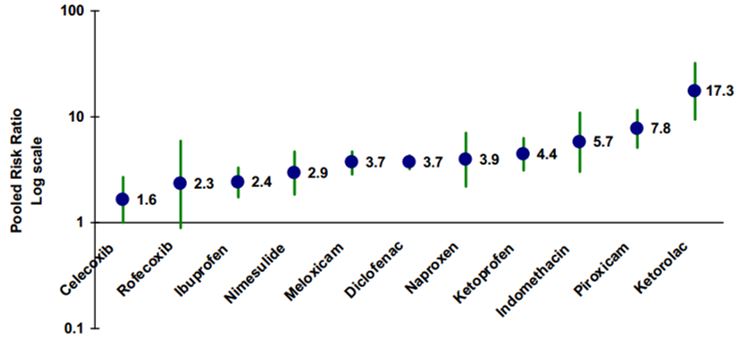
На самом деле, самым важным моментом является то, какие именно лекарства мы принимаем. На рисунке можно увидеть шкалу агрессивности различных препаратов из группы НПВС по отношению к желудку.
Самыми агрессивными препаратами являются Аспирин, Кеторолак, Пироксикам, Индометацин. По возможности рекомендуется использовать селективные препараты, которые обладают минимальными гастро-рисками. Их применение всегда более желательно, к ним относится Целекоксиб и Рофекоксиб. Но несмотря на их относительную безопасность, назначать их должен строго по показаниям лечащий доктор, не забывайте об этом.
Про Helicobacter pylori
Еще одним очень важным компонентом профилактики осложнений, является диагностика инфекции Helicobacter pylori у пациента планирующего длительно принимать НПВС (особенно аcпирин). Наличие бактерии увеличивает риски эрозивно-язвенных поражений ЖКТ и кровотечения в При её выявлении должна в обязательном порядке проводится эрадикация (уничтожение этой бактерии).
Резюме
Итак делаем выводы: