чем обрабатывать горло после удаления миндалин
Удаление миндалин у детей
Миндалины представляют собой парный орган в верхней части глотки. Они состоят из лимфатической ткани и вносят значительный вклад в функцию иммунной системы. Удаление миндалин является основным вмешательством в организм, и поэтому его преимущества и риски всегда должны быть взвешенными.
Раньше тонзилэктомия у детей была очень распространенной операцией, сегодня, основываясь на результатах медицинских исследований, подход значительно изменился, а количество операций значительно сократилось. Однако в некоторых случаях операция все еще необходима.
Причины удаления миндалин
Операция, как правило, не проводится у детей в возрасте до 5 лет, так как это может помешать развитию иммунной системы.
Противопоказаниями к операции являются нарушения свертываемости крови, острые инфекционные заболевания или вакцинация в последние 1-2 месяца.
Подготовка к операции
Решению об операции предшествует обследование в детской ЛОР-хирургии. Предоперационное обследование проводится в больнице.
Ребенок не должен есть или пить что-либо за 12 часов до операции. Это связано с тем, что операция проводится под общим наркозом, и любая рвота пищей или жидкостью будет опасна для ребенка.
Тщательно обсудите операцию с ребенком, скажите ему, как проходит операция и чего ожидать до и после операции. Если возможно, оставайтесь с ним в больнице все время.
Курс удаления миндалин
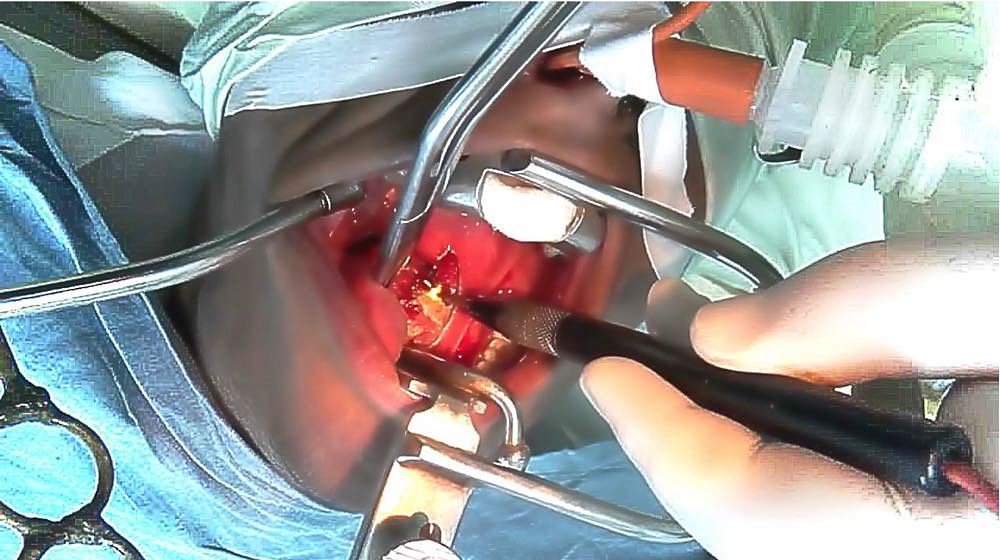
Операция проводится у детей под общим наркозом. Хирург удаляет миндалины через полость рта, поэтому никакого пореза на лице и шее не будет. Вся операция занимает около 30 минут.
Операция обычно проводится утром, после чего за ребенком в течение нескольких часов следят, в послеоперационной палате, на возможные осложнения. Госпитализация длится в общей сложности от 5 до 7 дней, в зависимости от состояния раны, после чего ребенка отпускают для домашнего ухода. Ребенок должен оставаться дома не менее недели после выписки из больницы.
Уход за малышом после удаления миндалин
Ребенок не будет чувствовать себя хорошо после операции, боль в горле может быть очень сильной. Подходящим обезболивающим в этом случае является параллель или другие лекарства, содержащие парацетамол. Обычно врачи не рекомендуют ибупрофен и аналогичные лекарства, потому что они увеличивают риск кровотечений.
Самое главное для ребенка — это спать и получать достаточно жидкости. Жидкости не должны быть горячими, холодные напитки принесут облегчение. Не подавайте газированные или кислые напитки вашему ребенку. Диета должна быть изначально легкой, через 5 дней можно перейти на нормальный режим питания при хорошем состоянии ран. Купание или душ с горячей водой не подходят в течение 14 дней. В период после операции у ребенка будет снижен иммунитет, поэтому не рекомендуется посещать группу детей или контактировать с больными детьми.
Риски после операции
Когда обращаться к врачу?
Всегда обращайтесь к врачу, если у вашего ребенка кровотечение из раны, повышенная температура, жар или рвота после операции.
Удаление гланд у взрослых и детей
Нескончаемые споры о том, следует ли удалять гланды, продолжаются уже не один десяток лет. Официальная медицина в разный период времени придерживалась абсолютно противоположных взглядов, часто рекомендуя то безжалостно удалить их, то, напротив, пытаться сохранять до последнего, несмотря на риск развития воспалительных процессов и возможных осложнений. Однако истина в споре лежит посередине.
Причины удаления миндалин
Существует четыре причины, согласно которым необходимо избавляться от гланд:
Всего один из вышеперечисленных факторов является весомой причиной для хирургического вмешательства.
При этом стоит отметить, что сами по себе увеличенные миндалины не должны служить поводом для хирургического лечения. Если состояние пациента оценивается как стабильное, врач лор в Казани при профилактических визитах будет отслеживать ситуацию.
В нашем Медицинском центре Майя Клиник хирургии врачи проводят широкий спектр операций при различных заболеваниях ЛОР-органов (удаление аденоидов и небных миндалин, вазотомия и септопластика и др).
Подготовка к удалению миндалин
Данная операция (тонзиллэктомия) несложная, часто проводится специалистами, но все же требует подготовки больного:
Накануне операции допускается ужин, однако на ночь есть и пить ничего нельзя. Тонзиллэктомию преимущественно проводят под общим наркозом, но в некоторых случаях и под местным. Для полного расслабления пациенту дают успокоительные. По продолжительности операция короткая – от 20 минут до часа.
Боль во время операции предупреждают применением анестезии. В послеоперационный период затрудняет глотание боль, которая часто от горла отдает и в уши. В таких случаях используют обезболивающие препараты. Как правило, уже на следующий день после проведения операции пациента выписывают из стационара. Отдельным больным приходится остаться в больнице дольше.
Способы оперативного удаления миндалин
Арсенал современной медицины содержит в себе несколько методик удаления гланд, которые разнятся объемом потерянной крови, продолжительностью болезненных ощущений после операции, а также периодом восстановления.
Тонзиллэктомия проводится одним из способов:
Оценивая объем операции и состояние больного, врач выбирает наилучший способ ее проведения.
Осложнения тонзилэктомии
Несмотря на то, что операция относится к категории несложных и почти всегда протекает без осложнений, вероятность их возникновения не исключается.
После проведения операции:
Уход после операции
После операции с целью предупреждения возможных осложнений пациент непродолжительное время наблюдается в стационаре. Однако, чтобы ускорить процесс восстановления, дома следует исполнять все рекомендации врача, принимать препараты согласно предписанию:
Удаление миндалин: за и против
На иммунную систему взрослого человека тонзиллэктомия никак не влияет, поскольку уже в подростковые годы гланды не являются единственным фильтром от проникновения вирусов и бактерий. К ним на помощь приходят глоточная и подъязычная миндалина. После операции они активизируются и выполняют все функции удаленных миндалин.
Однако сохранение миндалин при наличии показаний для их устранения грозит развитием проблем со здоровьем, так как воспаленные ткани утратили свои свойства и превратились в рассадник инфекции. В этом случае отказаться от их удаления — это значит обречь себя на более опасные патологии, таких как заболевания почек, суставов и даже сердца. У женщин отсутствие лечения хронического тонзиллита негативно отражается на репродуктивной функции.
В Майя Клиник представлен широкий спектр услуг, таких как пластическая хирургия, неврология, косметология, ортопедия и многое другое. Запишитесь на прием кс профильному специалисту!
Купирование болевого симптома у детей после тонзиллотомии
В рандомизированное клиническое исследование было включено 120 детей в возрасте от 6 до 18 лет после проведения радиоволновой тонзиллотомии, которые в качестве симптоматической терапии в раннем послеоперационном периоде получали нестероидные противовоспал
The randomized clinical study included 120 children aged 6–18 years after they were exposed to radio-wave tonsillotomy, who received nonsteroidal anti-inflammatory preparations as symptomatic therapy in the early post-operative period. It was defined that in the early post-operative period, course application of ketoprofen lysine salt solution for intake in patients has an advantage over single application of the similar preparation, ibuprofen syrup and ketoprofen lysine salt solution for gargling.
Одним из наиболее часто встречающихся заболеваний ЛОР-органов в детском возрасте, диагностируемых по некоторым данным более чем у 50% детей дошкольного возраста [1], является гипертрофия небных миндалин. С высокой распространенностью данного состояния у детей связана высокая частота хирургических вмешательств на небных миндалинах, в нашей стране это преимущественно тонзиллотомия. В России на долю тонзиллотомии приходится 25–30% плановых хирургических вмешательств в детском стационаре [2]. По данным же зарубежных авторов доля тонзиллотомии (аденотонзиллотомии) в тех странах, где данное вмешательство практикуется, в структуре хирургических вмешательств оториноларингологических отделений составляет более 55% (для возрастной группы пациентов от 1 до 3 лет). Основным показанием к тонзиллотомии является синдром обструктивного апноэ сна [3].
Среди самых частых осложнений в раннем послеоперационном периоде при тонзиллотомии и остальных хирургических вмешательств на небных миндалинах встречаются кровотечение и выраженный болевой синдром, недооценивать который в педиатрической практике особенно нельзя. Так, по данным последних исследований, осложнениями в раннем послеоперационном периоде у пациентов после хирургических вмешательств на органах лимфоглоточного кольца в 48,1% была сильная боль в горле, а кровотечение отмечали лишь в 3,9% случаев. У 29,0% пациентов сильная боль в горле явилась причиной выраженной дисфагии, а у 4,6% — клинически проявилась дегидратацией [4]. У детей в возрасте до 6 лет болевые ощущения в горле в раннем послеоперационном периоде в основном сопровождаются тошнотой и рвотой [5].
Таким образом, одной из актуальных проблем всей современной клинической медицины и оториноларингологии в частности является послеоперационное обезболивание. При анализе ранее опубликованных материалов нельзя не отметить особенно большое значение нестероидных противовоспалительных препаратов в минимизации болевых ощущений после хирургических вмешательств на небных миндалинах [6].
Препарат лизиновой соли кетопрофена, обладающий противовоспалительным, обезболивающим и жаропонижающим свойством, с быстрым началом и продолжительностью действия до 8 часов в совокупности с очень хорошей переносимостью, представляет определенный интерес в плане обезболивания [7]. По данным сравнительных рандомизированных клинических исследований кетопрофена лизиновая соль в дозе 50–100 мг оказывает более сильный анальгезирующий эффект, чем комбинации парацетамол/кодеин [8].
С учетом вышеизложенной проблемы, на клинических базах кафедры детской оториноларингологии ФГОУ ДПО РМАНПО было проведено клиническое исследование, целью которого явилось повышение эффективности обезболивания после тонзиллотомии у детей.
В исследование были включены 140 детей в возрасте от 6 до 18 лет (средний возраст 9,49 года) после радиоволновой тонзиллотомии под эндотрахеальным наркозом. В качестве премедикации перед проведением оперативного вмешательства пациенты получали только раствор атропина (сублингвально). У всех пациентов тонзиллотомия (у 121 пациента в сочетании с аденотомией по методике Козлова–Карпова) была выполнена при помощи прибора радиоволновой хирургии. Непосредственно разрез по ткани небной миндалины проводили при помощи монополярного игольчатого электрода в режиме «разрез и коагуляция». Для купирования болевого синдрома в раннем послеоперационном периоде назначались нестероидные противовоспалительные препараты. Все дети, согласно методу рандомизации последовательных номеров, были распределены на четыре группы.
Пациенты 1-й группы (35 человек) получали препарат кетопрофена лизиновой соли в виде раствора для приема внутрь (препарат ОКИ, производство Dompe, Италия) по 40 мг (дети в возрасте от 6 до 14 лет) или 80 мг (дети от 14 лет и старше) при наличии жалоб на сильную, нетерпимую боль в горле с интервалом между приемом препарата не менее 8 часов.
Пациенты 2-й группы (35 человек) получали препарат кетопрофена лизиновой соли в виде раствора для приема внутрь (препарат ОКИ, производство Dompe, Италия) по 40 мг (дети в возрасте от 6 до 14 лет) или 80 мг (дети от 14 лет и старше) 3 раза в день (между приемом препарата не менее 8 часов) в течение 3 дней после хирургического вмешательства.
Пациенты 3-й группы (35 человек) получали препарат ибупрофена внутрь (препарат Нурофен, сироп 100 мг/5 мл, производство Reckitt Benckiser Healthcare International Ltd., Великобритания) по 100–300 мг (вес ребенка 17–20 кг — по 150 мг; вес ребенка 21–30 кг — по 200 мг; вес ребенка 31–40 кг — 300 мг) до 3 раз в день при наличии жалоб на сильную, нетерпимую боль в горле.
Пациенты 4-й группы (35 человек) получали препарат кетопрофена лизиновой соли в виде раствора для местного применения (препарат ОКИ, производство Dompe, Италия) по 4 мл (дети в возрасте от 6 до 12 лет) или 6 мл (дети от 12 лет и старше) 2 раза в день (утром и вечером) в течение 3 дней после хирургического вмешательства. Разовую дозу раствора для полоскания непосредственно перед применением разводили в 100 мл питьевой воды. Первое полоскание горла данным раствором пациент проводил через 3 часа после операции, независимо от выраженности болевого синдрома.
Контрольные осмотры пациентов проводили через 3, 6 часов после операции, на 1-й, 2-й и 3-й день после оперативного вмешательства.
В исследование не включали детей с заболеваниями и состояниями, являющимися противопоказанием для назначения препарата кетопрофена лизиновой соли в виде гранул для приготовления раствора для приема внутрь (для пациентов основных групп) и ибупрофена (для пациентов группы контроля), а также пациентов с наличием сопутствующих заболеваний, изменяющих, по мнению исследователя, естественное течение заболевания, влияющих на результат терапии и/или нарушающих возможность субъективной оценки симптомов заболевания (психоневрологическая патология, сахарный диабет, заболевания крови, онкологические заболевания, иммунодефицитные состояния, инфекционные заболевания и др.).
Оценку эффективности лечения проводил врач-куратор лично, отмечая состояние пациента в условленные сроки, внося в первичную документацию (карта стационарного больного) частоту развития рвоты, наличие тошноты и факт наличия кровотечения из области операционного поля. При возникновении кровотечения в раннем послеоперационном периоде врач осуществлял комплекс мероприятий для достижения стойкого гемостаза. При выявлении у пациента рвоты более 2 раз и выраженной тошноты — пациенту однократно внутривенно вводили раствор метоклопрамида (из расчета массы тела пациента), при рвоте, повторяющейся более 3 раз, проводили инфузионную терапию глюкозо-солевыми растворами.
Начиная с первых суток после хирургического лечения (через 3 часа после операции) пациент самостоятельно субъективно оценивал выраженность боли в горле и тошноты на основании 10-балльной визуально-аналоговой шкалы, где за «0» баллов было принято отсутствие симптома, «10» баллов — максимальная выраженность симптома. Пациенты 1-й и 2-й группы при первом и втором приеме препарата кетопрофена лизиновой соли в виде раствора для приема внутрь оценивали возможность проглотить лекарство (могут или нет) и органолептические свойства препарата (понравился вкус или нет). Пациенты 4-й группы при первом и втором полоскании горла раствором кетопрофена лизиновой соли оценивали возможность применения данной формы лекарства и органолептические свойства препарата (понравился вкус или нет).
Оценку безопасности терапии проводили, оценивая состояние пациента в установленные сроки, отмечая в первичной документации (карта стационарного больного) соответствующие изменения состояния пациента (появление патологических элементов на коже, диареи, тошноты, одышки и др.). На 2-е сутки после хирургического вмешательства всем пациентам был произведен забор капиллярной крови для проведения общего клинического анализа крови.
Статистическая обработка результатов была проведена с помощью программы Statistica v.6.0. Для сравнения количественных признаков был использован t-критерий Стьюдента, для сравнения качественных признаков — c2 Пирсона. Разница считалась статистически достоверной при p 0,05). Данный показатель составил у пациентов 1-й группы — 6,4 ± 0,3 балла, 2-й группы — 6,8 ± 0,5 балла, 3-й группы — 6,2 ± 0,4 балла, 4-й группы — 6,5 ± 0,5 балла. Тошноту и рвоту отмечали в 1-й группе у 7 (20%) человек, во 2-й группе — у 8 (22,9%), в 3-й — у 6 (17,1%) и в 4-й группе — у 8 (22,9%) человек. Кровотечения не было ни у одного пациента. В 1-й группе обезболивающий препарат попросили 17 (48,6%) пациентов, в 3-й — 14 (40%) пациентов.
При контрольном осмотре через 6 часов после оперативного вмешательства выраженность боли в горле составила у пациентов 1-й группы — 4,2 ± 1,2 балла, во 2-й группе — 1,6 ± 0,8 балла, в 3-й группе — 4,8 ± 1,4 балла, в 4-й группе — 3,4 ± 1,2 балла. Статистически достоверная разница показателей отсутствовала (p > 0,05). При втором осмотре (через 6 часов после оперативного вмешательства) обезболивающий препарат попросили 9 пациентов 1-й группы и 13 пациентов 3-й группы. При этом ни один из пациентов 2-й и 4-й группы не попросил у врача при контрольном осмотре обезболивающего средства.
При контрольном осмотре через 6 часов после операции жалобы на тошноту и рвоту предъявляли 9 (25,7%) пациентов 1-й группы (все не получали обезболивающие после первого осмотра), 1 (2,9%) пациент 2-й группы, 11 (31,4%) пациентов (из них 8 не получали обезболивающее на первичном осмотре) 3-й группы и 4 (11,4%) пациента 4-й группы. 2 из 3 пациентов 3-й группы, у которых сохранялась тошнота после приема сиропа ибупрофена, отметили, что ощущение тошноты возникло после приема препарата. Ни у одного пациента кровотечения не было.
При осмотре пациентов через 24 часа после проведения оперативного вмешательства по данным ВАШ выраженность боли в горле у пациентов 1-й группы составила 3,5 ± 0,8 балла, во 2-й группе — 1,2 ± 0,4 балла, в 3-й группе — 4,5 ± 0,8 балла, в 4-й группе — 3,2 ± 0,6 балла. Выраженность боли у пациентов 2-й группы была достоверно меньше, чем у пациентов 1-й, 3-й и 4-й групп (р 0,05). Через сутки после операции жалобы на тошноту предъявляли 1 (2,9%) ребенок из 1-й группы наблюдения и 2 (5,7%) пациента — из 3-й группы. Ни у одного пациента кровотечения не было.
При осмотре пациентов через 48 часов после проведения оперативного вмешательства по данным ВАШ выраженность боли в горле у пациентов 1-й группы составила 2,7 ± 0,6 балла, во 2-й группе — 0,8 ± 0,2 балла, в 3-й группе — 3,6 ± 0,5 балла, в 4-й группе — 2,5 ± 0,6 балла. Выраженность боли у пациентов 2-й группы, как и на предыдущем осмотре, была достоверно меньше, чем у пациентов 1-й, 3-й и 4-й группы (р 0,05). Ни один ребенок не предъявлял жалобы на тошноту. Ни у одного пациента кровотечения не было. По результатам клинического анализа крови, взятого на вторые сутки после проведения оперативного вмешательства, ни у одного пациента, находящегося под нашим наблюдением, не было выявлено патологических изменений.
При осмотре пациентов через 72 часа после проведения оперативного вмешательства по данным ВАШ выраженность боли в горле у пациентов 1-й группы составила 1,4 ± 0,5 балла, во 2-й группе — 0,4 ± 0,05 балла, в 3-й группе — 1,8 ± 0,5 балла, в 4-й группе — 1,4 ± 0,4 балла. Выраженность боли у пациентов 2-й группы, как и на предыдущем осмотре, была достоверно меньше такового показателя у пациентов 1-й, 3-й и 4-й группы (р 0,05). Ни один ребенок не предъявлял жалобы на тошноту. Ни у одного пациента не было признаков кровотечения.
По результатам контрольного осмотра пациентов через 10 дней после оперативного вмешательства ни у одного пациента не было жалоб на кровотечение из ротоглотки. Ни один из пациентов не предъявлял жалобы на дискомфорт в глотке. Ретроспективная оценка пациентами (или их официальными представителями) удобства применения препарата кетопрофена лизиновой соли в виде гранул для приготовления раствора для приема внутрь (пациенты 1-й и 2-й группы) показала, что все пациенты отметили удобство применения данной лекарственной формы и только 3 (8,6%) пациента 1-й группы и 1 (2,9%) пациент 2-й группы охарактеризовали вкус препарата как «неприятный». Однако это не повлияло на возможность дальнейшего применения препарата. Аналогичный опрос пациентов 4-й группы, применявших с целью обезболивания полоскание горла раствором кетопрофена лизиновой соли, показал, что удобной данную форму применения сочли 28 пациентов (80%), при этом оставшиеся 7 пациентов также смогли использовать данную форму препарата согласно назначениям врача. При этом все 7 пациентов, отмечавших определенное неудобство в использовании данной формы препарата, были в возрасте младше 10 лет. Органолептические свойства раствора для полоскания оценили как «приятные» 30 (85,7%) пациентов.
Выводы
Исходя из вышеизложенного можно сделать заключение, что у пациентов, которым была проведена радиоволновая тонзиллотомия, курсовое применение в раннем послеоперационном периоде раствора кетопрофена лизиновой соли для приема внутрь имеет преимущество над разовым применением (при наличии сильной боли в горле) данной формы препарата или сиропа ибупрофена по эффективности купирования болевых ощущений в горле. Курсовое применение раствора кетопрофена лизиновой соли для приема внутрь позволяет уменьшить частоту жалоб на тошноту в первые сутки операции.
Форма препарата раствора кетопрофена лизиновой соли для полоскания горла при курсовом применении в раннем послеоперационном периоде у данной категории пациентов дает эффект в уменьшении боли в горле, сравнимый с разовым приемом обезболивающих средств внутрь, применяемых в ходе наблюдения, но уступает обезболивающему эффекту от курсового применения раствора кетопрофена лизиновой соли для приема внутрь. Также данная форма препарата не всегда удобна для применения у детей в возрасте до 10 лет.
Ни у одного пациента, находившегося под наблюдением, не было признаков серьезных нежелательных лекарственных реакций от применения вышеупомянутых лекарственных препаратов, требующих исключения пациента из исследования и оказания ему соответствующей медицинской помощи. Жалобы ряда пациентов на тошноту и рвоту, вероятно, имеют отношение к перенесенному ребенком анестезиологическому пособию, так как их отмечали у пациентов 1-й и 3-й группы независимо от факта применения обезболивающего средства. Однако в некоторых случаях нельзя исключить появление тошноты как следствие приема обезболивающего препарата.
Результаты нашего наблюдения в сопоставлении с имеющимися литературными данными позволяют сделать вывод, что курсовое применение в раннем послеоперационном периоде раствора кетопрофена лизиновой соли для приема внутрь у пациентов, которым была проведена радиоволновая тонзиллотомия, имеет преимущество над разовым применением (по факту сильной боли в горле) аналогичного препарата, сиропа ибупрофена и раствора кетопрофена лизиновой соли для полоскания горла. При этом субъективность ряда критериев для оценки эффективности данных препаратов обуславливает актуальность дальнейшего изучения вопроса особенностей применения нестероидных противовоспалительных препаратов в раннем послеоперационном периоде у детей после хирургических вмешательств на органах лимфоглоточного кольца.
Литература
ФГБОУ ДПО РМАНПО МЗ РФ, Москва
Купирование болевого симптома у детей после тонзиллотомии/ Е. П. Карпова, Д. А. Тулупов, В. А. Грабовская, Ф. А. Федотов
Для цитирования: Лечащий врач № 1/2018; Номера страниц в выпуске: 22-25
Теги: дети, небные миндалины, послеоперационный период
Удаление миндалин лазером
Миндалины, органы из лимфоидной ткани, распложённые в носоглоточной зоне и угнетающие вредные микроорганизмы. Продолжительные простудные состояния провоцируют накопление патогенных микроорганизмов, миндалины утрачивают свои функции, что инициирует необходимость удаления гланд.
Особенности лазерного удаления гланд
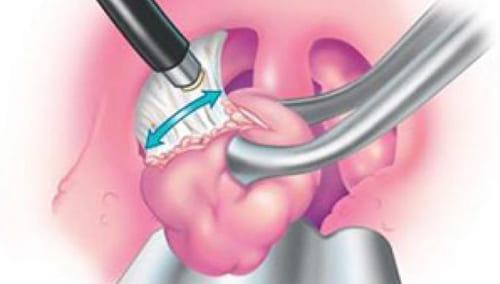
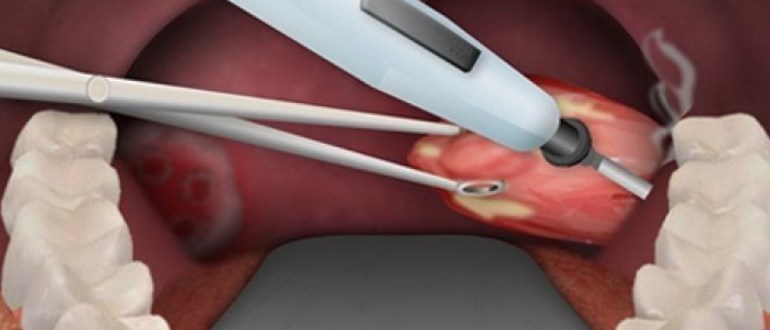
Тонзилэктомия – наименее травматичная метода удаления миндалин лазером. В процессе операции иссекаются пораженные ткани и запаиваются поврежденные сосуды. Лазерный способ позволяет удалить гланды без возникновения кровопотерь. Отсутствие ран после оперативного вмешательства снижает риск инфицирования.
Методы удаления миндалин лазером
Основа лазерной терапии заключается в использовании колеблющихся однофазовых волн с разной степенью проникновения в ткани. Лазерное удаление миндалин подразделяется на два вида:
Для удаления миндалин используют несколько видов лазера. Для тонзилэктомии подходят:
Для абляции применяется Углеродный лазер (CO2-лазер), он позволяет выполнять метод выпаривания, который уменьшает гланды и снимает оттек.
Показания к лазерному удалению миндалин
Основанием для удаления пораженных миндалин является наличие серьезной угрозы другим органам. Как правило, удаление гланд показано пациентам, которые болеют ангиной более четырёх раз в год, пациентам, у которых безоперационное лечение не дало должных результатов, пациентам с наличием осложнений в виде болезней сердца, суставов, нервной системы. Удаление миндалин необходимо пациентам, претерпевшим острую ревматическую атаку, а также людям, у которых чрезмерное увеличение миндалин из-за распространения лимфоидной ткани вызывает проблемы с дыханием или глотанием.
Противопоказания к лазерному вмешательству
Удаление миндалин лазером противопоказано пациентам с онкологическими заболеваниями, болезнями органов кроветворения, нарушениями свертываемости крови, расстройствами психики и нервной системы, серьезными болезнями сердца, печени и почек.
Проведение манипуляций по удалению гипертрофированных миндалин следует отложить в период обострения острых инфекционных, вирусных и ревматоидных болезней, активной стадии туберкулеза, при сахарном диабете, гипертензии и в период женских менструаций. Кроме того, удаление гланд не выполняют беременным и кормящим женщинам и детям до 10 лет.
Преимущества лазерного метода
Лазерный метод один из наиболее современных способов лечения миндалин.
Лазерное воздействие является стерильным по своей природе, позволяет сократить риски возникновения негативных последствий операции и минимизировать вмешательство в организм, использованием метода частичного иссечения.
Как проходит операция
Восстановительный период
Результат операции
Впоследствии лазерного удаления миндалин наблюдается общее улучшение состояния пациента, как физического, так и психологического. Пропадает слабость, перестают возникать ангины. Удаление миндалин лазером – безболезненная операция, позволяющая за один или несколько сеансов значительно улучшить самочувствие.