чем намазать чирей в ухе
Наружный отит
3.67 (Проголосовало: 9)
Особенности строения наружного уха
Формы наружного отита:
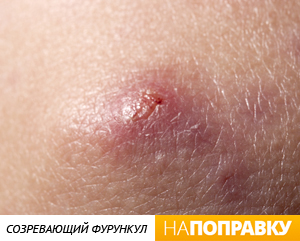
Наиболее часто встречается острый диффузный наружный отит, при котором возникает бактериальное воспаление кожи всего слухового прохода, нередко с переходом на барабанную перепонку или кожу ушной раковины.
Острый диффузный отит
Провоцирующие факторы: избыточный туалет ушей, попадание воды в ухо, микротравмы кожи НСП, факторы снижения иммунитета (переохлаждение, избыточный загар, ОРВИ, хронические заболевания). Возбудители заболевания: золотистый стафилококк, синегнойная палочка.
Симптомы
Это сильная боль в ухе, заложенность уха, жидкие выделения из слухового прохода в небольшом количестве, также отмечается увеличение заушных или околоушных лимфоузлов, воспаление кожи ушной раковины, может быть повышение температуры, симптомы интоксикации. При осмотре отмечается гиперемия и отёк кожи НСП, кожа неровная, с наложениями прозрачного жёлтого или гноевидного отделяемого, виден слущенный эпидермис. Просвет НСП часто резко сужен и может не определяться барабанная перепонка. Если она видна, то обычно тоже неровная и умеренно гиперемирована. Нередко определяется увеличение и болезненность регионарных лимфоузлов, утолщение, болезненность и гиперемия ушной раковины. Слух при сохранении просвета НСП снижен незначительно или нормальный.
Диагностика
Для постановки диагноза, кроме осмотра, нужно исключить заболевание среднего уха, для чего проводят камертональные пробы (исследование слуха набором камертонов), тимпано- и импедансометрия (измерение подвижности барабанной перепонки), исследование порогов слуха (аудиомерия). Эти исследования проводятся для исключения заболеваний среднего уха. Лабораторная диагностика включает в себя общий анализ крови, сахар крови, посев из больного уха на микрофлору для назначения антибактериальной терапии.
Лечение
Ограниченный (локальный) наружный отит или фурункул наружного слухового прохода
Причины появления фурункула наружного слухового прохода
Чаще всего возбудителями являются стрептококки. Провоцирующие факторы и симптомы схожи с таковыми при диффузном отите.
Диагностика
При осмотре видно сужение НСП из-за инфильтрата в области одной из его стенок. Фурункул в своём развитии проходит три стадии:
Лечение
Лечение отличается и зависит от стадии. В стадию инфильтрации назначается системная и местная антибактериальная и противовоспалительная терапия. В стадии абсцедирования стоит выполнять хирургическую обработку фурункула — вскрытие и дренирование, очищение полости от гноя, в течении нескольких дней выполняются перевязки. Также назначаются антибактериальные и противовоспалительные препараты. В стадию разрешения достаточно применения только местных антибактериальных препаратов и туалета уха.
Острый буллёзный или геморрагический наружный отит
Это форма воспаления, при которой на коже и на внешней поверхности барабанной перепонки появляются пузыри (буллы), содержащие кровянистую жидкость. Если такой пузырь вскрывается, то из уха вытекает кровянистое отделяемое.
Причины развития буллезного отита
Чаще всего буллезный отит возникает на фоне ОРВИ или гриппа, но также причиной может быть и бактериальная инфекция.
Лечение
Необходим туалет слухового прохода. Назначаются местно антибактериальные и противовоспалительные препараты, также системно стоит назначать препараты, укрепляющие сосудистую стенку и уменьшающие проницаемость сосудов. Вскрытие булл не рекомендуется.
Мирингит
Воспаление барабанной перепонки. Как самостоятельное заболевание не встречается, он возникает вместе с другими формами наружного отита.
Дерматит ушной раковины
Рожистое воспаление ушной раковины
Острое рожистое воспаление относится к инфекционным заболеваниям и вызывается пиогенным стрептококком, позднее может присоединяться и другая флора. При таком воспалении есть симптомы поражения кожного покрова и общевоспалительный синдром – слабость, повышение температуры, озноб. Провоцирующие болезнь факторы: снижение иммунитета, ссадины и ожоги кожи, купание в загрязнённых водоёмах, контакт с носителем пиогенного стрептококка или заболевшим. В зависимости от глубины поражения кожного покрова выделяют три формы:
Рожистое воспаление
Серьезное заболевание, часто вызывающее осложнения, и лечение его должно происходить в условиях инфекционного стационара. При подозрении на рожу требуется консультация инфекциониста. Изолированное рожистое воспаление ушной раковины встречается редко и обычно сочетается с поражением кожи лица или шеи.
Лечение
Назначается массивная антибактериальная и противовоспалительная терапия, дезинтоксикационная терапия, антистрептококковый гамма-глобулин.
Злокачественный наружный отит (некротический наружный отит)
Эту форму наружного отита выделяют в отдельную, но фактически он является негативным течением обычного диффузного наружного отита. В процессе заболевания происходит распространение воспаления на структуры височной кости, может возникать поражение черепно-мозговых нервов и развитие внутричерепных осложнений. Название заболевания не связано с развитием злокачественной опухоли, просто таким образом отражается течение заболевания. К счастью, это заболевание встречается редко, болеют пациенты с тяжелыми нарушениями иммунитета, такими как СПИД, состояние после лучевой и химиотерапии, декомпенсированный сахарный диабет, пациенты, получающие иммуносупрессивную и цитостатическую терапию. Ведущим возбудителем признана синегнойная палочка, но любая инфекция полимикробна. В процессе воспаления происходит некроз кожи слухового прохода и переход воспаления на надкостницу и кость, с последующим её разрушением. Жалобы при данном заболевании на сильную боль, выделения из уха гнойно-воспалительного характера, с гнилостным запахом, быстро наступает снижение слуха. Позднее присоединяются симптомы поражения черепно-мозговых нервов: затруднение глотания, попёрхивание при приёме пищи, онемение лица, паралич лицевых мышц. При распространении процесса в среднее и внутреннее ухо может развиваться системное головокружение. При распространении воспаления в полость черепа развивается общемозговая и менингеальная симптоматика. При осмотре обращает на себя выраженное воспаление кожи НСП, кожа с очагами некроза, большое количество гнойно-некротического отделяемого, барабанная перепонка и структуры среднего уха часто неопределимы. Определяются симптомы поражения черепно-мозговых нервов-асимметрия лица, птоз нижнего века на стороне поражения, асимметрия мягкого нёба, нарушение подвижности надгортанника. В диагностике важен посев на бактериологическое исследование, компьютерная томография височных костей. Лечение проводится всегда в условиях стационара. Проводится массивная антибактериальная и дезинтоксикационная терапия. Назначаются инфузии человеческого гамма-глобулина, антисинегнойной сыворотки или гипериммунной человеческой плазмы. Также проводится хирургическое лечение — некротомия (удаление некротизированных участков кожи и кости), в последующем при выздоровлении проводится пластика дефекта собственными тканями.
Хондроперихондрит ушной раковины
Данное заболевание представляет собой воспаление надхрящницы и хряща ушной раковины, вызванное бактериальной флорой. К хондроперихондриту может приводить травма ушной раковины с повреждением кожного покрова, нагноение гематомы ушной раковины, глубокие ожоги ушной раковины, фурункул или нагноившаяся атерома уха, рожистое воспаление. Выделяют инфильтративную и гнойные формы. Через несколько дней после описанного травмирующего фактора развивается инфильтрация и гиперемия кожи ушной раковины, сопровождающиеся болевым синдромом, с повышением температуры или без такового. Важным диагностическим критерием является то, что мочка уха остается непораженной, так как в толще её нет хряща. Лечение: антибактериальная и противовоспалительная терапия. При наличие гнойных полостей — вскрытие с удалением гноя и щадящая некротомия разрушенного хряща. Заболевание плохо поддаётся лечению и может протекать неделями или месяцами. Часто следствием хондроперихондрита является рубцовая деформация ушной раковины, иногда может быть полное разрушение хряща.
Заключение
Острый наружный отит является частой проблемой и у взрослых, и у детей. Иногда он является косвенным следствием других заболеваний (сахарного диабета, иммунодефицита, атопии) и требует комплексного подхода к диагностике и лечению.
Чирей (фурункул) — это гнойное воспаление кожи, возникающее при инфицировании волосяной луковицы, сальной железы, а также окружающей соединительной ткани. Чирей чаще всего возникает на лице, шее, затылке, спине, бёдрах — т.е. в покрытых волосяным покровом областях тела. Скопление этих гнойных образований называется фурункулёзом.
При появлении фурункулов ни в коем случае нельзя их выдавливать. Самолечение может привести к негативным последствиям, поэтому лучше всего обратиться к врачу и следовать его рекомендациям.
Записаться на бесплатную консультацию
Факторы возникновения
Возбудителем инфекции обычно является гноеродная бактерия — золотистый стафилококк. Данная бактерия имеется на коже любого здорового человека, и инфекцию вызывает, только если достигает глубокого слоя кожи (например, через микротравмы). Также развитию фурункулов способствует:
Стадии развития
В самом начале развития чирей легко можно спутать с обыкновенным прыщом. Однако в течение 3—4 дней воспаление разрастается, охватывая окружающие ткани. При пальпации можно почувствовать напряженность и плотность этих тканей.
Ещё через несколько дней в центре фурункула формируется мешочек с гнойным образованием, появляется некротический стержень и происходит размягчение тканей.
Со временем чирей, не выдержав большого количества гноя, вскрывается и гной, отторгая некротический стержень, вытекает наружу. После чего постепенно спадает отечность и проходит покраснение, а в центре бывшего чирья формируется небольшой рубец.
Самые опасные фурункулы — возникшие возле губ, ушей и носа. Не стоит пытаться самостоятельно выдавить фурункулы, даже если они возникли в иных локациях. Это может привести к распространению инфекции, что повлечет за собой тяжёлые осложнения, приводящие к развитию регионарного лимфаденита, лимфангита, тромбофлебита.
Лечение дома
При хорошей работе иммунной системы, фурункул сам заживает за 7—8 дней. Но чтобы процесс пошёл быстрее, можно лечить чирей в домашних условиях:
на начальной стадии развития необходимо смазывать абсцесс раствором фукорцина или зелёнкой;
на стадии уплотнения и отёка соединительной ткани хорошо загорать на солнце;
чтобы чирей быстрей опорожнился нужно наложить ихтиоловую мазь;
вскрывшийся абсцесс лучше обработать перекисью водорода, а также делать повязки с хлоридом натрия или мёдом;
огда чирей начнёт заживать рекомендуется делать повязки используя мазь Вишневского.
Для профилактики развития гнойных образований нужно ежедневно принимать душ. Не стоит чесать зудящую область на коже. Помимо прочего, рекомендуется облачаться в одежду из натуральной ткани.
Когда обращаться к хирургу
Чирей можно лечить дома только тем, кто не входит в группу риска (не страдает хроническими заболеваниями), а фурункул небольших размеров (до 5мм). Нельзя заниматься самолечением в следующих случаях:
если появление образования сопровождается интенсивной болью и лихорадкой;
если абсцесс не вскрылся в течение 2 недель;
если развился фурункулёз;
если абсцесс возник у маленького ребёнка;
если фурункул возле носа, губ, в ушном проходе;
произошёл рецидив болезни.
Хирургическое вмешательство
После дренажа рекомендуется сделать влажные компрессы для полного вытягивания гноя. После чего нужно наложить повязку с мазью Левомеколь.
Антибиотическое лечение
В случаях, когда фурункул крупный или расположен в чувствительных местах, а его развитие сопровождается интоксикацией, ознобом и выраженным воспалением, хирургом назначаются антибиотики.
При крупном фурункуле и небольшом повышении температуры назначается недельный курс: врач прописывает клиндамицин или доксициклин.
При высокой температуре и сильной выраженности воспаления чаще всего назначается двухнедельный курс лечения, который включает в себя более сильные антибиотические препараты: рифадин, римактан или другие аналоги.
Не забывайте, золотистый стафилококк легко приспосабливается к разнообразным антибактериальным средствам, и стоит организму немного снизить защитные силы, как они размножаясь образуют новые абсцессы. Поэтому людям со сниженным иммунитетом незамедлительно нужно обращаться к врачу, а не заниматься самоназначением лекарств. Имейте в виду, при рецидиве они вам уже не помогут!
Лечение фурункула уха (терапия)
3.00 (Проголосовало: 2)
Что такое фурункул уха?
Проявляется острой нарастающей болью, усиливающейся при жевательных движениях, разговоре, чувством распирания в ухе, повышением температуры, заложенностью уха, общим недомоганием. По мере увеличения фурункула в размере частично перекрывается наружный слуховой проход и тогда пациент начинает ощущать снижение слуха.
Фурункул уха может вскрыться самостоятельно, в этом случае наблюдается гноетечение из наружного слухового прохода.
Возникает при микротравмах наружного слух.прохода с последующим их инфицированием, чаще вызывается золотистым стафилококком.
К сопутствующим факторам, предрасполагающим к возникновению фурункула относится :
нарушение обмена веществ
Как лечить фурункул уха?
Терапия строится в нескольких направлениях:
Вскрытие фурункула уха
Вскрытие фурункула делается под местным обезболиванием, производится небольшой разрез в месте наибольшего воспаления, удаляется гнойно-некротический стержень, в ухо ставится турунда с антибактериальным препаратом. После этого быстро прекращаются болевые ощущения, наступает выздоровление.
В Лор клинике номер 1 врачи оториноларингологи проведут осмотр Лор органов с использованием видеоэндоскопии, подберут комплексное лечение, с назначением противовоспалительной терапии в сочетании с физиопроцедурами. По показаниям произведут вскрытие фурункула.
«Левомеколь» – антибактериальный комбинированный препарат наружного применения, обладающий широким спектром действия. Мазь «Левомеколь» препятствует распространению болезнетворных микробов, устраняет отек, ускоряет заживление ран, а также повышает местный иммунитет кожи.
Левомеколь при ожогах
Такое сочетание обеспечивают два активных компонента в составе мази – Хлорамфеникол (он же Левомицетин) и Метилурацил. Хлорамфеникол – натуральный антибиотик, который активно блокирует кишечную, синегнойную и стафилококковую палочку. А метилурацил ускоряет регенерацию эпидермиса. Особенность метилурацила заключается в способности беспрепятственно и быстро проникать в дерму, причем не затрагивая мембранную оболочку клеток. Данный процесс связан с выведением из межклеточного пространства избыточной жидкости, которая обычно является причиной отеков и синяков.
Для чего применяется Левомеколь?
Левомеколь оказывает многоплановое лечебное воздействие:
Мазь быстро убирает все воспалительные процессы на коже
Стоит отметить, что наличие гнойных выделений и некротических тканей не мешает выполнять мази Левомеколь свою функцию. Препарат можно применять для обеззараживания и ускорения регенерации тканей.
Показания к применению мази Левомеколь
Так как мазь Левомеколь обладает антибактериальным эффектом, и при этом стимулирует восстановление структуры тканей, препарат показан при следующих заболеваниях:
Мазь Левомеколь можно использовать детям
«Левомеколь» можно использовать для детей с 1 года. Но перед этим обязательно необходимо проконсультироваться с педиатром.
Противопоказания
Как и многие препараты, «Левомеколь» имеет противопоказания:
В официальной инструкции по использованию указано, что в педиатрии мазь назначается, начиная с 3-х лет. Однако многие педиатры на основании безвредности «Левомеколя», разрешено его применение с грудного возраста.
Побочные эффекты
«Левомеколь» считается универсальным препаратом, обычно хорошо переносится пациентами. Но при передозировке (в случае применения препарата более недели), могут возникнуть аллергические кожные реакции.
О несовместимости с другими лекарственными средствами не сообщалось. Следите, чтобы мазь не попала в глаза, на слизистые оболочки и внутрь. При попадании в глаза и на слизистые оболочки следует немедленно промыть их проточной водой. При проглатывании необходимо промыть желудок.
Во время беременности и грудного вскармливания
Так как Левомеколь принимается местно, не попадает в кровоток и не оказывает системного действия, то противопоказаний, кроме общих, для беременных женщин и мам, которые кормят малыша грудью, нет
Перед использованием мази необходимо проконсультироваться с врачом
Левомеколь при лечении ожогов
При ожогах Левомеколь нужен, чтобы не допустить заражения раневой поверхности болезнетворными инфекциями, а также для ускорения заживления тканей. Левомеколь справляется и с воспалениями, которые могут повлечь нагноение раны. Мазь хорошо очищает место поражения как от гнойного отделяемого, так и от некротических клеток.
Система обработки ожога небольшой площади 1-2 степени следующая:
Ожог обрабатывают до полного заживления тканей. Общая продолжительность курса при небольших бытовых ожогах составляет 5 – 14 дней.
Левомеколь при лечении прыщей
«Левомеколь» обладает антибактериальным и ранозаживляющим действием, поэтому широко используется в дерматологии, частности, в лечении угревой сыпи. Курс лечения зависит от степени выраженности заболевания и количества высыпаний на коже.
Мелкие прыщи лечат, нанеся на область поражения тонкий слой мази. Это делается вечером на несколько часов, а перед сном Левомеколь смывается. В течение двух недель прыщики исчезают, кожа лица выравнивается, заживают небольшие рубчики.
Лечение прыщей с помощью мази
На единичные воспаленные прыщи Левомеколь наносят точечно тонким слоем, а сверху закрывают небольшим кусочком ваты и оставляют на 2-3 часа. Терапия составляет 2-3 дня.
Что касается вскрытых прыщей, то лекарство закладывают непосредственно в образовавшиеся отверстия.
Для лечения угревой сыпи Левомеколь наносят на область поражения на всю ночь. Утром мазь необходимо смыть. Обычно курс лечения занимает 2 недели, в течение которых воспаление спадает, угри прорываются или рассасываются.
Для устранения подкожных прыщей необходимо сделать следующее:
Продолжительность лечебной процедуры составляет 3-5 часов. Если на коже возникли глубокие болезненные гнойники, то повязку держат на теле всю ночь.
Продолжительность терапии составляет около 7-10 дней, в зависимости от степени поражения дермы.
Левомеколь при лечении геморроя
Мазь Левомеколь можно использовать в качестве дополнения к комплексной терапии при геморрое в периоды обострения. Применять мазь рекомендуется в случаях, когда из геморроидальных узлов выделяется кровь. Так как препарат оказывает антибактериальное действие (ранки могут быть инфицированы каловыми массами), помогает снять воспаление и нейтрализовать патогенные бактерии, Левомеколь назначают для регенерации тканей анального отверстия.
необходимо обмыть промежность и анальное отверстие водой с мылом, и обсушить мягким полотенцем;
Левомеколь при геморрое
Левомеколь при лечении ран
Левомеколь помогает заживлять пораженные ткани и предотвращает инфицирование раневой поверхности. Причем не так важно, нагноилась рана или нет.
Если рана не гнойная, то сначала пораженный участок обрабатывается антисептиком. Мазь наносится тонким слоем на ночь, затем ее необходимо прикрыть стерильной марлевой салфеткой и зафиксировать бинтом. Чаще всего обработка раны требуется один раз в день.
А если рана глубокая и сопровождается инфекционным поражением, то Левомеколь предварительно разогревают до 35 градусов Цельсия, затем пропитывают мазью стерильную салфетку (можно использовать несколько, если пораженная область обширная) и вводят в очаг поражения. Если область поражения обширная, используют несколько салфеток с Левомеколью. Важно, чтобы рана была заполнена полностью, но не слишком плотно.
Отметим, что для введения медикамента в колотые и глубокие раны лучше использовать дренажную резиновую трубку, а саму разогретую мазь вводить при помощи шприца.
Продолжительность курса терапии обычно длится от 5 до 10 дней.
Применение мази Левомеколь в гинекологии
Левомеколь успешно применяется в гинекологии и урологии.
В гинекологии терапия проводится с помощью тампонов, с нанесенной на них мазью. Подобный метод показан для лечения следующих состояний:
Система лечения представляет собой следующую последовательность действий:
Описанным выше способом активное вещество мази доставляется к пораженной области и всасывается в окружающие ткани влагалища.
В урологии Левомеколь используют при лечении баланита и баланопостита у мужчин, поскольку оказывает противовоспалительное и противомикробное действие. Система лечения представляет собой следующую последовательность действий:
Средство накладывают 1-2 раза в сутки до полного выздоровления. После снятия воспаления Левомеколь накладывают еще в течение недели по 1 разу в день – вечером, перед сном.
Левомеколь или мазь Вишневского. Что лучше?
Начнем с того, что мазь Вишневского и Левомеколь хоть и применяются в похожих случаях, но все-таки имеют разнонаправленный спектр действия. Так, мазь Вишневского эффективна, когда рана находится в процессе регенерации. Поэтому она не может быть использована при нагноении раны или ее сильном воспалении. Да, препарат содержит в составе антисептик, но его концентрации недостаточно, чтобы обеспечить бактерицидный эффект. Тем более дёготь и касторовое масло стимулируют кровообращение в пораженной области, чем усугубляют ситуацию.
Именно поэтому мазь Вишневского не такая эффективная, так как Левомеколь имеет более высокую антибактериальную активность за счёт наличия в нём антибиотика и ускоряет процесс оттока гноя из раны. Также важными являются следующие отличительные черты, которые определяют превосходство мази Левомеколь:
Но если пациенту помогает мазь Вишневского, то менять ее нет особого смысла.
Аналоги
Аналоги мази Левомеколь обладают бактерицидным и заживляющим эффектом. Но разница заключается в действующем веществе препарата. Так, среди аналогов можно назвать Фугентин, Левосин (дополнительно обладает обезболивающим эффектом), Протэгентин, Фастин-1, Салицилово-цинковая паста.
Синонимами, то есть лекарствами с тем же самым веществом (но в большей концентрации), что и у мази Левомеколь, можно считать Нетран и Левометил. Лекарства-заменители может назначить только лечащий врач.
Источники
Фурункул и карбункул
Обзор
Фурункул (нарыв, чирей) — это гнойное воспаление корня волоса (волосяной луковицы) и расположенной рядом сальной железы. Карбункул — гнойное воспаление нескольких волосяных луковиц и сальных желез, а также подкожной жировой клетчатки.
Фурункул выглядит как красный болезненный узелок на коже вокруг волосяной луковицы, в центре которого со временем формируется гнойная «головка». Размеры фурункулов от 0,5 до 2-3 см в диаметре. Появление множественных фурункулов называется фурункулезом.
Карбункул более тяжелое гнойное заболевание при котором на теле формируется обширный очаг с багрово-красной кожи с множественными гнойными полостями. При карбункуле сильно страдает общее самочувствие: поднимается температура тела, появляется боль в мышцах, общая слабость, головная боль.
Фурункулы и карбункулы, как правило, появляются на тех частях тела, которые подвергаются трению, часто потеют и покрыты пушковыми волосами, например, на шее, лице, под мышкой и ногах. Встречаются фурункулы половых органов. Причиной фурункулов и карбункулов является бактериальная инфекция, чаще стафилококки или стрептококки, которые населяют поверхность кожи. При порезах и других микротравмах микробы попадают в кожу и при снижении защитных сил организма могут вызвать гнойное воспаление.
Сами по себе фурункулы и карбункулы не заразны, однако с гноем на соседние участки кожи могут попасть болезнетворные микробы и, на фоне сниженного иммунитета, вызвать образование новых гнойников. Поэтому при уходе за кожей нужно соблюдать правила гигиены: выбрасывать использованные повязки и мыть руки после прикосновения к фурункулу.
Фурункулы чаще появляются у мальчиков подростков и молодых людей. Особенно риск повышен у молодых мужчин, живущих в тесноте и плохих санитарно-гигиенических условиях. Карбункулы встречаются реже и возникают, как правило, у мужчин среднего и пожилого возраста, здоровье которых ослаблено уже имеющимся заболеванием, например, сахарным диабетом.
Чаще всего можно успешно лечить фурункулы в домашних условиях, особенно на начальных стадиях, когда гнойник еще не успел сформироваться. Обратиться к врачу нужно при выраженных общих симптомах недомогания, если фурункул расположен на лице, а также при появлении карбункула.
Никогда не пытайтесь выдавить или проколоть фурункул и карбункул самостоятельно, так как это может вызвать распространение воспаления на более глубокие ткани, занос инфекции в кровь и головной мозг с развитием опасных для жизни осложнений.
Симптомы фурункула
Фурункулы могут появиться в любом месте, но чаще всего они возникают в тех местах, где есть волосы, пот и трение. Нередко образуются фурункулы на лице и шее, под мышкой, на половых органах, бедрах и ягодицах.
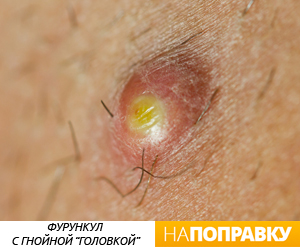
Чаще всего через какое-то время фурункул вскрывается, и гной вытекает. После этого наступает облегчение, боль проходит и кожа постепенно заживает. На месте фурункула формируется едва заметный светлый рубчик. Этот процесс может занять от двух дней до трех недель. Очень важно не выдавливать фурункул, так как это приводит к тяжелым осложнениям.
Наиболее опасным расположением фурункулов считается лицо, а именно область носогубного треугольника, которая имеет особенное кровоснабжение. В результате этой особенности инфекция из фурункула по кровеносным сосудам очень легко может попасть в головной мозг и привести к развитию менингита — смертельно опасной инфекции. Поэтому появление фурункула в этой зоне — показание для госпитализации в больницу. Фурункулы на половых органах, в ухе, в носу обычно крайне болезненны и сопровождаются сильным отеком и припухлостью. Это связано с присутствием в этих местах рыхлой подкожной клетчатки, которая быстро вовлекается в воспалительный процесс.
Симптомы карбункула
Карбункулы чаще всего возникают на задней части шеи, спине или бедрах. Это заболевание протекает тяжелее, так как процесс распространяется глубже в ткани, затрагивая подкожную жировую клетчатку. Часто возникают общие симптомы недомогания: высокая температура, тошнота, рвота, слабость и упадок сил.
Карбункул выглядит как большой очаг воспаления с ярко-красной кожей и множественными гнойниками. Размер созревшего карбункула может составлять 3–10 см в диаметре и более. Гной может сочиться из нескольких мест одновременно, что делает карбункул похожим на пчелиные соты. Затем все отверстия сливаются в одно, через которое отторгается гнойное содержимое.
Причины фурункулов
В большинстве случаев фурункулы появляются при заражении одного или нескольких волосяных фолликулов золотистым стафилококком (Staphylococcus aureus). Обычно эта бактерия живет на поверхности кожи или на слизистой оболочке носа и горла, не причиняя организму никакого вреда. Считается, что примерно 20% здоровых людей являются носителями стафилококка.
Фурункулы появляются при попадании бактерии под кожу через порез или царапину. Иммунная система реагирует на это, отправляя к источнику инфекции лейкоциты для уничтожения бактерий. Со временем мертвые бактерии и иммунные клетки накапливаются внутри фурункула, образуя гной.
Предрасполагающими факторами развития фурункулов:
Однако фурункул может появиться и без видимых причин у здорового человека, следящего за личной гигиеной. Повторное образование фурункулов должно настораживать в плане развития иммунодефицитных состояний, которые сопровождают некоторые заболевания, например, хронический гепатит, сахарный диабет и др. Поэтому следует обратиться к терапевту для дополнительной диагностики состояния здоровья.
Причины карбункулов
Как и фурункулы, карбункулы обычно бывают вызваны золотистым стафилококком. Карбункул появляется при распространении инфекции вглубь кожи и вовлечении в процесс нескольких волосяных луковиц и сальных желез. Вероятность появления карбункулов выше у людей со слабым здоровьем или ослабленным иммунитетом. Это люди:
Диагностика фурункулов и карбункулов
Фурункул и карбункул легко определяются по внешнему виду и симптомам. Как правило, дополнительные обследования требуются лишь в следующих случаях:
В этом случае врач возьмет содержимое гнойника на бактериологический анализ, а также мазки с кожи. Полученный материал будут исследовать в лаборатории под микроскопом, чтобы определить вид возбудителя инфекции. Вас также могут направить на анализ крови, чтобы выяснить, нет ли у вас невыявленного заболевания, такого как сахарный диабет, которое может повышать вероятность появления фурункулов или карбункулов.
Как лечить фурункул в домашних условиях
Появление фурункула на лице требует обращения к врачу и госпитализации в больницу. В остальных случаях можно попытаться вылечить фурункул самостоятельно, если только он не причиняет сильной боли и не ухудшает общее самочувствие.
В некоторых случаях удается предотвратить развитие гнойной стадии. Для этого при появлении покраснения и припухлости кожу обрабатывают антисептическим раствором: медицинским спиртом, медицинским антисептическим раствором 70-95% (продается в аптеке без рецепта), раствором бриллиантовой зелени. Несколько раз в день применяют сухое тепло: прикладывают разогретые чистые мешочки с рисом, песком, солью, теплое вареное яйцо, грелку. Эти процедуры оказывают антисептическое действие и улучшают кровообращение, к месту воспаления поступает больше иммунных клеток, которые борются с инфекцией.
Не рекомендуется использовать влажные компрессы, это способствует распространению инфекции на соседние волосяные луковицы. Если фурункул образовался на руке или ноге нужно обеспечить конечности покой. Чтобы снять боль можно использовать нестероидные противовоспалительные средства (анальгин, ибупрофен, кеторол и др.) или парацетамол по инструкции.
Если под кожей сформировалась гнойная «головка», нельзя её вскрывать и выдавливать. Необходимо дождаться самостоятельного отторжения гнойного стержня и выделения гноя. После этого кожу обрабатывают антисептиком и накладывают стерильную марлевую повязку.
Лечение фурункула у врача
Если вы обратитесь за помощью к врачу, в большинстве случаев будет применяться консервативная терапия. Помимо обработки кожи антисептиками врач может назначить физиотерапию, которая направлена на борьбу с инфекцией и улучшение кровообращения в области фурункула. Если созревший фурункул самостоятельно не прорывается, и есть риск развития гнойных осложнений, врач аккуратно поддевает пинцетом или специальным зажимом гнойный стержень, после чего удаляет гной. Иногда для создания оттока из гнойника удаляют поврежденный волос. Эти манипуляции практически безболезненные, не требуют обезболивания и наложения швов.
Хирургическое вскрытие фурункула с помощью разреза производится очень редко, только при осложнениях — распространении гноя в подкожную жировую клетчатку. Операцию делают обычно под местным обезболиванием. Её ход зависит от размеров гнойной полости и расположения гнойника.
Если фурункул расположен на лице, у больного сахарный диабет или другие иммунодефицитные состояния, ухудшается общее самочувствие или при высоком риске осложнений назначаются антибиотики. Обычно рекомендуется недельный курс антибиотиков из группы пенициллина. При аллергии на пенициллин возможно применение других антибиотиков, например, эритромицина и кларитромицина. Необходимо закончить курс антибиотиков, даже если фурункул прошел, так как он может появиться вновь.
Лечение карбункула
Лечение карбункула всегда должно проходить под контролем врача. В большинстве случаев, появление карбункула — повод для госпитализации в больницу, так как это обширное гнойное поражение тканей, которое сопровождается выраженной интоксикацией организма и без медицинского лечения часто приводит к смертельно опасным осложнениям.
Лечение карбункула хирургическое, часто в несколько этапов. Проводится под общей анестезией (под наркозом). Сначала хирурги вскрывают гнойную полость и удаляют все погибшие ткани, которые иногда достигают значительного объема. После этого рану промывают антисептиками и назначают ежедневные перевязки.
Когда рана полностью очистится и начнет заживать приступают ко второму этапу операции — пластике кожи, чтобы закрыть раневой дефект и избежать грубых рубцов. Если карбункул совсем маленького размера, возможна одноэтапная операция: рану очищают, после чего сразу накладывают швы, оставив в ране дренажи. Спустя несколько дней дренажи удаляют и рана окончательно заживает.
При карбункулах обязательно назначаются антибиотики. Кроме того, врач может направить вас в кабинет физиотерапии, где проводят противовоспалительные, антисептические, ранозаживляющие и общеукрепляющие манипуляции.
Осложнения фурункулов и карбункулов
После крупного фурункула и, особенно, карбункула на коже остается рубец. Он полностью не исчезнет, но со временем побледнеет и станет менее заметными. Чтобы улучшить косметический результат врач может назначить вам:
Кроме того, можно пользоваться косметикой, чтобы скрыть рубец. Существуют специальные средства для камуфляжного макияжа, которые продаются в аптеках без рецепта.
Инфекционные осложнения фурункулов и карбункулов
Иногда бактерии из фурункула или карбункула могут попадать на другие части тела, вызывая вторичное воспаление. Чаще всего таким осложнением становится флегмона — разлитое гнойное воспаление глубоких слоев кожи. Реже возникают следующие осложнения:
Для лечения этих осложнений используют антибиотикотерапию, нередко требуется хирургическое вмешательство. При септицемии, менингите и абсцессе головного мозга может потребоваться лечение в отделении реанимации и интенсивной терапии.
Тромбоз кавернозного синуса
Тромбоз кавернозного синуса — это очень редкое, но потенциально опасное для жизни осложнение фурункулов и карбункулов, расположенных в области лица, уха, в носу. В связи с особенностями кровоснабжения, из этих зон инфекция очень легко попадает в кавернозный синус — это образование из твердой мозговой оболочки, которое соединено с кровеносными сосудами. Из кавернозного синуса инфекция быстро распространяется в ткани глазницы. Для тромбоза кавернозного синуса характерны следующие симптомы:
Без неотложного лечения тромбоз кавернозного синуса может иметь летальный исход, однако такие случаи редки.
Профилактика фурункулов и карбункулов
Снизить риск гнойных заболеваний кожи можно, следуя простым рекомендациям:
Если у вас появился фурункул или карбункул, необходимо предотвратить заражение других частей тела и других людей. Это можно сделать следующим образом:
Когда обращаться к врачу при фурункуле и карбункуле
В большинстве случаев фурункулы проходят самостоятельно несколько дней или недель. Однако следует обратиться к врачу при появлении:
Кроме того, обязательно обратитесь к врачу, если вы больных сахарным диабетом, СПИДом, недавно проходили химиотерапию, если фурункул располагается на лице или не проходит в течение 2 недель. Карбункул при любом расположении должен быть поводом для обращения к врачу.
С помощью сервиса НаПоправку вы можете найти хорошего хирурга для лечения гнойных заболеваний кожи.
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.