Болит мечевидный отросток грудины при надавливании что это может быть
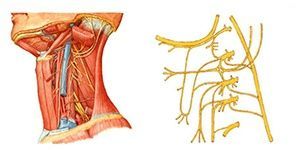
Межрёберная невралгия
Понятие «межрёберная невралгия» является собирательным. Его используют для обозначения состояния, которое выражается болевыми ощущениями в области грудной клетки. Это патология возникает из-за изменений, происходящих в межрёберных нервах.
Диагностика и лечение грудной межрёберной невралгии — одно из направлений деятельности Клиники боли ЦЭЛТ. Если вы страдаете от этого заболевания, обращайтесь к нам, и наши медики разработают индивидуальный план лечения, которое обязательно принесёт желаемое облегчение.
Клинические проявления
При межрёберной невралгии боли могут сосредотачиваться в правой, так и в левой стороне грудной клетки. Боли могут иметь опоясывающий характер и становиться сильнее при глубоком вдохе, кашле или повороте туловища. Часты случаи, при которых болевая симптоматика приводит к перенапряжению плеча, лопатки или грудных мышц. Это является причиной нарастания болевых ощущений при попытках наклониться вперёд или сделать движение рукой.
Болевым симптомам при межрёберной невралгии также нередко сопутствуют:
Боли могут ощущаться в районе мечевидного отростка и быть похожими на боли при гастрите — такие клинические проявления характерны для патологий нервов, выходящих из 5-го, 6-го и 7-го позвонков. В случае, если они охватывают нервы 10-го, 11-го, 12-го позвонков, болевая симптоматика напоминает ту, которая наблюдается при аппендиците.
Случаи, при которых поражены верхние отделы грудины, характеризуются ощущение инородного тела за грудиной и в глотке, что может стать причиной нарушения глотания.
Причины межрёберной невралгии
Основные причины возникновения межрёберной невралгии заключаются в следующем:
Диагностика межрёберной невралгии
Диагностика межрёберной невралгии достаточно непроста, поскольку её нужно дифференцировать от целого ряда заболеваний, имеющих схожую симптоматику. В процессе диагностики могут участвовать кардиолог или пульмонолог. Специалисты Клиники боли ЦЭЛТ проводят осмотр и собирает анамнез, а также выясняют наличие или отсутствие заболевания следующими способами:
В случае, если диагностические исследования не выявили заболеваний лёгких, ЖКТ и ССС, пациента направляют к неврологу, который разрабатывает план лечения.
Наши врачи
Лечение межрёберной невралгии
Лечение межрёберной невралгии в Клинике боли ЦЭЛТ осуществляется патогенетическим и симптоматическим методами:
Первое улучшение у пациентов нашей Клиники боли наступает через несколько минут после начала проведения процедур.
Возможно применение медикаментов, среди которых:
Если болевые ощущения очень сильные, наши специалисты проводят инъекции препаратов, которые быстро снимут их.
Обращайтесь в Клинику Боли ЦЭЛТ — вы можете рассчитывать на самые эффективные средства, современные методики лечения, а также богатый опыт наших специалистов!
Панкреатит
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Почему может болеть мечевидный отросток грудины?
В качестве случайной находки можно обнаружить, что мечевидный отросток грудины болит при надавливании. Боль в этой области тела требует внимательного изучения, ведь процессы, вызывающие подобный симптом, могут нести угрозу для здоровья. Для понимания сути возможных патологий необходимо получить представление о строении этой части грудины.
Что такое мечевидный отросток?
В центральной части грудной клетки имеется небольшой свободно выступающий вниз отросток, характерная форма которого дала ему название — мечевидный. У детей мечевидный отросток (МО) имеет хрящевую структуру и не соединен с грудиной, с возрастом его ткани затвердевают, а после 30 лет он постепенно прирастает к костям грудины. Форма этого костного образования у разных людей может отличаться. Под МО расположено солнечное сплетение, представляющее собой крупный узел нервных скоплений.
Возможные причины боли
Боль в зоне мечевидного отростка, возникающая при надавливании, может иметь ряд причин, это:
Травматическое воздействие на мечевидный отросток (например, сильный удар) может вызвать перелом или разрыв мышц, но даже простой ушиб часто сопровождается интенсивной болью, усиливающейся при дыхании, кашле или резких движениях. Чаще всего ушибы проходят без специального лечения, но травмирование этой области имеет свойство длительное время проявлять себя болью при надавливании на кость.
Травмы и повреждения могут способствовать развитию хондропатий, из которых выделяются синдромы Титце (СТ) и скользящего ребра.
Синдром Титце
СТ часто возникает и без видимых причин, проявляется он локальной болезненностью в месте сочленения одного или нескольких верхних ребер с грудиной. Боль при этом может отдавать в мечевидный отросток, надавливание на который также болезненно. СТ представляет собой асептическое воспаление хрящевой ткани и требует консервативного лечения.
Среди факторов, причисляемых к причинам синдрома Титце, — нарушение обмена веществ, гиповитаминоз, недостаток кальция в организме, болезни суставов и мышц, чрезмерные нагрузки, инфекции, возрастные изменения.
Проявление синдрома скользящего ребра
Синдром скользящего ребра (ССР) — патология, при которой боль локализуется на кончиках реберных костей или в зоне их соединения с грудиной. Во втором случае болевые ощущения могут усиливаться при надавливании на МО. Патология развивается на фоне рецидивирующего подвывиха реберного хряща, что приводит к повышенной подвижности ребра (скольжению), при этом кость воздействует на межреберный нерв, вызывая боль.
Проблемы в брюшной полости
Патологии органов брюшной полости могут вызывать боли в области МО, часто не имеющие четкой локализации. Надавливание на мечевидный отросток увеличивает интенсивность боли. К таким болезням относятся:
Отличить болезни органов желудочно-кишечного тракта от костно-мышечных патологий позволяет наличие дополнительных признаков: изжоги, отрыжки, тошноты и рвоты, диареи (запор). Диагностировать заболевание помогают УЗИ и исследования крови.
Метеоризм
Не стоит исключать и такую проблему, как метеоризм. Даже у здорового человека употребление продуктов, вызывающих повышенное газообразование, создает избыточное давление в кишечнике, а поскольку верхний участок толстой кишки примыкает к области МО, боль и дискомфортные ощущения могут возникать в этой части грудины.
Патологии сердца
Распространение болевого синдрома в район мечевидного отростка нередко сопутствует патологиям сердца. Стенокардия чаще всего проявляется болью в левой и центральной частях грудной клетки, но надавливание на МО усиливает боль (как и резкие движения, физическое или нервное напряжение). Дифференцировать стенокардию помогает прием таблетки нитроглицерина, если боль после этого исчезнет или существенно снизится, следует сосредоточиться на точном диагностировании кардиологической проблемы.
Необходимо помнить, что при инфаркте, непроходимости или разрыве коронарной артерии нитроглицерин не снимает боль, в таких случаях требуется срочная медицинская помощь.
Воспалительные процессы дыхательной системы
Болезненность в области МО может быть вызвана патологиями дыхательных органов: воспалением легких, бронхитом, туберкулезом, опухолями. Отличить легочные патологии помогает присутствие дополнительных симптомов (кашель, слабость, потливость, повышенная температура).
Грыжа мечевидного отростка
Существует нарушение, при котором источником болевого синдрома в центральной части грудины является сам мечевидный отросток, — грыжа МО. Чаще всего к этой патологии приводят дефекты развития, при которых происходит расщепление МО, его изгиб, образование в нем отверстий различной величины. Через отверстия могут выпячиваться жировые ткани брюшины, вызывая болевые ощущения. Иногда эти выпячивания видны или прощупываются через кожу. Подобные патологические изменения в клинической практике встречаются нечасто.
Грудной остеохондроз
Еще одно нарушение, вызывающее боли в районе МО, — остеохондроз грудного отдела позвоночника и ассоциированные с ним патологии, прежде всего протрузии и грыжи межпозвоночных дисков. Постепенная утрата диском эластичных свойств приводит к выпячиванию его тканей в область расположения нервных волокон, сдавливание которых характеризуется болевым синдромом. От расположения, размера и направления грыжевого выпячивания зависит интенсивность и локализация боли.
Другие причины
Среди других причин болевых ощущений в центральной части груди можно назвать ксифодинию (гиперчувствительность мечевидного отростка), патологии региональных сосудов, фибромиалгию, доброкачественные опухоли (липомы, хондромы), онкологические заболевания, аномалии развития (например, аплазия мечевидного отростка).
Лечение

Лечение диагностированного заболевания назначается и контролируется специалистом. При костно-мышечных патологиях стандартный курс терапии включает прием нестероидных противовоспалительных средств (НПВС), кортикостероидов, миорелаксантов, хондропротекторов. Боли высокой интенсивности могут быть сняты с помощью анестезирующих блокад. После окончания первой фазы лечения рекомендованы физиотерапевтические процедуры.
Группу заболеваний желудочно-кишечного тракта лечит врач-гастроэнтеролог. Курс терапии обязательно должен сопровождаться диетой, которая при некоторых хронических процессах назначается пожизненно.
Лечение сердечно-сосудистых болезней подразумевает нормализацию артериального давления и прием ряда различных медикаментов, назначение которых зависит от состояния человека и вида кардиологической патологии, многие препараты принимаются пожизненно.
Оперативное вмешательство показано при наличии угрозы для жизни или при длительных интенсивных болях. Например, хирургическое лечение синдрома скользящего ребра означает удаление патологического участка реберной кости. Критический размер грыжи межпозвоночного диска также служит поводом для операции.
Профилактика

Специфическая профилактика заключается в соблюдении предписаний лечащего врача. Это диета, прием поддерживающих препаратов, исключение интенсивных нагрузок, физиотерапия. Врожденные аномалии требуют периодического контроля с прохождением обследований.
Синдром Титце
Климович А.Е., Кардис В.И.
Синдром Титце (реберно-хрящевой синдром, реберный хондрит) – заболевание из группы хондропатий, сопровождающееся асептическим воспалением одного или нескольких верхних реберных хрящей в области их сочленения с грудиной.
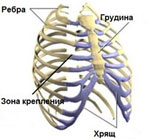
Симптомы Синдрома Титце:
Морфологические изменения локализуются в хряще II, III или IV ребра, который бывает гипертрофирован или необычно искривлен. Гистохимически патологических изменений в нем не отмечается, но иногда наблюдается небольшой отек или неспецифическое хроническое воспаление в окружающих хрящ тканях. Болезнь обычно развивается в возрасте 20-40 лет, хотя зафиксировано и более раннее начало – в возрасте 12-14 лет. По данным большинства авторов мужчины и женщины страдают одинаково часто, однако некоторые исследователи отмечают, что во взрослом возрасте синдром Титце чаще выявляется у женщин.
Характерно появление острой или постепенно нарастающей боли в верхней части грудной клетки, обычно с одной стороны. Иногда этому предшествует небольшая травма. Боль может быть весьма интенсивной, иррадиировать в плечо или руку, усиливаться при движении.
При осмотре в области пораженного реберного хряща определяется выраженная болезненность и четкая плотная веретенообразная припухлость размером 3-4 см, что подтверждает диагноз. Ни при одном другом заболевании (ревматоидный артрит, спондилоартриты, фиброзит и др.), при котором могут поражаться костно-хондральные сочленения, не обнаруживается подобной плотной припухлости реберного хряща.
Диагностика Синдрома Титце:
Рентгенологическая картина не очень характерна и при однократном исследовании может быть даже нормальной. Однако при динамическом наблюдении удается установить нарушение обызвествления пораженного хряща (преждевременное обызвествление), появление известковых и костных глыбок по краям хряща, утолщение его. Через несколько недель картина меняется, что вносит уверенность в правильность диагностики и позволяет исключить нормальный анатомический вариант обызвествления реберного хряща. На переднем конце костного ребра возникают незначительные периостальные наслоения, и ребро умеренно утолщается. Межреберное пространство в связи с этим суживается. В дальнейшем костные и хрящевые отрезки ребра сливаются воедино, развивается деформирующий остеоартроз в реберно-грудинном суставе, иногда со значительными костными разрастаниями.
В сомнительных случаях показана компьютерная томография, которая позволяет выявлять изменения, характерные для синдрома Титце на более ранних стадиях. Также в ходе дифференциальной диагностики со злокачественными новообразованиями может выполняться сканирование Tc и Ga и пункционная биопсия, при которой определяются дегенеративные изменения хряща и отсутствие элементов опухоли.
Процесс длится от нескольких недель до нескольких лет и чаще заканчивается спонтанной ремиссией. При дифференциальной диагностике синдрома Титце необходимо исключать не только ревматические заболевания (фиброзит, спондилоартрита, ревматоидный артрита), травму, но также межреберную невралгию (в пользу синдрома Титце свидетельствует менее выраженный болевой синдром, наличие плотной припухлости в области реберных хрящей и отсутствие зоны онемения по ходу межреберного промежутка) и патологию сердечнососудистой системы, в частности ишемическую болезнь сердца, а также заболевания других внутренних органов.
Гораздо чаще боли в грудной клетке и пальпаторно определяемая болезненность отдельных ребер, соответствующая локализации спонтанной боли, при отсутствии признаков гипертрофии реберного хряща, являются проявлением другого доброкачественного заболевания – костохондрита. Боль в области мечевидного отростка грудины, усиливающаяся при надавливании на него, может быть признаком изолированной ксифоидалгии.
Лечение Синдрома Титце:
При лечении местно используют мази и гели, содержащие нестероидные противовоспалительные препараты. Применяются также компрессы с димексидом. При выраженном болевом синдроме прописывают НПВП и обезболивающие препараты для приема внутрь.
При стойких болях в сочетании с признаками воспаления, которые не удается купировать приемом анальгетиков и нестероидных противовоспалительных препаратов, хороший эффект обеспечивают местные новокаиновые блокады межреберных нервов или парахондральные инъекции гидрокортизона. Кроме того, применяется физиотерапевтическое лечение, рефлексотерапия и мануальное воздействие.
Крайне редко, при упорном течении заболевания и неэффективности консервативной терапии требуется оперативное лечение, которое заключается в поднадкостничной резекции ребра. Хирургическое вмешательство проводится под общим или под местным обезболиванием только в условиях стационара.