Болит кишечник вверху живота что делать
Заболевания желудочно-кишечного тракта
Симптомы расстройства желудочно-кишечного тракта (ЖКТ) знакомы многим: тяжесть после еды, дискомфорт в животе, диарея, тошнота и проблемы со стулом.
Болезни ЖКТ могут привести к крайне неприятным последствиям, таким, как общее обезвоживание организма, влияющее на работу головного мозга, интоксикация всего организма или злокачественные новообразования пищеварительной системы. И, конечно, любое хроническое заболевание без должного лечения грозит болезнями других органов, ведь человеческий организм – сложная природная система, в которой все элементы связаны между собой.
Причины заболеваний желудочно-кишечного тракта
Причины заболеваний ЖКТ разнообразны. Все болезни органов пищеварения можно условно разделить на две группы: инфекционные и неинфекционные.
Возможны следующие причины инфекционных заболеваний ЖКТ 2 :
В отличие от инфекционных болезней ЖКТ, которые, как правило, начинаются остро и имеют выраженные признаки, неинфекционная группа характеризуется сглаженными симптомами (за исключением острой хирургической патологии).
Болезни могут быть хроническими, протекать с обострениями и ремиссиями. К развитию неинфекционных заболеваний ЖКТ могут привести: 2
Симптомы заболеваний желудочно-кишечного тракта
Признаки заболеваний ЖКТ зависят от вида заболевания и причины его возникновения. Одним из основных симптомов, который ярче всего сигнализирует о наличии болезней ЖКТ, является болевой синдром.
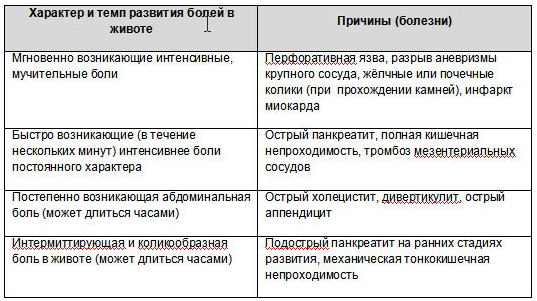
Место локализации боли может свидетельствовать о следующих проблемах 2 :
Большинство болезней ЖКТ не ограничивается только болью в животе. Человека также могут беспокоить 2 :
Диагностика заболеваний желудочно-кишечного тракта
Точная диагностика – основа будущего эффективного лечения болезней ЖКТ. Не зная точную причину неприятных симптомов, нельзя подобрать правильную программу лечения. Вовремя проведенная диагностика может предотвратить развитие серьезных заболеваний и осложнений.
Диагностика болезней ЖКТ может включать 2 :
Лечение заболеваний желудочно-кишечного тракта
Тактика лечения заболеваний ЖКТ определяется индивидуально и зависит от общего состояния человека, характера болезни и стадии развития. Чаще всего заболевания желудочно-кишечного тракта лечат консервативным способом, то есть без хирургического вмешательства.
В зависимости от природы заболевания – инфекционное или неинфекционное поражение – могут применяться следующие группы препаратов 2 :
Важным элементом лечения заболеваний ЖКТ является диета. При нарушениях в работе органов пищеварения очень важно придерживаться принципов здорового образа жизни (ЗОЖ).
Питание должно быть дробным, до 5-6 раз в день с небольшими перерывами. Необходимо полностью отказаться от ресторанов быстрого питания, жирной, жареной и острой пищи, газированных напитков – словом, всего, что может раздражать слизистые пищеварительных органов. Пища должны быть максимально щадящей. Основу рациона при болезнях ЖКТ должны составлять следующие блюда: 2
Следует свести к минимуму продукты, содержащие грубую клетчатку и провоцирующие излишнее газообразование: бобовые, капусту, редис, кукурузу. Исключены также консервы, соусы, специи и приправы.
Профилактика заболеваний желудочно-кишечного тракта
Предотвратить развитие заболеваний ЖКТ не так уж и сложно. Достаточно придерживаться простых принципов здорового образа жизни. Вот несколько правил, на которые стоит ориентироваться в профилактике заболеваний ЖКТ: 2
Препарат Креон® при заболеваниях желудочно-кишечного тракта
Таблетированные препараты представляют собой цельную форму, ее нельзя делить, поскольку это может нарушить защитную оболочку, и действующее вещество попросту погибнет в желудке.
Подробнее о препарате Креон ® 25 000 можно узнать здесь.
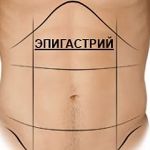
Боль в верхней части живота ( Боль в эпигастрии )
Боль в верхней части живота (эпигастрии) развивается при многих заболеваниях ЖКТ: кишечных инфекциях, гастритах и язвенной болезни, патологиях органов панкреатобилиарной зоны. Выделяют внеабдоминальные причины, к которым относят нижнедолевую пневмонию, межреберную невралгию, поражения брюшной аорты и ее ветвей. С диагностической целью проводится комплекс инструментальных исследований (УЗИ, рентгенография и КТ, эндоскопия) в сочетании с анализами и функциональными методами. Чтобы купировать боль, применяют анальгетики, спазмолитики и антисекреторные препараты. Дальнейшую схему лечения подбирают с учетом основной патологии.
Причины боли в эпигастрии
Функциональная диспепсия
Боль в эпигастрии провоцируется погрешностями в рационе, злоупотреблением фастфудом и едой всухомятку. Неприятные симптомы обычно беспокоят при стрессах, во время путешествий и смены часовых поясов. Боли ноющие или тянущие, имеют умеренную интенсивность. Реже пациенты сообщают об острых колющих ощущениях в верхней части живота. Подобные проявления наблюдаются периодически под действием предрасполагающих факторов.
Одновременно с болевым синдромом нарастают чувство тяжести и переполнения в эпигастрии, тошнота, изжога. Характерна отрыжка воздухом, которая развивается вследствие аэрофагии. При функциональных расстройствах желудка симптомы со стороны ЖКТ сопровождаются нарушениями вегетативной нервной системы. Характерна бледность и похолодание конечностей, повышенная потливость, учащение пульса.
Гастрит
Для гастрита с повышенной кислотностью характерны резкие боли в верхней части живота, которые усиливаются спустя 20-30 минут после приема пищи, длятся несколько часов. При гастрите с пониженной кислотностью наблюдается постоянная тупая или ноющая боль, не связанная с приемом пищи. По окончании еды больные жалуются на тяжесть в эпигастрии, тошноту, отрыжку.
При острой форме гастрита либо обострении хронического процесса боли появляются резко на фоне погрешностей в диете, приема алкоголя. Болевой синдром бывает очень сильным, напоминающим «острый живот». Для хронического гастрита характерны периодические умеренные боли, сопровождающиеся изменениями стула, отрыжкой, изжогой. Из-за нарушения всасывания железа возникает бледность кожных покровов, слабость, головокружение.
Язвенная болезнь
Язва желудка проявляется сильной болью в подложечной части, которая появляется сразу после употребления пищи, сопровождается тошнотой, изжогой. Для облечения неприятных ощущений пациенты вызывают рвоту. При осложнении язвенной болезни — перфорации язвы — внезапно чувствуется «кинжальная боль» в верхней части живота. Человек лежит неподвижно, подтянув ноги к животу, поскольку при движениях болевой синдром усиливается.
Пилоростеноз
В компенсированной стадии возникают тупые и распирающие боли в эпигастрии после обильного приема пищи, сочетающиеся с чувством тяжести в желудке, отрыжкой. При декомпенсации пилоростеноза отмечаются постоянные сильные боли в верхней части живота, усугубляющиеся по завершении питания. Открывается рвота продуктами, съеденными накануне, после чего самочувствие ненадолго улучшается.
Панкреатит
При остром течении панкреатита боль локализована в эпигастральной части и левом подреберье, носит опоясывающий характер. Неприятные ощущения усиливаются при лежании на спине. Появление болевого приступа типично для обильных застолий с алкоголем. Боль сочетается с многократной рвотой, не приносящей больному облегчения. Возможно повышение температуры тела, незначительная желтушность склер.
Для хронического панкреатита характерен дискомфорт в верхней части живота, изредка иррадиация болей в область сердца. При соблюдении диеты болезненность беспокоит редко, она умеренно выражена и непродолжительна. Панкреатит протекает с внешнесекреторной недостаточностью поджелудочной железы, поэтому болевой синдром сопровождается стеатореей, лиентереей, метеоризмом.
Холецистит
При воспалении желчного пузыря боли локализованы в верхней части живота и правом подреберье. Характерна связь симптоматики с употреблением жирной пищи. При хроническом холецистите боли в эпигастрии имеют ноющий характер, им сопутствуют тяжесть в животе и изменения стула. Для острого холецистита характерна резкая приступообразная боль в верхней части брюшной полости. Клиническая картина дополняется рвотой с желчью, желтушностью кожи и слизистых.
Грыжи
Диафрагмальная грыжа проявляется сильными болями в загрудинной области и эпигастрии, вызванными сдавлением желудка в грыжевом мешке. Симптом провоцируется физической нагрузкой, продолжительным кашлем, рвотой. Усиление болей происходит при наклонах туловища вперед, натуживании. Помимо болевого синдрома беспокоит постоянная изжога, которая усугубляется после еды и в положении лежа. При больших диафрагмальных грыжах наблюдается одышка.
Более редкая причина болей в эпигастрии — грыжа верхней части белой линии живота. Характерны постоянные ноющие ощущения вверху брюшной полости, не имеющие четкой локализации. Симптоматика усугубляется при физических нагрузках, натуживании. Типичный симптом этой патологии — появление резких болей при попытке поднять ноги лежа на спине. Изредка посередине эпигастральной области можно прощупать выпячивание мягкоэластической консистенции.
Кишечная инфекция
Боли в эпигастрии характерны для пищевых отравлений, которые протекают с синдромом гастрита или гастроэнтерита. Зачастую они вызваны ротавирусами, энтеровирусами, стафилококками. Симптоматика проявляется в промежутке от нескольких часов до 1-2 дней после поедания пищи сомнительного качества. Внезапно возникают сильные рези в полости живота с тошнотой и многократной рвотой. Затем присоединяется водянистая диарея.
Новообразования
При доброкачественных образованиях (полипах) развиваются периодические тупые боли в верхней части живота, не связанные с едой или действием других внешних факторов. Для рака желудка характерна постоянная нарастающая боль в эпигастрии, которая не снимается обычными анальгетиками и спазмолитиками. Кроме болевого синдрома отмечается ухудшение аппетита и изменение вкусовых пристрастий, как следствие, больные стремительно худеют.
Поражение органов дыхания
Болезненность в верхней части живота бывает при нижнедолевой крупозной пневмонии, сухом и экссудативном плеврите. Иррадиация болевых ощущений определяется близостью расположения органов грудной и брюшной полости, их общей иннервацией. Боли тупого или ноющего характера, усиливаются при глубоких вдохах, кашле, поворотах туловища. Симптом сочетается с высокой лихорадкой, одышкой, отставанием половины грудной клетки при дыхании.
Инфаркт миокарда
Сильные эпигастральные боли встречаются при абдоминальной форме инфаркта миокарда. Болевой синдром развивается внезапно, часто ему предшествует эмоциональное потрясение. Болям сопутствует резкая слабость. Кожа становится бледной и покрывается холодным потом. Болевые ощущения бывают настолько сильными, что пациент находится в предобморочном состоянии.
Межреберная невралгия
При поражении на уровне нижних ребер возможна иррадиация болей в эпигастральную зону. Ощущения резкие и стреляющие, локализованы с одной стороны. Они возникают при неудобном положении тела, после наклонов или поворотов туловища, при длительном пребывании в одной позе. Боль усиливается при ощупывании межреберных промежутков, попытке наклониться в противоположную сторону.
Осложнения фармакотерапии
Типичная ятрогенная причина боли в верхней части живота — НПВП-гастропатия. Для заболевания характерен периодический дискомфорт в эпигастрии, который усиливается ночью и на голодный желудок. Наблюдается снижение аппетита, тошнота, метеоризм. Около 40-50% гастропатий протекает бессимптомно и манифестирует резкой болью в проекции желудка при развитии осложнений — прободной язвы, желудочно-кишечного кровотечения.
Редкие причины
Диагностика
При физикальном исследовании врач определяет зоны гиперестезии, проводит поверхностную и глубокую пальпацию эпигастральной зоны. Многообразие причин болей в верхней части живота требует от гастроэнтеролога применения целого комплекса лабораторно-инструментальных методов. Наиболее информативными для диагностики являются следующие исследования:
При резких болях, напоминающих симптоматику «острого живота», больного обязательно осматривает хирург. При подозрении на внеабдоминальные процессы назначаются консультации профильных специалистов: кардиолога, пульмонолога, невролога. Пациенты с предположительно психогенными причинами болевого синдрома в эпигастрии должны быть осмотрены психиатром.
Лечение
Помощь до постановки диагноза
При внезапном появлении болей в эпигастрии не следует принимать обезболивающие до визита к врачу, чтобы не смазать клиническую картину. Если диагностировано хроническое заболевание ЖКТ, для уменьшения болей необходимо придерживаться рекомендаций по диетическому питанию, избегать провоцирующих факторов. При пищевом отравлении нужно промыть желудок, использовать сорбенты.
Консервативная терапия
Лечение начинают с немедикаментозных мероприятий: диетотерапии, нормализации режима дня и отказа от вредных привычек, ликвидации факторов риска основного заболевания. Лекарственные препараты подбираются только после полноценной диагностики и выявления первопричины болевого синдрома. Основные группы медикаментов, которые назначаются при болях в верхних отделах живота:
Хирургическое лечение
Осложненные формы язвенной болезни, объемные новообразования требуют оперативного лечения — резекции желудка с наложением анастомоза, гастрэктомии. При язвенном дефекте удаление части органа сочетают с селективной проксимальной ваготомией, что резко снижает частоту рецидивов. При остром калькулезном холецистите назначается холецистэктомия. При грыжах проводится герниопластика собственными тканями или аллотрансплантатом.
Боли в кишечнике. Абдоминальный болевой синдром
Тип и характер боли не всегда зависят от интенсивности факторов, ее вызывающих. Органы брюшной полости обычно не чувствительны ко многим патологическим стимулам, которые при воздействии на кожу вызывают сильную боль. Разрыв, разрез или раздавливание внутренних органов не сопровождается заметными ощущениями. В то же время растяжение и напряжение стенки полого органа раздражают болевые рецепторы. Так, натяжение брюшины (опухоли), растяжение полого органа (например, желчная колика) или чрезмерное сокращение мышц вызывают боли и спазмы в животе (абдоминальные боли). Болевые рецепторы полых органов брюшной полости (пищевод, желудок, кишечник, желчный пузырь, желчные и панкреатические протоки) локализуются в мышечной оболочке их стенок. Аналогичные рецепторы имеются в капсуле паренхиматозных органов, таких как печень, почки, селезенка, а их растяжение также сопровождается болью. Брыжейка и париетальная брюшина реагируют на болевые стимулы, в то время как висцеральная брюшина и большой сальник лишены болевой чувствительности.
Абдоминальный синдром является ведущим в клинике большинства заболеваний органов брюшной полости. Наличие болей в животе требует углубленного обследования больного для уточнения механизмов её развития и выбора тактики лечения.
Таблица1.
Хронические боли (спазмы) в животе периодически то исчезают, то появляются вновь. Такие боли в животе обычно сопровождают хронические заболевания желудочно-кишечного тракта. Если отмечаются такие боли, нужно обратиться к врачу и быть готовыми ответить на такие вопросы: связаны ли боли с едой (т.е. возникают они всегда до или всегда после еды, или только после какой-то определенной еды); как часто возникают боли, насколько они сильные; связаны ли боли с физиологическими отправлениями, а у старших девочек с месячными; где обычно болит, есть ли какая-то конкретная локализация болей, боль куда-то распространяется; желательно описать характер боли (“тянет”, “жжет”, “колет”, “режет” и т.д.); какие мероприятия обычно помогают при болях (лекарства, клизма, массаж, покой, холод, тепло и т.д.).
Виды болей в животе
1. Спастические боли в животе (колики, спазмы):
Схваткообразные боли в области желудка представляют собой мучительные, сжимающего типа ощущения, которые проходят через несколько минут. С момента своего возникновения боли принимают нарастающий характер и затем постепенно уменьшаются. Спазматические явления не всегда возникают именно в желудке. Иногда источник располагается гораздо ниже. В качестве примера можно сослаться на синдром раздражённого кишечника.Эти расстройства пищеварительной системы непонятного происхождения могут вызывать боли, спазмы, жидкий стул и запоры. Для людей, страдающих СРК характерно появление боли сразу после еды, что сопровождается вздутием живота, усилением перистальтики, урчанием, болит кишечник с диареей или урежением стула. Боли после или при акте дефекации и прохождения газов и, как правило, не беспокоят по ночам. Болевой синдром при синдроме раздраженного кишечника не сопровождается потерей массы тела, лихорадкой, анемией.
Воспалительные заболевания кишечника ( целиакия, болезнь Крона, неспецифический язвенный колит (НЯК).могут также вызывать спазм и боли в животе обычно до или после опорожнения кишечника и сопровождаться поносом (диареей).
Частой причиной возникновения болей в животе является пища, которую мы употребляем. Раздражение пищевода (давящие боли) вызывает соленая, слишком горячая или холодная пища. Некоторые продукты (жирная, богатая холестерином пища) стимулируют образование или движение желчных камней, вызывая приступы желчных колик. Употребление недоброкачественных продуктов или пищи с неправильной кулинарной обработкой обычно заканчивается пищевым отравлением бактериального происхождения. Это заболевание проявляется схваткообразными болями в животе, рвотой и иногда жидким стулом. Недостаточное количество пищевых волокон в рационе или воды также можно отнести к числу ведущих причин как запоров, так и поносов. Те и другие расстройства также часто сопровождаются схваткообразными болями в животе.
Кроме того схваткообразные боли в животе появляются при непереносимости лактозы неспособности к перевариванию сахара, содержащегося в молочных продуктах, при заболевании аутоиммунном воспалительном заболевании тонкого кишечника – целиакии, когда организм не переносит глютен.
Дивертикулёз является заболеванием, которое связано с образованием небольших карманов, заполненных содержимым кишечника и бактериями. Они вызывают раздражение стенок тонкого кишечника и, как следствие, могут возникать не только спазматические явления и боли схваткообразного характера, но и кишечные кровотечения.
Еще одним расстройством, приводящим к появлению боли может являться вирусная инфекция.
2. Боли от растяжения полых органов и натяжения их связочного аппарата (отличаются ноющим или тянущим характером и часто не имеют четкой локализации).
3. Боли в животе, зависящие от нарушения местного кровообращения (ишемические или застойные нарушения кровообращения в сосудах брюшной полости)
— обусловлены спазмом, атеросклеротическим, врожденным или другого происхождения стенозированием ветвей брюшной аорты, тромбозом и эмболией сосудов кишечника, застоем в системе воротной и нижней полой вены, нарушением микроциркуляции и др.
— ангиоспастические боли в животе отличаются приступообразностью;
— для стенотических болей в животе характерно более медленное проявление, но и те и другие обычно возникают на высоте пищеварения («брюшная жаба»). В случае тромбоза или эмболии сосуда этот вид болей в животе приобретает жестокий, нарастающий характер.
4. Перитонеальные боли самые опасные и неприятные состояния объединённые в понятие “острый живот” (острый панкреатит, перитонит).
— возникают при структурных изменениях и повреждении органов (язвообразование, воспаление, некроз, опухолевый рост), при перфорации, пенетрации и переходе воспалительных изменений на брюшину.
— боль чаще всего интенсивная, разлитая, общее самочувствие плохое, нередко поднимается температура, открывается сильная рвота, мышцы передней брюшной стенки напряжены. Часто больной принимает покойное положение, избегая незначительных движений. В этой ситуации нельзя давать какието обезболивающие лекарства до осмотра врача, а необходимо срочно вызывать скорую помощь и госпитализироваться в хирургический стационар. Аппендицит на ранних стадиях обычно не сопровождается очень сильными болями. Наоборот, боль тупая, но довольно постоянная, справа внизу живота (хотя начинаться может слева вверху), обычно при этом небольшой подъем температуры, может быть однократная рвота. Самочувствие может ухудшаться со временем, и в итоге появятся признаки “острого живота”.
— Перитонеальные боли в животе возникают внезапно или постепенно и длятся более или менее продолжительное время, стихают постепенно. Этот вид болей в животе отличается более четкой локализацией; при пальпации можно обнаружить ограниченные болевые участки и точки. При кашле, движении, пальпации боли усиливаются.
5. Отраженные боли в животе (речь идет об отражении боли в живот при заболевании других органов и систем ). Отражённые боли в животе могут возникать при пневмонии, ишемии миокарда, эмболии легочной артерии, пневмотораксе, плеврите, заболеваниях пищевода, порфирии, укусах насекомых, отравление ядами ).
6. Психогенные боли.
Этот вид болей в животе не связан с заболеваниями кишечника или других внутренних органов невротические боли. Человек может жаловаться на боли, когда он чего то боится или не хочет или после каки хто психоэмоциональных стрессов, потрясений. При этом, вовсе не обязательно, что он симулирует, живот действительно может болеть, иногда даже боли очень сильные, напоминающие “острый живот”. Но при обследовании ничего не находят. В этом случае нужно проконсультироваться у психолога или невропатолога.
Особое значение в возникновении психогенной боли имеет депрессия, которая часто протекает скрыто и не осознается самими пациентами. Характер психогенных болей определяется особенностями личности, влиянием эмоциональных, когнитивных, социальных факторов, психологической стабильностью больного и его прошлым «болевым опытом». Основными признаками данных болей являются их длительность, монотонность, диффузный характер и сочетание с болями другой локализации (головная боль, боль в спине, во всем теле). Нередко психогенные боли сохраняются после купирования болей других типов, существенно трансформируя их характер.
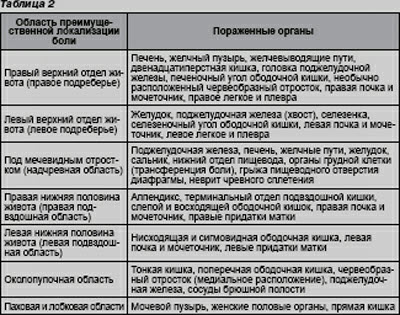
Места локализации болей в животе (табл. 2)
Место локализации боли в животе является одним из главных факторов диагностики заболевания. Боль, сосредоточенная в верхних отделах брюшной полости обычно вызвана нарушениями в пищеводе, кишечнике, желчевыводящих путях, печени, поджелудочной железе. Боль в животе, возникающая при желчекаменной болезни или воспалительных процессах в печени, локализуется в верхнем правом отделе живота и может иррадиировать под правую лопатку. Боль при язве и панкреатите, как правило, иррадиирует через всю спину. Боли, вызванные нарушениями в тонком отделе кишечника, обычно сосредоточены вокруг пупка, тогда как боли, обусловленные толстым кишечником, распознаются ниже пупка. Тазовые боли обычно ощущаются как сдавливание и дискомфорт в ректальной области.
В каких случаях болит кишечник и уже необходимо посетить врача-проктолога?
При положительном ответе хотя бы на один из нижеприведенных вопросов, Вам следует обратиться к доктору:
Диагностика при абдоминальных болях (болит кишечник)
— при подозрении на заболевание билиарного тракта, аневризму брюшной аорты, внематочную беременность или асцит методом выбора является УЗИ брюшной полости;
— КТ органов брюшной полости довольно часто позволяет поставить правильный диагноз (нефролитиаз, аневризма брюшной аорты, дивертикулит, аппендицит, мезентериальная ишемия, кишечная непроходимость);
— обзорная рентгенография брюшной полости применяется только для исключения перфорации полого органа и кишечной непроходимости;
— ЭКГ для исключения ишемии миокарда
— фиброэзофагогастродуаденоскопия для исключения заболеваний пищевода, желудка, двенадцатипёрстной кишки;
Место локализации боли в животе является одним из главных факторов диагностики заболевания. Боль, сосредоточенная в верхних отделах брюшной полости обычно вызвана нарушениями в пищеводе, кишечнике, желчевыводящих путях, печени, поджелудочной железе. Боль в животе, возникающая при желчекаменной болезни или воспалительных процессах в печени, локализуется в верхнем правом отделе живота и может иррадиировать под правую лопатку. Боль при язве и панкреатите, как правило, иррадиирует через всю спину. Боли, вызванные нарушениями в тонком отделе кишечника, обычно сосредоточены вокруг пупка, тогда как боли, обусловленные толстым кишечником, распознаются ниже пупка. Тазовые боли обычно ощущаются как сдавливание и дискомфорт в ректальной области.
В каких случаях при болях в животе необходимо посетить врача- проктолога?
При положительном ответе хотя бы на один из нижеприведенных вопросов, Вам следует обратиться к доктору:
Если у обследованного по стандартам пациента с болями в животе не удаётся установить диагноз (при болях в животе неясного генеза), рекомендуется проведение капсульной эндоскопии, так как в данном случае боли в животе могут быть обусловлены патологией тонкого кишечника (язвы, опухоли, целиакия, болезнь Крона, дивертикулёз идр.). Сложности в диагностике поражений тонкой кишки обусловлены, в первую очередь, трудной доступностью данного отдела пищеварительного тракта для стандартных методов инструментальной диагностики, локальностью возникающих патологических изменений, отсутствием специфической симптоматики. Капсульная эндоскопия решает данную проблему и в большинстве клинических случаев помогает установить диагноз у больных с болями в животе неясного генеза.
Дифференциальная диагностика абдоминальных болей (болей в животе).
Прободная язва желудка или двенадцатиперстной кишки— больной внезапно ощущает чрезвычайно резкую боль в эпигастральной области, которую сравнивают с болью от удара кинжалом. Вначале боль локализуется в верхних отделах живота и справа от средней линии, что характерно для прободения язвы двенадцатиперстной кишки. Вскоре боль распространяется по всей правой половине живота, захватывая правую подвздошную область, а затем — по всему животу. Характерная поза больного: лежит на боку или на спине с приведенными к животу нижними конечностями, согнутыми в коленях, охватив руками живот, или принимает коленно- локтевое положение. Выраженное напряжение мышц передней брюшной стенки, в более позднем периоде — развитие локального перитонита. Перкуторно определяется отсутствие печеночной тупости, что указывает на наличие свободного газа в брюшной полости.
Острый холецистит— характеризуется повторяющимися приступами острых болей в правом подреберье, которые со провождаются повышенной температурой тела, многократной рвотой, иног да — желтухой, что нехарактерно для прободной язвы желудка. Когда развивается картина перитонита, дифференциальная диагностика затруднена, распознать его причину в этот период помогает видеоэндоскопическая техника. Однако при объективном исследовании живота удается пальпировать напряженные мышцы лишь в правой подвздошной области, где иногда определяется увеличенный, напряженный и болезненный желчный пузырь. Отмечаются положительный симптом Ортнера, френикус- симптом, высокий лейкоцитоз, частый пульс.
Острый панкреатит— началу заболевания предшествует употребление жирной обильной пищи. Внезапно возникшие острые боли носят опоясывающий характер, сопровождаются неукротимой рвотой желудочным содержимым с желчью. Больной кричит от боли, не находит покойного положения в постели. Живот вздут, напряжение мышц как при прободной язве, перистальтика ослаблена. Наблюдаются положительные симптомы Воскресенского и Мэйо — Робсона. В биохимических анализах крови — высокий показатель амилазы, иногда — билирубина. При видеоэндолапароскопии обнаруживаются бляшки жирового некроза на брюшине и в большом сальнике, геморрагический выпот, поджелудочная железа с кровоизлияниями черного цвета.
Печеночная и почечная колики— острые боли носят схваткообразный характер, налицо клинические проявления желчнокаменной или мочекаменной болезни.
Острый аппендицит необходимо дифференцировать с прободной язвой. Так как при прободной язве желудочное содержимое спускается в правую подвздошную область, оно вызывает резкую боль в правой подвздошной области, эпигастрии, напряжение передней брюшной стенки и симптомы раздражения брюшины.
Тромбоэмболия мезентериальных сосудов— характеризуется внезапным приступом боли в животе без определенной локализации. Больной беспокоен, мечется в постели, быстро развиваются интоксикация и коллапс, появляется жидкий стул с примесью крови. Живот вздут без напряжения передней брюшной стенки, перистальтика отсутствует. Пульс частый. Выявляется порок сердца с мерцательной аритмией. Нередко в анамнезе есть указание на эмболию периферических сосудов ветвей аорты. Во время диагностической видеоэндолапароскопии обнаруживаются геморрагический выпот и некротические изменения петель кишечника.
Расслаивающая аневризма брюшной аорты— встречается у людей пожилого возраста с выраженным атеросклерозом. Начало расслоения проявляется внезапно возникшей болью в эпигастрии. Живот не вздут, однако мышцы передней брюшной стенки напряжены. Пальпаторно в брюшной полости определяется болезненное опухолевидное пульсирующее образование, над которым выслушивается грубый систолический шум. Пульс учащен, артериальное давление снижено. Пульсация подвздошных артерий ослаблена или отсутствует, конечности холодные. При вовлечении в процесс бифуркации аорты и устья почечных артерий выявляются признаки острой ишемии, наступает анурия, быстро нарастают явления сердечной недостаточности.
Нижнедолевая пневмония и плеврит— иногда могут давать клиническую картину абдоминального синдрома, однако при обследовании выявляются все признаки воспалительного заболевания легких.
К опасным симптомам, требующим решения вопроса о неотложном хирургическом вмешательстве при болях в животе относятся:
Клинические случаи болезни Крона с применением в обследовании методики капсульной эндоскопии
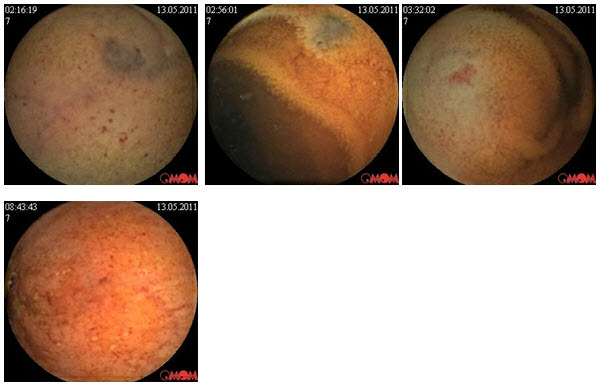
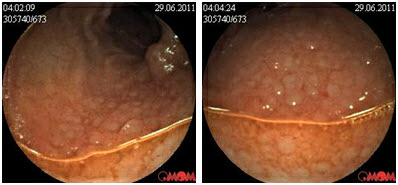
Пациентка А.61 г жен. Находилась на исследовании капсульной эндоскопии в мае 2011г. Поступила с жалобами на хронические боли в животе, метеоризм. Болеет в течении 10 лет пациентке неоднократно проводились колоноскопии, гастроскопии, МРТ с контрастированием и КТ. Пациентка наблюдалась и лечилась у врачей разных специальностей гастроентеролога, хирурга, терапевта, невропатолога, психиатра.
При исследовании капсульной эндоскопии у пациентки выявлено эрозии тонкого кишечника с местами отсутствием ворсинчатости. А также гиперэмированная слизистая подвздошной кишки.
Пациентке установлен диагноз Болезнь Крона тонкой кишки и назначен курс консервативной терапии месалазинами, диетотерапия. На протяжении месяца у пациентки уменьшлось интенсивность и выраженость болей по истечении 3х мес боли прекратились.
При проведении у нас колоноскопии с биопсией из терминального отдела тонкой кишки гистологически получили заключение болезнь Крона тонкой кишки. Пациентке назначен базисный курс консервативной терапи, месалазины, диетотерапия на протяжении двух месяцев у пациентки нормализовался стул и прекратились боли в животе. Сейчас она находится под наблюдением.