Боли как при цистите но не цистит что это у женщин
Уретрит, цистит, простатит: разница в симптомах и терапии заболеваний
Цистит, уретрит, простатит – заболевания мочеполовой системы. Их симптомы во многом схожи, но локализация воспаления отличается. Постановка правильного диагноза крайне важна для выбора максимально эффективной терапии. Интересно, что эти заболевания могут протекать одновременно или одно способно вызвать другое. Это также имеет значение при выборе схемы лечения. Поговорим о том, каковы основные отличия уретрита и цистита у обоих полов, когда следует обратиться к врачу.
Что такое цистит, уретрит, простатит, какая между ними разница?
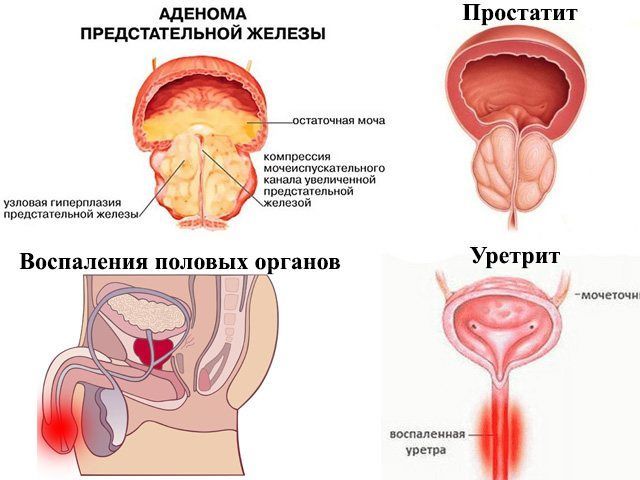
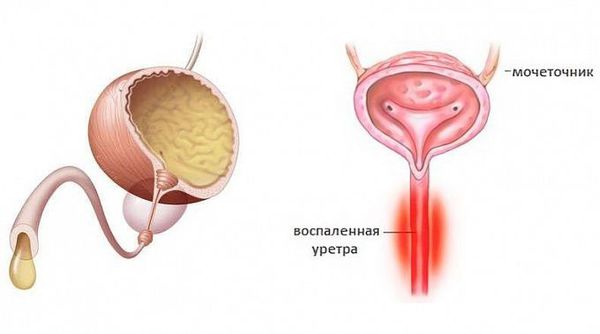
Уретрит – воспаление слизистой оболочки мочеиспускательного канала. Основные причины заболевания: травмы и инфекции (обычно ЗППП или недостаточная гигиена).
Простатит – воспаление предстательной железы у мужчин. Патология сопровождается увеличением размеров пострадавшего органа, который начинает перекрывать нормальный отток мочи. Причинами могут стать половые инфекции, развитие условно-патогенной микрофлоры. Также простатит манифестирует как осложнение после некоторых других тяжелых заболеваний.
Согласно статистике, цистит чаще всего возникает у женщин, а вот от уретрита в равной степени страдают оба пола. Это обусловлено особенностями физиологии. У мужчин уретра длинная и узкая, поэтому болезнетворные бактерии редко проникают в мочевой пузырь. Результатом становится местное воспаление канала. У женщин уретра короткая и широкая, что дает предпосылки для распространения инфекции на стенки мочевого пузыря.
При всех указанных заболеваниях крайне важно своевременно начать лечение! Кроме неприятных симптомов существует риск и другого осложнения – по мочеточникам инфекция может подняться к почкам.
Симптомы цистита, уретрита, простатита
Чтобы знать, как отличить уретрит, цистит и простатит друг от друга, стоит знать особенности симптоматики каждого заболевания.
Локализация боли – ощущение жжения, рези, тяжести при цистите ощущается внизу живота, в надлобковом пространстве. При уретрите неприятные симптомы появляются ближе к наружным половым органам и в основном во время мочеиспускания, что особенно заметно у мужчин. В случае воспаления предстательной железы боли менее выражены, могут отдавать в область прямой кишки, мошонки, поясницы.
Температура тела – при цистите интоксикация организма более выражена, поэтому показания термометра могут доходить до отметки в 39 градусов. Уретрит дает более смазанную картину вообще без температуры или с субфебрильными показателями до 37,5 градусов. А вот простатит может не вызывать повышения температуры вовсе.
Изменение цвета мочи – при цистите оттенок естественных выделений становится темнее, может приобретать розовый или коричневый оттенок, выраженный запах. Уретрит провоцирует изменение цвета мочи только в случае механического повреждения слизистой канала. При простатите урина бывает очень светлой, мутной.
Начало заболевания – цистит манифестирует ростом температуры. Воспаление уретры – резями во время мочеиспускания. Простатит – с тянущих или простреливающих болей.
Выделения – цистит и простатит дополнительно проявляются только частыми походами в туалет. При уретрите часто появляются гнойные выделения из мочеиспускательного канала.
Очень важно знать, как отличить цистит от простатита у мужчин, поскольку эти заболевания имеют схожие симптомы. Мужчины часто откладывают визит к врачу, запуская болезнь. Однако осложнения могут привести к бесплодию, развитию хронического воспаления, эректильной дисфункции и другим неприятным последствиям.
Лечение уретрита, цистита, простатита
Диагностируют все три этих заболевания по результатам УЗИ и лабораторного исследования мочи. Реже используется уретроскопия. Для лечения используют антибиотики и противомикробные средства, препараты для укрепления местного иммунитета, физиопроцедуры.
Если вы хотите получить консультацию врача о том, как отличить простатит от цистита, пройти обследование и избавиться от заболевания, запишитесь на прием в клинику Dr. AkNer в Москве! Это передовой центр урологии, гинекологии и репродуктологии, где используются наиболее современные диагностические технологии, схемы лечения. Записаться на прием к врачу легко прямо на сайте или по телефону!
Не только цистит: боль при мочеиспускании
Принято считать, что боль при мочеиспускании – достоверный признак цистита. Однако, «неприятность» может быть связана с воспалением только нижних мочевых путей, и своим возникновением обязана специфической флоре. Выявить таких возбудителей общим анализом мочи, часто, не представляется возможным. А лечение популярными антибиотиками, в большинстве случаев, не помогает.
Цистит или уретрит
«Мочевые» инфекции могут «базироваться» на любом уровне мочевыделительной системы.
Поражение только мочеиспускательного канала имеет название «уретрит» и может быть обусловлено:
Воспаление может быть обусловлено также ранением мочевого канала, влиянием токсических и физических факторов (облучение, ожоги и так далее). Хотя, надо признать, такие ситуации все же редки.
Основными признаками уретрита становятся:
При этом учащения мочеиспускания или чувства переполненного мочевого пузыря, характерных для цистита, при изолированном уретрите не возникает.
Воспаление мочевого пузыря чаще имеет «классическую» бактериальную природу и провоцируется представителями условно-патогенной микрофлоры.
Последние могут попасть в мочевые пути как «извне», так и «изнутри», мигрируя из кишечника по лимфатическим путям.
Таким «микробным путешествиям» способствуют:
Кстати, диагноз «хронический рецидивирующий цистит» правомочен уже в случае 2-х обострений в течении полугода, или 3-х – всего за год. В этом случае риск бактериальных осложнений «на почки» и соседние органы – значительно возрастает. И лечение, в большинстве случаев, приобретает междисциплинарный характер (при участии врачей разных специальностей).
Диагностика
1.Ставший уже «классическим», общий анализ мочи представляет первую линию диагностики. Скорость его выполнения и достаточно широкий спектр показателей служит обоснование для назначения лечения в самые короткие сроки.
Однако такое лечение – эмпирическое.
До получения результатов микробиологического исследования оценить качество, количество и чувствительность бактерий к антибиотикам – не представляется возможным. А это означает, что антибиотик назначается «вслепую», исходя из спектра действия препарата, и может оказаться не эффективен против микрофлоры в конкретном случае.
2. Повысить «эффективность» лечения можно выяснив природу возбудителя.
Для этого необходимо:
Материал из мазка, в отличие от посева, позволяет выделить внутриклеточные и «капризные» к выращиванию микроорганизмы (уреаплазмы, микоплазмы, хламидии, трихомонады и прочие), а также вирусы. А посев, в свою очередь, дает представление о чувствительности условно-патогенной флоры.
И тот, и другой анализ по отдельности не позволяют составить максимально полную картину. Тогда как вместе охватывают гораздо больший спектр возможных возбудителей.
3. Разумеется, не стоит забывать о системной реакции организма на воспаление, оценить которую можно в общем анализе крови с лейкоцитарной формулой. А смещение формулы в сторону нейтрофилов или лимфоцитов служит указанием на бактериальную или вирусную природу инфекции, соответственно.
Синдром хронической тазовой боли
Поделиться:
Синдром хронической тазовой боли встречается не так уж редко и может быть вызван различными причинами (урологическими, гинекологическими и неврологическими). В большинстве случаев это «диагноз исключения», который выставляется спустя 3–4 года после начала болей и множества проведенных обследований. Все это время пациент обычно получает малоэффективное лечение.
Проявления
Синдром хронической тазовой боли может встречаться как у мужчин, так и у женщин. Как частные случаи выделяют синдром болезненного мочевого пузыря (или интерстициальный цистит) у женщин и хронический простатит у мужчин.
Считается, что боль в области таза, которая беспокоит более 6 месяцев, — это хроническая тазовая боль. И при синдроме болезненного мочевого пузыря, и при хроническом простатите симптомы схожи. Большинство пациентов жалуются на боли в области таза и половых органов разной выраженности и характера (колющие, режущие, тянущие и другие), боли при мочеиспускании, при половом акте.
Читайте также:
Как избавиться от боли в спине?
Чаще всего пациенты с хронической тазовой болью жалуются и на другие боли (например, мигрени, боли в животе, спине, суставах). Практически всегда из-за боли нарушается привычный ритм жизни, развивается бессонница, тревога. Бывает трудно понять, в какой момент все-таки появились боли в области таза.
Причины
Причины заболевания малоизучены. Нередко началу заболевания способствует депрессия. При обследовании у мужчин практически всегда находят признаки простатита, а у женщин — признаки эндометриоза, спаечного процесса. И у тех и у других при детальном обследовании нередко находят изменения в мочевом пузыре. После неоднократных неэффективных курсов лечения различными препаратами у уролога или гинеколога таких пациентов направляют к неврологу, нередко со словами «это остеохондроз или грыжа диска!» или «при обследовании ничего не нашли, это психическое!».

При обследовании же у невролога практически у каждого пациента выявляются изменения позвоночника (возрастные или приобретенные). Но неврологи частенько не вникают в суть проблемы, особенно если есть урологические или гинекологические диагнозы. Если обнаруживаются явные проблемы со спиной, то выписывают стандартное лечение и на этом успокаиваются. Если на момент осмотра острой боли нет, то и вовсе отправляют обратно к гинекологу или урологу.
Так и ходят пациенты с синдромом тазовой боли по кругу, потому что ни один из курсов лечения не приносит облегчения.
Как лечиться?
И на этот вопрос на сегодня четкого ответа нет. Международных рекомендаций, однозначно указывающих, у какого специалиста лечиться и какое лечение использовать, не существует. На практике получается, что наилучшего эффекта в лечении можно добиться в случае согласованных действий врачей разных специальностей, а также самого пациента.
Если у пациента обнаруживаются проблемы с мочеполовой сферой, которые подтверждены дополнительными исследованиями, то необходимо наблюдаться у соответствующего врача и у невролога. Если никаких изменений при обследовании у уролога или гинеколога не выявлено, то необходимо идти к неврологу.
Чем поможет невролог?
Во-первых, исключит или подтвердит проблемы с костями таза, позвоночником, которые могут давать боли в тазу. И это необязательно остеохондроз или грыжа. Могут встречаться довольно редкие поражения нервов, которые приводят к боли. Нелишней будет и консультация мануального терапевта. При нарушении соотношения костей таза (например, при косом тазе) сеансы мануальной терапии могут значительно облегчить или полностью убрать боль.
Во-вторых, невролог может заподозрить депрессию, тревогу или другие психологические проблемы, которые утяжеляют болезнь. Доказано, что хроническая боль и депрессия возникают последовательно или одновременно. В этом случае невролог может порекомендовать особые группы препаратов (например, антидепрессанты или антиконвульсанты, которые доказали эффективность при хронической боли) или нелекарственные методы лечения.
Немаловажно и отношение пациента, хороший контакт с врачом. Синдром хронической тазовой боли — непростой диагноз не только для пациента, но и для доктора. Даже после установления правильного диагноза, возможно, потребуется подбор эффективного лечения, который может растянуться на несколько недель.
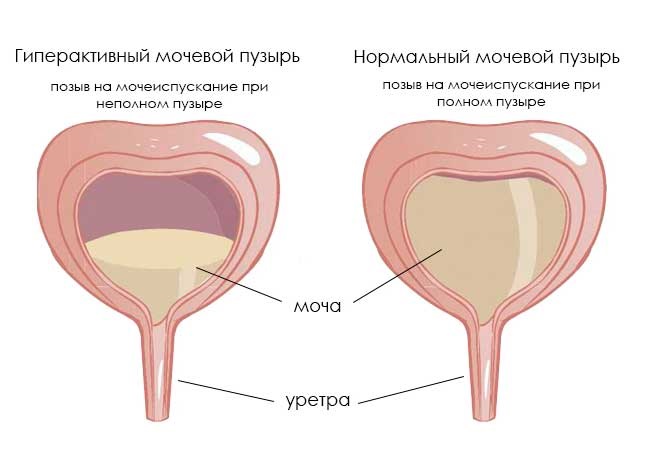
Гиперактивный мочевой пузырь: как справиться с деликатной проблемой
Гиперактивный мочевой пузырь (гиперрефлекторный, ГАМП или ГМП) – форма нейрогенного мочевого пузыря (НМП), при котором у человека появляются проблемы с произвольным сознательным контролем мочеиспускания. Эта форма НМП встречается чаще, чем гипорефлекторная. Основной симптом – частое мочеиспускание, которое может сопровождаться увеличением объема мочи. ГАМП – серьезная проблема, поскольку по распространенности сравним с гипертонией, хроническим бронхитом, астмой и заболеваниями сердца.
Из-за чего может развиться гиперактивный мочевой пузырь
Гиперактивный мочевой пузырь у женщин встречается чаще, чем у мужчин – 60% против 40%. Основной причиной выступают нарушения в работе нервной системы, вызванные:
Еще ГАМП развивается на фоне сахарного диабета, отравления организма алкоголем или химическими веществами. Также расстройство может быть врожденным из-за аномалий в строении мочевыделительного канала.
У мужчин ГАМП может вызывать аденома простаты, из-за которой сужается мочеиспускательный канал. У женщин синдром гиперактивного мочевого пузыря имеет факторы риска, которые увеличивают вероятность столкнуться с таким заболеваниям. В список таких факторов включают:
Еще с ГАМП можно столкнуться в период климакса, когда организму недостает гормонов эстрогенов. Чувствительность детрузора (его сокращение приводит к мочеиспусканию) может повышаться при заместительной гормонотерапии при раке молочной железы. Не меньшее значение в развитии ГАМП имеют стрессовые ситуации и вредные условия труда.
Признаки гиперактивного мочевого пузыря
Нейрогенный гиперактивный мочевой пузырь проявляется в частом мочеиспускании (поллакиурии), причем малыми порциями при незаполненном пузыре. На его фоне может наблюдаться полиурия – увеличенное количество мочи, свыше 1800-2000 мл при норме 1000-1500 мл. В ряде случаев за сутки может выделяться более 3 л мочи. Причем желание помочиться может вызывать звук льющейся воды.
Еще при ГМП возможно недержание мочи, иногда возникающее даже от любого напряжения брюшных мышц. Чаще всего это ургентное недержание, при котором резко появляется желание помочиться, после чего происходит непроизвольное выделение мочи. Другой характерный признак – ноктурия. Это необходимость просыпаться ночью для мочеиспускания более 1-2 раз. Ноктурия, поллакиурия и полиурия могут возникать как одновременно, так и изолировано.
Нередко ГМП сопровождается симптомами, которые указывают на расстройство вегетативной нервной системы. К таким признакам относятся повышение артериального давления и гипергидроз (усиленное потоотделение). Еще ГАМП влияет на социализацию. Человек постоянно боится не успеть в туалет, переживает из-за неприятного запаха. Из-за произвольного выделения мочи может развиваться экзема или мочевой дерматит.
Как лечат ГАМП
Лечение гиперактивного мочевого пузыря у мужчин и женщин производится по одним и тем же принципам. Но терапия не имеет единой схемы. Она носит, в основном, паллиативный характер, т. е. проводится для улучшения качества жизни пациента. Можно сказать одно – лечение гиперактивного мочевого пузыря всегда сложное и комплексное. К основным методам относятся:
В самых сложных случаях, когда не помогают режим и лекарства, прибегают к малоинвазивным операциям. Но решение об их проведении принимает врач. При ГАМП необходимо обратиться к урологу. В Государственном центре урологии вы можете получить квалифицированную медицинскую помощь в рамках ОМС. Для этого вам необходимо записаться на прием к урологу, воспользовавшись формой на сайте или нашим контактным номером.
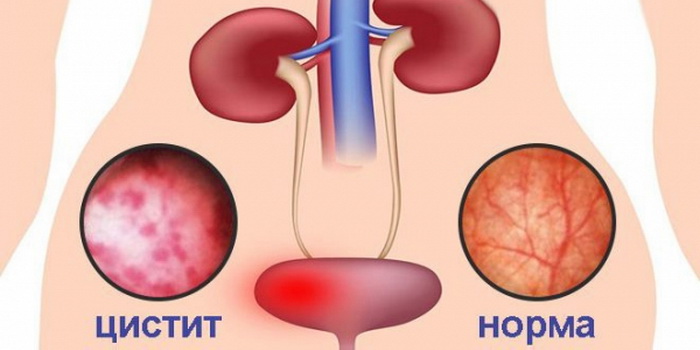
Цистит или пиелонефрит
По статистике пиелонефрит (воспаление почечной лоханки) является одним из самых частых осложнений цистита [1]. В отличие от неосложненных инфекций нижних мочевыводящих путей, он может потребовать госпитализации в стационар и кардинального пересмотра схемы лечения [1].
Диагноз «цистит» или «пиелонефрит» специалист может поставить на основании клинической картины уже во время приема [2]. Существует мнение, что в инфекционный процесс вовлекаются в разной мере все мочевыводящие пути, и четко провести границу можно только дополнительного обследования [3].
Поэтому пациентам с хроническими рецидивирующими уретритами и циститами важно лечить заболевания под контролем врача и знать проявления инфекций нижних и верхних мочевыводящих путей, чтобы успеть вовремя обратиться за помощью.
Как связаны цистит и пиелонефрит?
Чтобы ответить на этот вопрос, вспомним анатомию. Как устроена мочевыводящая система? Моча образуется в почках, а затем по системе малых и больших почечных чашечек собирается в лоханке (по-латински она называется «пиелос»). Вместе с мочеточниками лоханка относится к верхним мочевыводящим путям. Нижние мочевыводящие пути — это мочевой пузырь и уретра [4].
И если моча движется от почек к уретре, то инфекция, как правило, преодолевает этот путь в обратном направлении. Это называется инфицированием восходящим, или уриногенным путем. Конечно, это не единственный способ заразить лоханку вредоносными бактериями.
Существует также гематогенный путь: когда инфекционный агент заносится в почки через кровоток. При этом картина заболевания и его развитие отличаются, поскольку поражается не только лоханка, но и само вещество почки [5].
Причины и факторы риска инфекций мочевыводящих путей
Большинство причин циститов и пиелонефритов общие, но есть и некоторые особенности.
Инфекция
Встреча пациента с агрессивным возбудителем: как правило, это условно-патогенные обитатели микрофлоры кишечника и кожи, обладающие сродством к эпителию слизистой мочевыводящих путей (уропатогенные штаммы E.coli, Proteus vulg. и mirabilis, Klebsiella spp, Staphylococcus spp.), реже — возбудители болезней, передающихся половым путем. В последнее время исследователи отмечают, что устойчивые к лечению случаи инфекций мочевыводящих путей вызывают ассоциации микроорганизмов [2].
Анатомические особенности
Инфекциями мочевыводящих путей (циститы и уретриты) чаще болеют женщины. Это происходит потому, что их уретра шире и короче. Из-за индивидуальных особенностей или травм и спаек возможна гипермобильность нижнего участка уретры, что приводит к частым инфекциям после нарушений гигиены или даже полового акта [1].
Пиелонефриты развиваются на фоне простатита, хронического рецидивирующего цистита, аномалий развития почек и мочеточников, мочекаменной болезни, опухолей почек и др. Женщины болеют пиелонефритами в 2-4 раза чаще, чем мужчины. Прогрессированию мочевых инфекций также способствует беременность [5].
Нарушение пассажа мочи
К этой категории можно отнести слабости сфинктеров мочевого пузыря, пузырно-мочеточникового соединения, патологические рефлюксы (обратный заброс содержимого в мочевой пузырь, мочеточник, лоханку), турбулентный ток жидкости в уретре с наличием восходящих потоков, ведущих обратно в мочевой пузырь. Сюда же можно отнести такое состояние, как нейрогенный мочевой пузырь или гиперактивный мочевой пузырь, при котором нарушаются процессы сокращения и расслабления этого органа [3].
Факторы риска перехода цистита в пиелонефрит:
Симптомы цистита
Инфекции нижних мочевыводящих путей имеют яркую клинику, которую легко узнать. Несмотря на то, что выделяют острый и хронический цистит, их проявления в период обострения, как правило, похожи:
Важно отметить тот факт, что температура и симптомы интоксикации редки. Гипертермия бывает не выше 38 градусов, обычно до 37,5 и ниже. Во время осмотра врач обращает внимание на покраснение, припухлость, болезненность при пальпации области уретры и отсутствие патологических влагалищных выделений [1].
Существует категория осложненных циститов, которые могут проявляться высокой температурой, кровью в моче, нарушением оттока, недержанием мочи и другими симптомами [1].
Симптомы пиелонефрита
Пиелонефрит также может быть острым и хроническим. Так или иначе, в его клинике преобладают симптомы интоксикации:
Несмотря на то, что в клинике не доминируют болевые симптомы, состояние пациентов бывает объективно тяжелым. Они могут даже пребывать в спутанном состоянии сознания. Возможны шок и почечная недостаточность.
При стертой клинике беспокоит просто слабость, есть общее недомогание, и только дополнительные методы обследования позволяют выявить очаг инфекции [3,5].
Как отличить цистит от пиелонефрита
При проявлениях инфекций необходимо обратиться к специалисту. С подозрениями на цистит можно записаться к терапевту, урологу, нефрологу. Именно врач должен провести дифференциальную диагностику и отличить пиелонефрит от цистита.
На приеме
Во время опроса и осмотра пациента можно сделать первые выводы о том, что стало причиной обращения: цистит или пиелонефрит. В клинике цистита доминируют жалобы на нарушения мочеиспускания, а при воспалении почечной лоханки — слабость, общее недомогание и повышение температуры. Если инфекция имеет восходящее течение, то пациенты вспоминают, что болезнь начиналась с болей при мочеиспускании, но это необязательное условие [3].
В процессе осмотра при подозрении на пиелонефрит врач проверит симптомы болезненности в области проекции почек: справа и слева от позвоночника в области поясницы или чуть выше. При цистите более характерна боль над лобком [1,3,5,6].
Лабораторная диагностика
Назначают общий анализ мочи, крови, посев мочи, анализ по Нечипоренко, биохимию крови и мгновенные тесты на лейкоцитарную эстеразу и нитриты.
При цистите в моче могут присутствовать лейкоциты, бактерии, реже — белок (до 0,1 г/л) и эритроциты. В крови специфические изменения обнаруживаются не всегда, возможно незначительное повышение СОЭ и сдвиг лейкоформулы влево.
Пиелонефрит дает более угрожающую картину: изменение удельного веса мочи (повышение при остром и снижение при хроническом), лейкоциты, белок (от 3 более г/л), бактерии, эритроциты, клетки эпителия в моче. В крови высокая СОЭ, повышение числа лейкоцитов, сдвиг формулы влево, возможно появление токсической зернистости лейкоцитов.
При подозрении на пиелонефрит выполняется культуральное исследование мочи: осадок сеют на питательные среды, наблюдают рост колоний микроорганизмов и проводят их чувствительность к антибиотикам [1,3,5,6].
Инструментальная диагностика
На УЗИ можно понять, какие органы и структуры вовлечены в инфекционный процесс. При пиелонефрите происходит утолщение в области лоханки, увеличение пораженной почки в объеме, расширение чашечек и лоханки и другие изменения.
УЗИ при цистите выполняется скорее для исключения других заболеваний (инородных тел пузыря, пиелонефрита, опухолей и др.).
КТ и МРТ бывают необходимы при сопутствующих заболеваниях, тяжелом течении, появлении осложнений цистита или пиелонефрита.
Основной вывод: самостоятельно отличить цистит от пиелонефрита сложно, только врач с помощью дополнительных методов сможет точно сказать, какие именно мочевыводящие пути поражены инфекцией. Течение заболевания индивидуально, и клиника может быть стерта на фоне сопутствующих заболеваний или состояний. При подозрении на инфекции мочевыводящих путей нужно обязательно обращаться к специалисту, самолечение не допустимо.
Список литературы:
*В составе комплексной терапии Фитолизин ® Паста для приготовления суспензии для приема внутрь облегчает боль при цистите, вызванную воспалением и спазмом, за счет противовоспалительного и спазмолитического действия, облегчает частые позывы за счет спазмолитического действия.

 Читайте также:
Читайте также: