Болезнь таратынова что это
ЭОЗИНОФИЛЬНАЯ ГРАНУЛЕМА КОСТЕЙ
ЭОЗИНОФИЛЬНАЯ ГРАНУЛЕМА КОСТЕЙ (эозин + греческий philia любовь, склонность; гранулема; синоним болезнь Таратынова) — заболевание, характеризующееся наличием в костях инфильтратов, состоящих из гнстиоцитарных элементов, эозинофилов, лейкоцитов, а также нейтрофилов, лимфоцитов и плазматических клеток.
Впервые заболевание было описано казанским патологоанатоме Н. И. Таратыновым в 1913 году как псевдотуберкулезная гранулема неясной этиологии, возникающая после травмы.
В 30-е годы 20 века это поражение упоминалось под названиями «эозинофильная миелома» и «остеомиелит с эозинофильной реакцией»; в 40-х годах появился термин «солитарная гранулема кости», а в 1944 году Яффе (H. L. Jaffe) и Л. Лихтенстайн предложили название «эозинофильная гранулема кости».
Этиология не известна. На основании обнаружения в клетках вирусоподобных включений высказывают предположения о вирусной этиологии эозинофильной гранулемы костей. Некоторые исследователи, учитывая клеточно-тканевую структуру, благоприятный эффект при введении кортикостероидов и антибиотиков, считают, что развитие эозинофильной гранулемы костей обусловлено аллергическими процессами.
В настоящее время эозинофильную гранулему костей рассматривают как один из вариантов гистиодитозов X (см. Гистиоцитозы), к которым относят также болезнь Хенда — Шюллера — Крисчена (см. Хенда — Шюллера — Крисчена болезнь) и болезнь Леттерера — Сиве (см. Леттерера — Сиве болезнь).
Клиническая картина. Более чем в половине случаев эозинофильная гранулема костей встречается у детей от 1 до 15 лет, чаще в возрасте 5 —10 лет. В 70—80% случаев поражение носит солитарный характер. Как правило, эозинофильная гранулема костей локализуется в костях черепа, длинных трубчатых костях (бедренной и плечевой), может встречаться в позвонках и костях таза. При множественном поражении очаги отмечаются в различных отделах скелета. Обычно заболевание проявляется болью в зоне поражения, припухлостью или образованием опухолеподобного узла (особенно при локализации в черепе). В ряде случаев удается обнаружить слабо выраженную эозинофилию (см.).
Диагноз устанавливают предположительно на основании клинической картины, данных рентгенологического исследования, а окончательно по результатам морфологического исследования материала, полученного при биопсии, кюретаже или при пункции пораженной кости (см. Эозинофильная гранулема). При рентгенологическом исследовании отмечаются очаги деструкции в костях свода черепа, ребрах, тазовых костях, особенно в надвертлужной области и в проксимальных отделах бедренных костей. Остеолитический процесс в кости имеет ряд характерных особенностей: деструктивный фокус, выявляющийся вначале в губчатом веществе, быстро переходит на компактное вещество кости, часто вызывая его прободение. Дефекты кости имеют округлую, яйцевидную или неправильную форму. Сливаясь между собой в дальнейшем, они приобретают четко очерченные полициклические контуры. Дефекты костного вещества сохраняют остатки костных перекладин и имеют ясно выраженный ячеистый характер. Реактивный склероз краев дефектов отсутствует или слабо выражен. Заметного утолщения слоя компактного вещества не отмечается, периостозы отсутствуют. Может наблюдаться инволютивное течение вплоть до самоликвидации патологического очага, который в течение 2—3 лет замещается костной тканью. Ээозинофильные гранулемы костей могут осложняться патологическим переломом, при этом репарация костных отломков наступает своевременно.
При локализации очагов в костях черепа могут возникать четко очерченные очаги деструкции в губчатом веществе кости, во внутренних и наружных пластинках компактного вещества. В центре очагов иногда можно видеть костные секвестры. Швы черепа не препятствуют переходу процесса с одной кости черепа на другую.
При рентгенологическом исследовании эозинофильная гранулема тела позвонка аналогична остеохондропатии тела позвонка (см. рис. к ст. Кальве болезнь). Разрушение позвонка эозинофильной гранулемой влечет за собой патологический перелом с образованием клиновидного или плоского позвонка с последующим полным или частичным восстановлением его формы и структуры.
Дифференциальную диагностику проводят с атипичными формами остеомиелита (см.), туберкулезом костей (см. Туберкулез внелегочный), остеобластокластомой (см.), миеломой (см. Миеломная болезнь), ксантоматозом (см.).
Лечение в большинстве случаев при единичном очаге поражения оперативное (кюретаж, иногда парциальная резекция кости). Иногда его сочетают с лучевой терапией. При множественном поражении используют химиотерапию в комбинации с кортикостероидами, лучевым и оперативным лечением.
Прогноз при солитарной эозинофильной гранулемы костей, как правило, благоприятный.
Библиогр.: Алексеев Г. А. и Левина Д. А. О диффузном варианте эозинофильной гранулемы костей (болезнь Таратынова), Haematologia, kot. 2, old. 355, 1968; Виноградова Т. П. Опухоли костей, с. 284, М., 1973; Москачева К. А., Небольсина Л.И. и Знаменская И. В. Ретикуло-гистиоцитоз у детей, с. 62, Л., 1967; Новикова Э. 3. Рентгенологические изменения при заболеваниях системы кро-зи, М.,1982; Патологическая анатомия болезней плода и ребенка, под ред. Т. Е. Ивановской и Б. С. Гусман, т. 1, с. 193, М., 1981; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1, с. 497, М., 1964; Т а-гер И. Л. и Дьяченко В. А. Рентгенодиагностика заболеваний позвоночника, с. 303, М., 1971; Таратынов Н. И. К вопросу о связи местной эозинофилии с образованием в тканях кристаллов (Charcot — Leyden’a), Казанск. мед. журн., т. 13, № 1, с. 39,1913; Gaffey J. Pediatric X-ray diagnosis, Amer. J. Roentgenol., v. 100, p. 81, 1967; Lichtenstein L. Histiocytosis X, Integration of eosinophilic granuloma of bone, Arch. Path., v. 56, p. 84, 1953; он же, Bone tumors, p. 415, St Louis, 1977; Motoi M. a. o. Eosinophilic granuloma of lymph nodes, Histo-pathology, v. 4, p. 585, 1980; Pathology, ed. by W. A. D. Anderson a. J. M. Kissane, v. 2, p. 1106, 1284, St Louis, 1977;Roentgenology of the lymphomas and leu-kemias, ed. by B. Felson, N. Y., 1980;Whitehouse G. H. Histiocytosis X, radiological bone changes, Proc. roy. Soc. Med., v. 64, p. 333, 1971.
Ю» H. Соловьев; Э. 3. Новикова (рент.).
Лечение эозинофильной гранулемы позвоночника в Израиле
Заведующий отделением онкологии скелета и мягких тканей
Клиника Топ Ихилов – это оборудованный по последнему слову техники многопрофильный медицинский центр, собравший в своих стенах уникальную команду врачей и специализирующийся в области удаления и нехирургического лечения всех видов доброкачественных и злокачественных опухолей.
К первой разновидности относится эозинофильная гранулема, заболевание ретикулоэндотелиальной системы, являющееся разновидностью гистиоцитоза Х.
Разновидности эозинофильной гранулемы
Данное заболевание поражает, в основном, лиц мужского пола всех возрастов. Существует несколько видов эозинофильной гранулемы:
Основные симптомы эозинофильной гранулемы

Чуть более насыщенная симптоматика имеется у эозинофильной гранулемы костей. Появляются:
Если опухоль локализуется в позвоночнике возникают:
Слабо выраженная симптоматика продолжается 3-4 месяца, в этот период диагностирование эозинофильной гранулемы очень затруднительно, так что в медицинских центрах, где опыт и квалификация врачей уступают уровню подготовки медперсонала Топ Ихилов, пациенту может быть поставлен ошибочный диагноз, например:
Лечение эозинофильной гранулемы в Израиле в клинике Топ Ихилов
Эффективность лечения данного заболевания возрастает с увеличением возраста пациента.
Как правило, лечение осуществляется в стационарных условиях. Пациенту назначается:
Для специалистов Топ Ихилов не существует редких и трудно обнаруживаемых заболеваний, единственное, что может значительно снизить эффективность лечения – это запущенность заболевания, позднее обращение пациента. Но эта сторона лечебного процесса полностью зависит от Вас. Сделайте первый шаг на пути к излечению, потратьте несколько секунд своего времени и заполните форму на нашем сайте, чтобы получить бесплатную консультацию специалиста. Медицинские консультанты Топ Ихилов быстро свяжутся с Вами и ответят на любой Ваш вопрос.
Эозинофильная гранулема: диагностика в Израиле
Для обнаружения эозинофильной гранулемы врачи Топ Ихилов применяют следующие методы современной диагностики:
Болезнь Таратынова
Аллерголог-иммунолог Надежда Кнауэр о заболевании неясной этиологии — гистиоцитозе X, и его разновидности — эозинофильной гранулеме
В 1913 году Николай Иванович Таратынов (1887–1919), молодой врач и сотрудник кафедры патологической анатомии Казанского университета, получил материал для исследования и уточнения диагноза. Это был фрагмент ткани, взятый у пациента с ушибом свода черепа — через некоторое время после травмы в этом месте сформировалось гранулематозное образование.
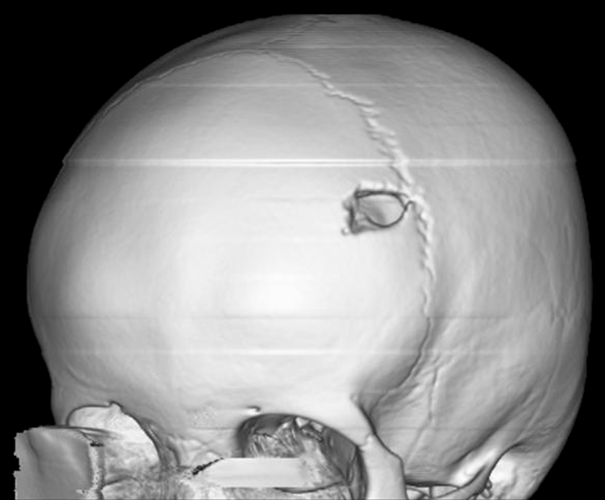
Рисунок 1. 3D-реконструкция костей черепа с солитарной эозинофильной гранулемой
https://radiopaedia.org/cases/eosinophilic-granuloma-skull
Предполагалось, что это туберкулез кости, но вместо классического туберкулезного бугорка Таратынов увидел скопления мононуклеарных клеток (тканевых макрофагов или гистиоцитов) и эозинофилов, а также кристаллы Шарко — Лейдена, которые прежде обнаруживались в мокроте больных бронхиальной астмой. Морфологическая картина свидетельствовала о «существовании гранулем, клинически и макроскопически совершенно сходных с туберкулезными, распознаваемых лишь микроскопически и состоящих почти исключительно из эозинофилов».
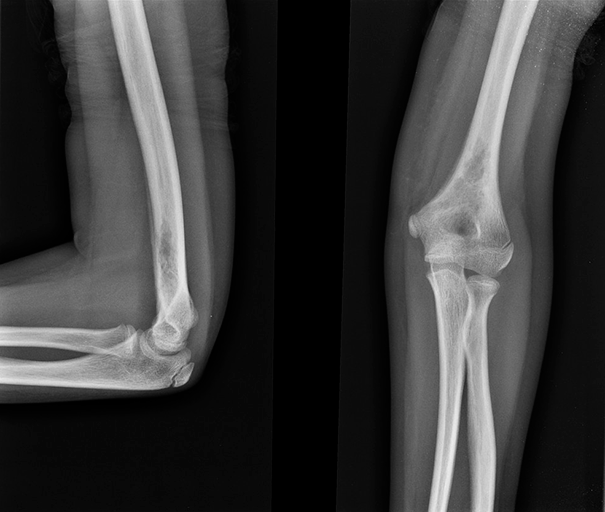
Рисунок 2. Эозинофильная гранулема кости: поражение бедра у девочки 11 лет (рентгенограмма). Отмечались припухлость и боль в течение 3 мес.
https://radiopaedia.org/cases/langerhans-cell-histiocytosis-skeletal-manifestations
Ранее неизвестное заболевание и было названо болезнью Таратынова. В настоящее время это название в основном используется в русскоязычных источниках и имеет скорее историческое значение.
В 1940‑х гг. аналогичные случаи были представлены в статьях врачей из США Садао Отани (Sadao Othani), Джозефа Эрлиха (Joseph Ehrlich), Луиса Лихтенштейна (Louis Lichtenstein) и Генри Джаффе (Henry Jaffe) под названиями «солитарная гранулема кости» и «эозинофильная гранулема кости».
Аналогичные гистиоцитарные инфильтраты были описаны и другими авторами — Альфредом Хэндом (Alfred Hand Jr, США) в 1893 г., Артуром Шюллером (Arthur Schüller, Австрия) в 1915, Генри Крисченом (Henry Cristian, США) в 1920, Эрихом Леттерером (Erich Letterer, Германия) в 1924, Стуре Сиве (Sture Siwe, Швеция) в 1933, в связи с чем вводились термины «болезнь Хэнда — Шюллера — Крисчена» и «болезнь Абта — Леттерера — Сиве». Однако в дальнейшем был сделан вывод, что всё это — различные по тяжести и локализации очагов формы одного и того же заболевания, названного «гистиоцитозом Х» в 1953 году.
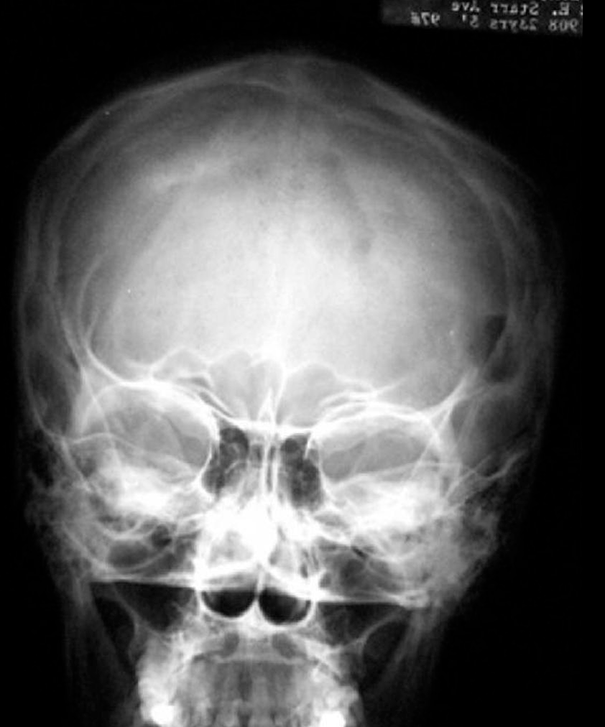
Рисунок 3. Эозинофильная гранулема костей черепа (рентгенограмма)
https://radiopaedia.org/cases/eosinophilic-granuloma-1
Ответ на вопрос, что собой представляют гистиоциты, формирующие гранулемы, был дан в 1973 г. педиатром и морфологом Кристианом Незелофом (Christian Nezelof, Франция), который идентифицировал их как клетки Лангерганса (разновидность антигенпрезентирующих клеток, локализующихся в эпидермисе). В связи с этим с 1987 г. название «гистиоцитоз Х» было заменено на «гистиоцитоз из клеток Лангерганса» (ГКЛ, Langerhans cell histiocytosis, LCH).
Этиология
Вопрос о причинах развития гранулем остается открытым. Одна из теорий рассматривает гистиоцитоз Лангерганса как неопластический процесс. В пользу этого говорят такие особенности, как моноклональность патологических клеток (происхождение из одной патологической клетки), повышенная экспрессия в них активаторов пролиферации и факторов, ингибирующих апоптоз. В то же время в клетках нет геномных дефектов, возможна спонтанная ремиссия заболевания. В месте развития гранулемы описана активация Т-лимфоцитов и Т-регуляторных клеток с супрессорной активностью. Указанные признаки говорят о том, что в основе развития заболевания могут лежать другие иммунопатологические процессы.
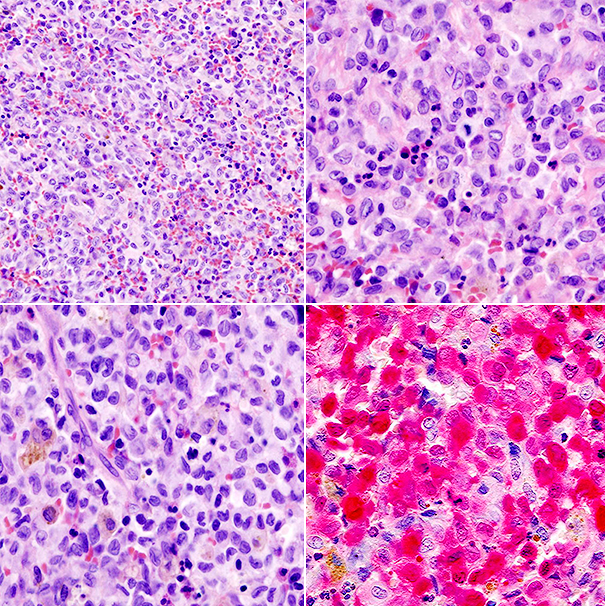
Рисунок 4. Эозинофильная гранулема: патоморфологические изменения. На последнем изображении окрашен белок S-100, экспрессируемый клетками Лангерганса.
https://radiopaedia.org/cases/eosinophylic-granuloma-histology-1
Клинические проявления
Эозинофильная гранулема (ЭГ), она же болезнь Таратынова, — это относительно доброкачественный вариант гистиоцитоза Лангерганса с появлением одиночных очагов в плоских или трубчатых костях. Появление двух-трех и более очагов встречается гораздо реже. Обычно гистиоцитоз из клеток Лангерганса проявляется у детей и подростков (до 15–20 лет), чаще у мальчиков (примерно 1,5:1). Частота встречаемости — менее 1 чел. на 100 000 населения, что составляет 60–80 % всех случаев ГКЛ. У взрослых эозинофильная гранулема, как и гистеоцитоз X в целом, встречается гораздо реже.
Наиболее часто поражаются кости черепа, бедренные кости, реже — кости таза, ребра, позвонки. Известны также случаи появления патологических очагов в тимусе, коже, мочевом пузыре, паращитовидных железах, гипоталамусе, легких и желудочно-кишечном тракте.
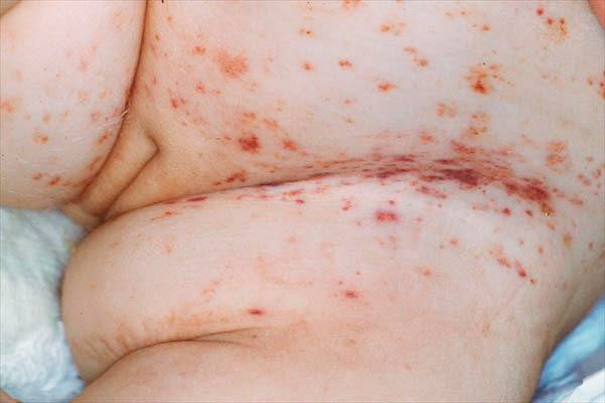
Клиническая картина определяется расположением гранулемы. Внутрикостное образование может и не давать никакой симптоматики, но обычно приводит к развитию припухлости, болей, иногда — патологическим переломам. При появлении очагов в челюсти может наблюдаться выпадение зубов, поражение сосцевидного отростка или височной кости с развитием среднего отита. При вовлечении в процесс стенок глазницы может развиться экзофтальм. Иногда наблюдаются полиморфные высыпания на голове, спине, в подмышечных впадинах, перианальной и генитальной областях в виде пятен или бляшек, мелких узелков или узлов с изъязвлениями. Нередки общие проявления болезни Таратынова — повышенная утомляемость, слабость.
Рисунок 5. Фото проявлений эозинофильной гранулемы на коже — типичные элементы пурпуры, необходимо дифференцировать с себорейным дерматитом
Лабораторная и инструментальная диагностика
Использование различных методов визуализации (рентгенография, КТ, МРТ) позволяет выявить очаги деструкции величиной до 5 см с четкими границами без склеротических изменений, иногда — патологические переломы, уплощение пораженных позвонков (vertebra plana).
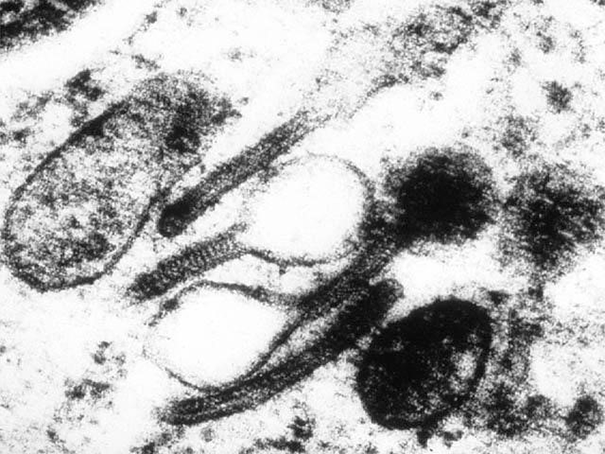
Определяющее значение в диагностике гистиоцитоза у взрослых и детей имеет патоморфологическое исследование. При микроскопии видны инфильтраты из клеток Лангерганса (крупные овальные клетки с ядрами неправильной формы), эозинофилов, лимфоцитов, макрофагов. Иммуногистохимический анализ выявляет экспрессию молекул CD1a, лангерина, белка S-100, характерных для клеток Лангерганса. Проведение электронной микроскопии позволяет увидеть характерные для клеток Лангерганса гранулы Бирбека.
Дифференциальная диагностика при ЭГ проводится с остеомиелитом, первичными опухолями или метастатическими поражениями костей, лимфомой, миеломной болезнью, синдромом Папийона — Лефевра и костными кистами.
Рисунок 6. Гранулы Бирбека, характерные для клеток Лангерганса (данные электронной микроскопии)
Лечение и прогноз
В ряде случаев эозинофильная гранулема лечения не требует, никак себя не проявляет и проходит самостоятельно за несколько лет. При выраженной симптоматике и/или выраженных костных дефектах используются разные подходы и их комбинации: хирургическое удаление очага (кюретаж, иссечение) или его радиочастотная аблация; назначение цитостатиков или сочетания цитостатиков и глюкокортикостероидов (в том числе вводимых в патологический очаг); лучевая терапия при наличии больших очагов или очагов, сдавливающих соседние ткани и органы. Проводится также и коррекция сопутствующей патологии.
В качестве перспективных схем лечения гистиоцитоза X рассматриваются антицитокиновые препараты, антиCD1a-моноклональные антитела и препараты транс-ретиноевой кислоты.
ЭГ в целом имеет благоприятный прогноз, вплоть до возможности спонтанного излечения, однако при переходе в другие формы течение гистиоцитоза из клеток Лангерганса может быть более злокачественным — такое происходит, например, при вовлечении костного мозга (довольно редкое явление). В некоторых случаях болезнь Таратынова требует оперативного вмешательства. После курса лечения пациенты должны находиться под диспансерным наблюдением онколога в течение 3 лет с ежемесячными осмотрами и рентгенологическим исследованием каждые полгода.
Клинический случай
Приводится по Lam S. et al, Eosinophilic granuloma/Langerhans cell histiocytosis: Pediatric neurosurgery update. 2015
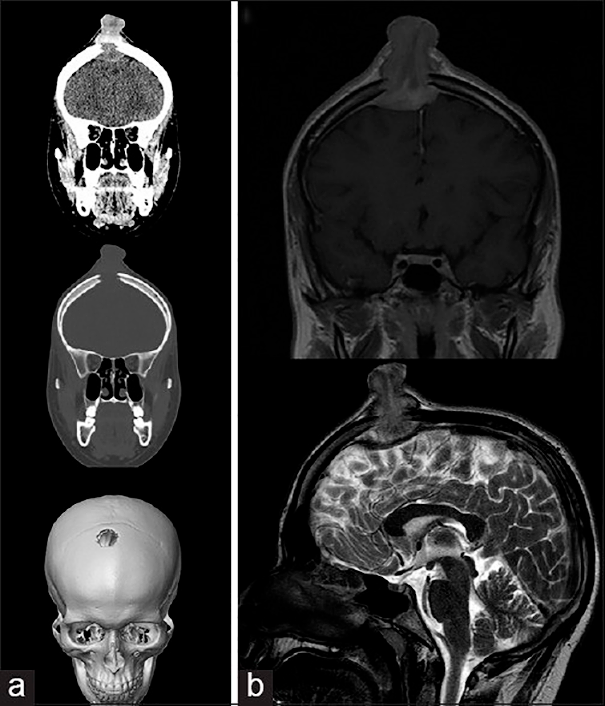
Молодой человек 17 лет был госпитализирован по поводу увеличивающегося в течение последних 6 недель образования волосистой части головы. Образование при пальпации болезненно, из‑за изъязвления периодически кровоточит, однако неврологического дефицита не выявлено. При КТ и МРТ выявлен крупный очаг в лобной кости справа, сдавливающий верхний сагиттальный синус. Проведена тотальная резекция образования, подтвержден диагноз «лангергансоклеточный гистиоцитоз кости черепа». На амбулаторном этапе проводилась терапия цитостатиком.
Рисунок 6. (а) КТ-исследование без контрастирования — фронтальное сканирование (верхняя и средняя часть) и 3D-реконструкция черепа (нижняя часть). (b) МРТ-сканирование. Т1‑взвешенное изображение во фронтальной плоскости (сверху) и Т2‑взвешенное изображение в сагиттальной плоскости
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Гистиоцитоз X
Л.А. ЮСУПОВА, Е.И. ЮНУСОВА, З.Ш. ГАРАЕВА, Г.И. МАВЛЮТОВА
Казанская государственная медицинская академия, 4200111, г. Казань, ул. Большая Красная, д. 11
Юсупова Луиза Афгатовна — доктор медицинских наук, заведующий кафедрой дерматовенерологии и косметологии, тел. +7-917-260-32-57, e-mail: yuluizadoc@hotmail.com
Юнусова Елена Ивановна — кандидат медицинских наук, доцент кафедры дерматовенерологии и косметологии, тел. +7-919-635-28-61, е-mail: elenaiu@mail.ru
Гараева Зухра Шамильевна — кандидат медицинских наук, доцент кафедры дерматовенерологии и косметологии, тел. (843) 296-78-21, е-mail: garaeva-zuhra@rambler.ru
Мавлютова Гузэль Ирековна — кандидат медицинских наук, доцент кафедры дерматовенерологии и косметологии, тел. +7-927-249-11-68, е-mail: guzel.mavljutova@yandex.ru
В статье приводятся сведения о гистиоцитозе Х — заболевании, под названием которого объединяют его три клинические разновидности: болезнь Хенда — Шюллера — Крисчена, болезнь Леттерера — Сиве и болезнь Таратынова (эозинофильная гранулема костей). Рассматриваются вопросы этиопатогенеза, клиники, классификации, гистологической диагностики заболевания, а также методов лечения больных.
Ключевые слова: гистиоцитоз Х, болезнь Хенда — Шюллера — Крисчена, болезнь Леттерера — Сиве, болезнь Таратынова, эозинофильная гранулема костей, врожденный саморазрешающийся гистиоцитоз.
L.A. YUSUPOVА, E.I. YUNUSOV, Z.Sh. GARAEVA, G.I. MAVLYUTOVA
Kazan State Medical Academy, 11 Bolshaya Krasnaya St., Kazan, Russian Federation, 420111
Histiocytosis X
Yusupova L.A. — D. Med. Sc., Head of the Department of Dermatovenerology and Cosmetology, tel. +7-917-260-32-57, e-mail: yuluizadoc@hotmail.com
Yunusova E.I. — Cand. Med. Sc., Associate Professor of the Department of Dermatology and Venereology and Cosmetology, tel. +7-919-635-28-61, е-mail: elenaiu@mail.ru
Garayeva Z.Sh. — Cand. Med. Sc., Associate Professor of the Department of Dermatology and Venereology and Cosmetology, tel. (843) 296-78-21, е-mail: garaeva-zuhra@rambler.ru
Mavlutova G.I. — Cand. Med. Sc., Associate Professor of the Department of Dermatology and Venereology and Cosmetology, tel. +7-927-249-11-68, е-mail: guzel.mavljutova@yandex.ru
The article gives information about histiocytosis X — a disease consolidating three different clinical types of this systemic disease: Hand — Schüller — Christian disease, Letterer — Siwa disease and Taratynov disease (eosinophilic granuloma of bones). The questions of etiology and pathogenesis, clinic, classification, histological diagnosis of the disease are discussed, as well as methods of treatment.
Key words: histiocytosis X, Hand — Schüller — Christian disease, Letterer — Siwa disease, Taratynov disease, eosinophilic granuloma of bones, congenital self-terminating histiocytosis.
Гистиоцитоз X является собирательным термином (гистиоцитоз неизвестной природы) и был предложен в 1953 г. для обозначения трех заболеваний, имеющих сходную клиническую картину и патоморфологическое описание очагов поражения — пролиферацию гистиоцитов в костях, коже, слизистых оболочках и внутренних органах. Под названием «гистиоцитоз X» объединяют три клинические разновидности этого системного заболевания: болезнь Хенда — Шюллера — Крисчена, болезнь Леттерера — Сиве и болезнь Таратынова (эозинофильная гранулема костей). Эти заболевания обусловлены пролиферацией в различных тканях дифференцированных клеток системы моноцитарных фагоцитов, известных под названием «гистиоциты» (клетки X), из которых образуются гранулемы, содержащие в цитоплазме эозинофильные ксантомные включения. Буква «X» указывает на неизвестную этиологию заболевания [1, 2]. В этой группе заболеваний эозинофильная гранулема — наиболее доброкачественное, изолированное поражение костной ткани, но встречается реже генерализованных форм, которые, по некоторым данным, составляют от 17 до 34% всех зарегистрированных случаев гистиоцитоза X. Хронический диссеминированный гистиоцитоз X (болезнь Хэнда — Шюллера — Крисчена) и острый диссеминированный гистиоцитоз X (болезнь Леттерера — Сиве) характеризуются обширным вовлечением в патологический процесс не только скелета, но и других органов. Описаны случаи, являющиеся как бы переходными формами указанных заболеваний, не поддающиеся точной классификации [2, 3].
Рядом авторов принято считать, что гистиоцитоз X представляет собой аномальный иммунный ответ на неизвестный этиологический стимул. В основе гистиоцитоза X лежит пролиферация и повреждение органов и тканей клетками, имеющими фенотипические маркеры эпидермальных клеток Лангерганса. В настоящее время гистиоцитоз X считают опухолью из клеток Лангерганса. Наиболее общепринятая теория заболевания подтверждает, что клетки Лангерганса на ранних стадиях своей дифференцировки повреждаются и приобретают свойства аккумуляции в физиологических и атипичных местах, где, продуцируя цитокины (интерлейкин-4 и фактор некроза опухолей) и простагландины, вызывают локальные повреждения. Пролиферация клеток Лангерганса наблюдается в коже, слизистых оболочках, костях, легких, печени и других органах [1, 4-6].
Для болезни Хенда-Шюллера-Крисчена характерны обнаруживаемые ренгенологически дефекты костей, особенно черепа (люки, в виде географической карты), а также других (грудина, позвонки, таз) вследствие гранулематозного разрастания и резорбции костей, выпадение зубов. К факультативным признакам болезни относятся экзофтальм (чаще односторонний) как результат гранулематозного разрастания в ретробульбарной стенке орбиты, несахарный диабет и многообразные изменения кожи (мелкопапулезная экзантема на голове и туловище; полукруглые плоские плотные узелки с шелушением величиной с булавочную головку, располагающиеся симметрично; мелкопятнистая пурпура, а в поздней стадии болезни — ксантелазмы и ксантомы; крупных складках встречаются узловатые элементы с изъязвлением); дистрофические изменения ногтей в виде онихолизиса, подногтевого гиперкератоза и набухания с мелкими пустулами или пурпурой под ногтевыми пластинками. Поражение ногтей считается одним из наиболее неблагоприятных прогностических признаков гистиоцитоза. Первые признаки болезни появляются в детском возрасте, чаще от 2 до 6 лет. У взрослых больных клиническая картина развернутая. Полная диагностическая триада признаков (остеолитические дефекты костей черепа, экзофтальм и несахарный диабет) встречают относительно редко. Поражение костей отмечают примерно у 80% пациентов, диабет — у 50% и экзофтальм — у 10%. Кроме костей черепа, в процесс могут вовлекаться ребра, лопатки, кости таза. Экзофтальм вызван инфильтрацией костей орбиты, несахарный диабет — поражением гипоталамуса. У трети пациентов поражаются легкие, возможно развитие гепатоспленомегалии. Поражение кожи наблюдают примерно в 30% случаев, могут поражаться слизистые оболочки ротовой полости и промежности [1, 2, 5].
Болезнь Леттерера-Сиве наблюдается у детей раннего возраста (до 3-х лет), чаще болеют мальчики, протекает с увеличением печени, селезенки, лимфатических узлов, экзематоидными изменениями на коже, петехиями, рентгенологическими изменениями костей. Течение заболевания острое, прогрессирующее, иногда с летальным исходом. Болезнь Леттерера — Сиве является самой тяжелой формой гистиоцитоза X. В развитии заболевания имеет значение генетическая предрасположенность. Описано внутриутробное развитие признаков болезни, случаи заболевания обоих монозиготных близнецов, семейные случаи заболевания. У многих пациентов выявляются мутации в локусе 17р13 (ген Р53). Кожа поражена часто, характерны обширные, нередко зудящие эритемато-сквамозные участки преимущественно на голове и в крупных складках, напоминающие тяжелый себорейный дерматит. С течением времени в складках может возникать мокнутие и эрозирование поверхности, вторичное инфицирование с образованием гнойничковых элементов и корок. В тяжелых случаях высыпания на коже приобретают генерализованный характер, поражаются даже ладони и подошвы. Характерны мелкие папулезные высыпания диаметром 1-2 мм, телесного или красновато-коричневого цвета, иногда с геморрагическим компонентом. Нарушение барьерной функции кожи и сниженная резистентность к инфекциям нередко приводят к бактериальному сепсису [2, 6].
К системным проявлениям относят лихорадку, потерю веса, лимфаденопатию. Поражение легких проявляется кашлем и одышкой, возможно развитие пневмоторакса. Поражение костного мозга приводит к анемии. В костях выявляют остеолитические очаги.
Эозинофильная гранулема костей (болезнь Таратынова) протекает более доброкачественно, инфильтраты при костных поражениях пронизаны эозинофилами. В процесс вовлекаются печень, селезенка, легкие и мозг («эозинофильный гранулематоз»); встречается экзофтальм и несахарный диабет. Заболевание проявляется одним или несколькими остеолитическими очагами в длинных трубчатых или плоских костях скелета, вызванными гранулематозными разрастаниями. Обычно болеют дети и лица молодого возраста, чаще мужчины. Описаны единичные случаи изолированных эозинофильных гранулем в тимусе, коже, мочевом пузыре, паращитовидных железах, гипоталамусе, легких и желудочно-кишечном тракте. Основные жалобы пациента — боли в пораженных костях и припухлость прилежащих мягких тканей. Возможны патологические переломы. В подавляющем большинстве случаев поражаются верхняя или нижняя челюсть, при этом в ротовой полости выявляют воспаление слизистой оболочки и отек, болезненный при пальпации, некроз и изъязвление десен. Разрушение альвеолярных отростков приводит к расшатыванию и выпадению зубов. При локализации процесса в сосцевидном отростке развивается рецидивирующий хронический гнойный отит среднего уха. При другой локализации гранулем страдает функция прилежащих органов, но при небольших унифокальных очагах болезнь может длительное время протекать бессимптомно, ее обнаруживают случайно при рентгенологическом исследовании. Поражения кожных покровов полиморфные, по локализации могут быть располагаться на любом участке кожи: лицо, волосистая часть головы, подмышечные впадины, спина, перианальная и генитальная области. Поражения кожи могут быть представлены в виде себорейного дерматита волосистой части головы с мелкими желтоватыми или коричневатыми узелками на туловище. Начальными высыпаниями при эозинофильной гранулеме являются пятнисто-пурпурозные элементы или экссудативно-шелушащиеся бляшки. В дальнейшем развиваются инфильтративные бляшки или опухолевидные образования. Консистенция бляшек мягковатая или плотноэластическая. Узловато-опухолевидные очаги достигают величины сливы и более, плотные при пальпации, синюшно-багрового цвета. Узлы и опухоли расположены в коже и подкожной клетчатке. Очаги часто изъязвляются с образованием поверхностных или глубоких язв, имеющих неровные края, синюшно-багрового цвета. Поражения локализуются в полости рта и в гениторектальной области. Отмечаются также поражения кожи в виде веррукозных и вегетирующих очагов в перианальной и ректальной областях [1, 2, 7, 8].
Врожденный саморазрешающийся гистиоцитоз многие авторы считают формой гистиоцитоза X. Основные симптомы — кожные высыпания, которые выявляют у новорожденных. Характерны множественные красновато-коричневые папулы и более глубокие нодулярные элементы плотноэластической консистенции размерами от 1 до 10 мм, с преимущественной локализацией на коже лица и волосистой части головы, реже на коже туловища и конечностей [2].
Патоморфологическая картина зависит от давности процесса. Вначале обнаруживаются расширение сосудов, увеличение количества гистиоцитов, поверхностно расположенный в коже гистиоцитарный инфильтрат. Он пронизан лимфоцитами, плазматическими клетками, нейтрофилами и эозинофилами, что приводит к гранулематозному разрастанию. Характерны скопления крупных гистиоцитов диаметром 12-15 мкм с обильной эозинофильной цитоплазмой и овальным, почковидным или изрезанным ядром с нежным, равномерно распределенным хроматином. Электронно- микроскопическое исследование позволяет обнаружить гранулы Бирбека [1, 9].
При гистологическом исследовании болезни Хенда — Шюллера — Крисчена в пораженных органах выявляют диффузную инфильтрацию клетками Лангерганса с примесью нейтрофилов, эозинофилов, лимфоцитов. Встречают единичные митозы. Для инфильтрата в дерме характерен эпидермотропизм, ксантомные клетки.
При гистологическом исследовании болезни Леттерера — Сиве в пораженных органах выявляют диффузную инфильтрацию клетками Лангерганса с примесью эозинофилов, нейтрофилов, лимфоцитов. Встречают единичные митозы. Для инфильтрата в дерме характерен эпидермотропизм.
При гистологическом исследовании эозинофильной гранулемы костей (болезни Таратынова) выявляют массивные инфильтраты из крупных овальных клеток с обильной цитоплазмой и ядрами неправильной формы, бобовидной или напоминающей по виду кофейные зерна. Иммуногистохимические маркеры позволяют подтвердить, что основные пролиферирующие клетки при данной патологии — клетки Лангерганса (антигены CDla, HLA-DR, S100, реакция с маркерами моноцитарно-макрофагального ряда и других дендритических клеток отрицательная). Встречают гигантские многоядерные формы. В инфильтратах также выявляют другие клеточные элементы — эозинофилы, иногда в значительном количестве, лимфоциты, нейтрофилы. В настоящее время эозинофильная гранулема рядом авторов рассматривается как вариант фокальной болезни Хенда — Шюллера — Крисчена [2, 10].
При гистологическом исследовании врожденного саморазрешающегося гистиоцитоза выявляют инфильтрацию дермы крупными гистиоцитами, среди них — большое количество гигантских многоядерных клеток, единичные лимфоциты, эозинофилы. Эпидермотропизм не характерен.
Диагноз гистиоцитоза X, основанный только на клинических и морфологических критериях, рассматривается как вероятный. Степень достоверности диагноза повышается при идентификации в гистиоцитах из очагов поражения S-100 протеина, арахисового агглютинина или α-D-маннозидазы. Диагноз гистиоцитоза X считается достоверным только при выявлении CD I комплексов или идентификации гранул Бирбека.
Диагноз болезни Хенда — Шюллера — Крисчена и Леттерера — Сиве ставят на основании клинической картины, данных гистологического исследования, которое имеет решающее значение. Рентгенологическое исследование, компьютерная томография и ультразвуковое сканирование позволяют выявить поражение внутренних органов и скелета.
В начале заболевания Леттерера — Сиве высыпания на коже дифференцируют с себорейным дерматитом, атопическим дерматитом, чесоткой, кандидозом. Общее состояние ребенка требует исключить системный инфекционный процесс, злокачественную опухоль, в первую очередь лимфопролиферативные заболевания.
Диагноз эозинофильной гранулемы костей (болезни Таратынова) ставят на основании данных рентгенологического и гистологического исследований. Дифференциальную диагностику проводят с остеомиелитом, остеогенным раком, саркомой, лимфомой, экстрамаммарной болезнью Педжета, миеломной болезнью, синдромом Папийона — Лефевра.
Диагноз врожденного саморазрешающегося гистиоцитоза ставят на основании клинической картины и данных гистологического исследования. Дифференциальную диагностику проводят с другими типами гистиоцитозов. В клетках инфильтрата выявляют маркеры клеток Лангерганса — антигены CD la (ОКТ6) и S100, однако при электронной микроскопии гранулы Бирбека в этих клетках выявляют только в 5-25% случаев.
Лечение проводится в соответствии с локализацией и степенью распространенности патологического процесса, а также с учетом функциональной недостаточности пораженных органов. При изолированном поражении костей диагностический кюретаж оказывает лечебное действие. Общепринятой тактикой является облучение в низких дозах. При поражении кожи и слизистых оболочек эффективна терапия проспидином (курсовая доза — 4,0 г). При мультисистемном поражении с признаками дисфункции внутренних органов рекомендуется курсовое лечение проспидином (по 100 мг внутримышечно ежедневно, курсовая доза 2-2,5 г) в сочетании со средними дозами глюкокортикоидов (преднизолон 30-40 мг в сутки).
Для лечения болезни Хенда — Шюллера — Крисчена используют глюкокортикоиды в сочетании с цитостатиками (винбластин, метотрексат). Для коррекции несахарного диабета используют вазопрессин. Возможна лучевая терапия низкими дозами (в основном остеолитических очагов). Для лечения болезни Леттерера — Сиве применяют полихимиотерапию. Проводят симптоматическое лечение в зависимости от нарушения функции пораженных органов. Есть сообщения о проведении химиотерапии в высоких дозах с последующей трансплантацией костного мозга. При эозинофильной гранулеме костей (болезни Таратынова) показано хирургическое лечение, при небольших остеолитических очагах — кюретаж. При локализации гранулем в зонах роста костей (например, в шейке бедренной кости) применяют лучевую терапию низкими дозами или химиотерапию (винбластин в комбинации с преднизолоном, метотрексат). Лечение врожденного саморазрешающегося гистиоцитоза не разработано. Необходимо длительное диспансерное наблюдение [2].
Прогноз болезни Хенда — Шюллера — Крисчена и Леттерера — Сиве неблагоприятный. Заболевание Хенда — Шюллера — Крисчена имеет хроническое течение, возможны спонтанные ремиссии с постепенным прогрессированием. Летальность при болезни Леттерера — Сиве составляет не менее 50% (зависит от тяжести поражения внутренних органов и возраста больных). Наиболее неблагоприятный прогноз у детей в возрасте до 2 лет. Прогноз эозинофильной гранулемы костей (болезни Таратынова) и врожденного саморазрешающегося гистиоцитоза благоприятный. Частота рецидивов эозинофильной гранулемы костей после лечения составляет 16%. К возрасту 3 месяцев при врожденном саморазрешающимся гистиоцитозе высыпания самопроизвольно проходят, оставляя после себя стойкую пигментацию.
Таким образом, гистиоцитоз X объединяющий заболевания со сходной клинической картиной и патоморфологическим описанием очагов поражения, при которых в костной ткани, лимфатических узлах, костном мозге, внутренних органах развиваются пролифераты из макрофагальных клеток с накоплением липидов в цитоплазме можно заподозрить на основании клинической картины, данных рентгенологического исследования (очаги деструкции в костях). Следует помнить, что окончательный диагноз устанавливают при морфологическом исследовании материала, полученного путем биопсии пораженного участка кости или пункции опухолевых образований кожи, мягких тканей. Больной с болезнью Таратынова после проведенного лечения должен находиться под диспансерным наблюдением в течение 3 лет (необходимы ежемесячный осмотр, рентгенологическое исследование 1 раз в полгода). Летальный исход при гистиоцитозе X обычно является следствием дыхательной или сердечной недостаточности.
1. Адаскевич В.П. Гистиоцитоз Х / В.П. Адаскевич, О.Д. Мяделец // Дерматозы эозинофильные и нейтрофильные. — М: Медицинская книга, Н. Новгород: Издательство НГМА, 2001. — С. 119-124.
2. Мордовцев В.В. Гистиоцитозы / В.В. Мордовцев, Ю.С. Бутов, В.В. Мордовцева // Клиническая дерматовенерология, под ред. Ю.К. Скрипкина, Ю.С. Бутова. — М: ГЭОТАР-Медиа, 2009. — Т. 2. — С. 552-561.
3. Pena-Penabad C. Benign cephalic histiocytosis: case report and literature review’ / C. Pena-Penabad, P. Unamuno, L. Garcia-Silva et al. // Pediatr. Dermatol. — 1994. — Vol. 11. — P. 164-167.
4. Emile J.F. Langerhans’ cell histiocytosis. Definitive diagnosis with the use of monoclonal antibody on routinely paraffin-embedded samples / J.F. Emile, J. Wechsler, N. Brousse et al. // Am. J. Surg. Pathol. — 1995. — Vol. 19. — P. 636-641.
5. Arico M. Familial clustering of Langerhans cell histiocytosis / M. Arico, K. Nichols, J.A. Whitlock et al. // Br. J. Haematol. — 1999. — Vol. 107. — P. 883-888.
6. Vade A. Congenital histiocytosis X / A. Vade, A. Hayani, K.L. Pierce // Pediatr. Radiol. — 1992. — Vol. 23. — P. 181-185.
7. Wee S.H. Generalized eruptive histiocytoma: a pediatric case / S.H. Wee, H.S. Kim, S.N. Chang et al. // Pediatr. Dermatol. — 2000. — Vol. 17. — P. 453-455.
8. Flores-Stadler E.M. Indeterminate-cell histiocytosis: immunophenotypic and cytogenetic findings in an infant / E.M. Flores-Stadler, F. Gonzalez-Crussi, M. Greene et al. // Med. Pediatr. Oncol. — 1999. — Vol. 32. — P. 250-254.
9. Manente L. Indeterminate cell histiocytosis: a rare histiocytic disorder / L. Manente, C. Cotelessa, I. Schmitt et al. // Am. J. Dermatopathol. — 1997. — Vol. 19. — P. 276-283.
10. Ugurlu B.S. Necrobiotic xanthogranuloma: long-term outcome of ocular and systemic involvement / B.S. Ugurlu, G.B. Bartley, L.E. Gibson // Am. J. Ophthalmol. — 2000. — Vol. 129. — P. 651-657.
1. Adaskevich V.P., Myadelets O.D. Dermatozy eozinofil’nye i neytrofil’nye [Dermatosis eosinophilic and neutrophilic]. Moscow: Meditsinskaya kniga, Nizhniy Novgorod: Izdatel’stvo NGMA, 2001. Pp. 119-124.
2. Mordovtsev V.V., Butov Yu.S., Mordovtseva V.V. Gistiotsitozy [Histiocytosis]. Klinicheskaya dermatovenerologiya, edit. by. Yu.K. Skripkin, Yu.S. Butov. Moscow: GEOTAR-Media, 2009. Vol. 2. Pp. 552-561.
3. Pena-Penabad C., Unamuno P., Garcia-Silva L. et al. Benign cephalic histiocytosis: case report and literature review’. Pediatr. Dermatol., 1994, vol. 11, pp. 164-167.
4. Emile J.F., Wechsler J., Brousse N. et al. Langerhans’ cell histiocytosis. Definitive diagnosis with the use of monoclonal antibody on routinely paraffin-embedded samples. Am. J. Surg. Pathol., 1995, vol. 19, pp. 636-641.
5. Arico M., Nichols K., Whitlock J.A. et al. Familial clustering of Langerhans cell histiocytosis. Br. J. Haematol., 1999, vol. 107, pp. 883-888.
6. Vade A., Hayani A., Pierce K.L. Congenital histiocytosis X. Pediatr. Radiol., 1992, vol. 23, pp. 181-185.
7. Wee S.H., Kim H.S., Chang S.N. et al. Generalized eruptive histiocytoma: a pediatric case. Pediatr. Dermatol., 2000, vol. 17, pp. 453-455.
8. Flores-Stadler E.M., Gonzalez-Crussi F., Greene M. et al. Indeterminate-cell histiocytosis: immunophenotypic and cytogenetic findings in an infant. Med. Pediatr. Oncol., 1999, vol. 32, pp. 250-254.
9. Manente L., Cotelessa C., Schmitt I. et al. Indeterminate cell histiocytosis: a rare histiocytic disorder. Am. J. Dermatopathol, 1997, vol. 19, pp. 276-283.