Болезнь шинца у детей что это значит лечение
Как избавиться от деформации Хаглунда?
Если вы не знаете, как избавиться от деформации Хаглунда, позвоните в клинику МЕДИКОМ. Наши опытные врачи проведут точную диагностику, при необходимости назначат анализы и подберут эффективный курс лечения заболевания. В нашем центре есть все необходимое для этого оборудование.
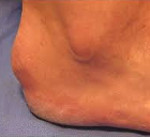
Деформация Хаглунда — это одна из часто встречающихся разновидностей остеохондропатий, которая проявляется в виде разрастания верхнего полюса пяточной кости. Патология проявляется появлением твердого выпячивания над пяткой. Со временем образование воспаляется и вызывает появление болей. Отсутствие лечения может приводить к окостенению разросшихся тканей.
Иногда нарост Хаглунда называют «обувной опухолью» пятки. В медицинской литературе используются такие термины как «болезнь Хаглунда-Шинца», «синдром Хаглунда», «остеофит пяточной кости».
Классификация деформации Хаглунда
В развитии деформации Хаглунда выделяют два этапа:
Деформация может быть односторонней или двухсторонней.
Этиология деформации Хаглунда
Специалисты выделяют ряд способствующих развитию деформации Хаглунда факторов:
Наблюдения также показывают, что существует и наследственная предрасположенность к появлению деформации Хаглунда. В таких случаях она возникает у детей еще на этапе формирования и укрепления опорно-двигательного аппарата.
Очень часто причины деформации Хаглунда связаны с ношением обуви с неудобным и слишком жестким задником. Особенно опасны в этом плане туфли-лодочки (особенно на высоком каблуке), лыжные ботинки или коньки. Также негативно воздействует на ахиллово сухожилие неправильно подобранная обувь: слишком маленькая или узкая.
Увеличивает вероятность возникновения признаков деформации Хаглунда лишний вес, занятия спортом и частая тяжелая физическая нагрузка на ноги.
Патогенез деформации Хаглунда
Длительное негативное воздействие на ахиллово сухожилие приводит к воспалению синовиальной сумки и формированию патологического нароста из хрящевой ткани. Постоянное давление на ткани вызывает их воспаление и еще большее разрастание. Со временем нарост окостеневает и возникает деформация Хаглунда.
При отсутствии лечения прогрессирующее течение патологии существенно ухудшает качество жизни из-за постоянных дискомфортных ощущений и болевого синдрома. В некоторых случаях болезнь Хаглунда приводит к формированию кисты и повышению риска разрыва сухожилия на фоне постоянно возрастающей нагрузки со стороны костного выступа.
Клинические проявления деформации Хаглунда
Вначале симптомы деформации Хаглунда нередко принимаются за большую твердую мозоль. Нарост имеет сравнительно мягкую консистенцию, но со временем она становится более плотной и образование начинает воспаляться.
При начале воспалительного процесса у больного появляются жалобы на появление других симптомов деформации Хаглунда:
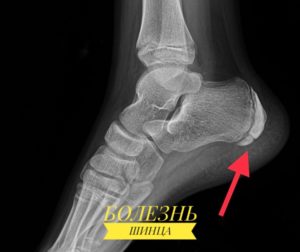
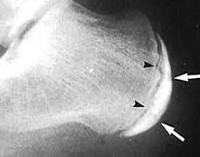
При проведении рентгенографии обнаруживается «высокая пяточная кость» по Spitzy с заостренными шипами.
В большинстве случаев во время отсутствия сильных болей пациенты воспринимают деформацию Хаглунда как косметический дефект. Именно болевой синдром, признаки выраженного воспаления и сложности при выборе обуви заставляют обращаться к специалисту. В запущенных случаях слишком большое и длительное давление со стороны костного нароста может приводить к разрыву ахиллового сухожилия даже без выраженного физического воздействия.
Особенности течения деформации Хаглунда при беременности
Вероятность развития или обострения деформации Хаглунда во время гестации повышается, поскольку у женщины увеличивается вес и возрастает нагрузка на ноги. Сама по себе деформация не опасна для беременности и будущего малыша, но ее болезненные проявления существенно ухудшают психоэмоциональное состояние женщины.
Для предупреждения обострений деформации Хаглунда во время беременности рекомендуется носить только удобную обувь, не допускать чрезмерного превышения веса и пользоваться ортопедическими приспособлениями, которые снижают нагрузку на стопы. При появлении неприятных симптомов рекомендуется консервативное лечение. Медикаментозная терапия назначается в тяжелых случаях и с обязательным учетом срока гестации.
Особенности деформации Хаглунда у детей
Деформация Хаглунда в детском возрасте развивается реже, и обычно ее появление связано с наследственной предрасположенностью или с сочетанием сразу нескольких факторов риска.
Специалисты выделяют ряд особенностей деформации Хаглунда в детском и подростковом возрасте:
Проявления деформации Хаглунда у детей такие же, как и у взрослых.
Осложнения деформации Хаглунда
Последствиями деформации Хаглунда могут становиться различные патологии:
Диагностика деформации Хаглунда
При появлении нароста и боли в области пятки обращение к ортопеду-травматологу должно состояться как можно раньше, поскольку на начальных стадиях патология лучше поддается лечению. После внимательного изучения жалоб и осмотра больного диагностика обязательно дополняется рентгенографией. При отсутствии выраженной костной составляющей в области пятки или для исключения других патологий рекомендуется пройти МРТ.
Для исключения ошибок всегда проводится дифференциальная диагностика деформации Хаглунда с ахиллотендинитом, остеомиелитом, туберкулезом, новообразованиями пяточной кости.
Лечение деформации Хаглунда
Тактика лечения деформации Хаглунда определяется степенью ее выраженности. В большинстве случаев вначале применяется консервативная терапия, и только при ее неэффективности назначаются хирургические методы. Узнать, как избавиться от деформации Хаглунда, поможет всестороннее обследование и консультация врача.
Всем пациентам рекомендуется ношение удобной обуви и применение различных ортопедических приспособлений (стелек, вкладышей), которые снижают нагрузку на ахиллово сухожилие и пяточную кость. Во время обострения деформации Хаглунда следует носить обувь без задника и при необходимости ограничивать нагрузку при помощи ортеза.
В план медикаментозной терапии могут включать различные препараты для местного и системного лечения:
По рекомендации врача основной курс лечения может дополняться методиками народной медицины:
Методы народной медицины не могут заменять медикаментозное лечение, но при правильном применении улучшают его эффективность.
Хорошие результаты при деформации Хаглунда дает физиотерапия. Для повышения эффективности медикаментозного лечения назначаются различные виды физиотерапевтического лечения:
Если попытки консервативной терапии на протяжении 3–4 месяцев не дают желаемого результата или болевой синдром значительно нарастает, то больному рекомендуется консультация хирурга для определения тактики операции по коррекции деформации Хаглунда.
При сильном отеке и воспалении лечение деформации Хаглунда может дополняться введением глюкокортикостероидов в зону поражения. Частые инъекции этих препаратов не рекомендуются, поскольку подобные попытки избежать хирургического лечения повышают риск разрыва ахиллового сухожилия.
Операции при деформации Хаглунда
Деформация Хаглунда лечится хирургическим путем если:
Методика операции для коррекции деформации Хаглунда определяется клиническим случаем и зависит от выраженности костного нароста и присутствия сопутствующих деформаций. Для устранения патологии могут применяться как классические, так и эндоскопические хирургические методики:
После проведения операции пациенту назначается медикаментозная терапия и проводится курс реабилитации. Восстановление больного значительно ускоряется при выполнении артроскопических операций, и при возможности предпочтение отдается именно их выполнению.
Профилактика деформации Хаглунда
Для предупреждения появления деформации Хаглунда рекомендуется:
Для профилактики деформации Хаглунда после ее успешного лечения рекомендуется носить предложенные врачом ортопедические приспособления: стельки, силиконовые вкладыши.
Вопрос-Ответ
Как лечить деформацию Хаглунда народными средствами?
Может ли из-за ношения высоких каблуков развиться деформация Хаглунда?
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Врач ортопед-травматолог высшей категории
Врач ортопед-травматолог второй категории
Какой врач лечит деформацию Хаглунда?
Узнать, какой врач лечит деформацию Хаглунда в клинике МЕДИКОМ, вам помогут операторы колл-центра в подразделениях на Печерске и Оболони. Пройти лечение деформации Хаглунда в городе Киеве помогут наши профессионалы. В нашей клинике созданы все условия для правильной диагностики и эффективного лечения, прием детей ведет детский ортопед-травматолог. Обращайтесь к нам и мы поможем вам избавиться от дискомфорта и боли при ходьбе.
Болезнь шинца
Причины
Болезнь Шинца может иметь 5 стадий:
Симптомы
У разных людей могут проявляться различные признаки как в острой, так и в постепенной форме.
Основные симптомы болезни Шинца:
В некоторых случаях возможна атрофия и гиперестезия кожи на пятке и даже атрофия мышц голени. Перечисленные выше симптомы болезни, как правило, сохраняются на протяжении длительного времени.
Диагностика
Ортопед ставит диагноз, приняв во внимание общую клиническую картину, анамнез и рентгенологические снимки.
1. Рентгенографическая диагностика. Снимок делают в боковой проекции – данный ракурс наиболее информативен.
На 1-й стадии заболевания снимок зафиксирует уплотнение бугра, расширение зазора между бугром и пяточной костью. Также будет заметна пятнистость и неравномерность структуры окостенения, участки разрыхления кости и коркового вещества.
На более поздних стадиях болезни рентгенограмма отразит фрагменты бугра и признаки нового сформированного губчатого вещества кости. Здоровый пяточный бугор может иметь до 4 ядер окостенения, и это зачастую затрудняет диагностику.
2. МРТ и КТ. При возникновении сомнений делают сравнительный снимок пяточных костей обеих ног, отправляют пациентов на МРТ или КТ пяточной кости.
3. Дифференциальная диагностика. Дополнительно проводят дифференциальную диагностику, чтобы исключить такие заболевания, как остеомиелит, бурсит, туберкулез пяточной кости, злокачественные образования, и удостовериться в правильной постановке диагноза.
Здоровая окраска кожи в пораженной области, а также отсутствие некоторых изменений в крови (нормальная СОЭ, отсутствие лейкоцитоза) позволяют исключить вероятность воспаления. В случае злокачественных опухолей или костного туберкулеза у больного наблюдаются такие признаки, как раздражительность и вялость, повышенная утомляемость. Перечисленные выше симптомы в случае болезни Шинца отсутствуют.
Заболевания такого рода, как периостит и бурсит пяточной кости, чаще всего возникают у взрослых, которые страдают от резких утренних болей, первой активности после некоторого перерыва, после чего пациент привыкает, и боль уменьшается.
Если случай все еще вызывает сомнение, может потребоваться консультация онколога или фтизиатра.
Лечение
При выборе методики лечения врачи отталкиваются в первую очередь от общего состояния здоровья больного и степени развития заболевания.
В случае обострения болезни рекомендуют полный покой пораженной стопы, которую обязательно фиксируют с помощью фиксирующей конструкции из гипса.
Как правило, лечение начинается с консервативных методов.
2. Также отдельное внимание нужно уделить обуви:
3. Физиопроцедуры – одно из самых эффективных методов лечения данной болезни. Врач может назначить следующие процедуры: электрофорез, диатермия, ЛФК, массаж, ультразвук с гидрокортизоном. Электрофорез выполняется вкупе с применением лекарственных средств, которые снимут воспаление и облегчат боль (анальгин, новокаин и др.).
4. Домашнее лечение болезни Шинца. В домашних условиях пациент также может облегчить свое состояние и избавиться от болевых ощущений. Для этого следует наложить на стопу согревающие компрессы. Также можно смазывать очаг воспаления обезболивающими противовоспалительными мазями (ибупрофеновая мазь, «Троксевазин», «Фастум гель» и т.д.). Чтобы восстановить кровообращение, врач может прописать специализированные средства, такие как: «Дибазол», «Берлитион», «Эуфиллин».
Если консервативное лечение не дало результатов, врач может назначить проведение операции – невротомия подкожного и большеберцового нерва. Суть операции заключается в полном поперечном отсекании нервного ствола.
Если до операции пациент передвигался без сторонней помощи, ему полагается носить простую ортопедическую обувь, в случае необходимости он может использовать костыли. Если же до хирургического вмешательства больной самостоятельно не ходил, ему предлагается восстанавливать навыки стояния с помощью специальных аппаратов с захватами коленного сустава.
Болезнь шинца у детей что это значит лечение
Чаще всего поражает девочек — 7–8 лет, мальчиков реже, в возрасте 9–11 лет. У взрослых встречается очень редко. Заболевание связано с постепенным разрушением пяточной кости, что сопровождается болями.
Отсутствие терапии может привести к хромоте. В патологический процесс могут вовлекаться как обе, так и одна конечность. Пяточная кость — самая крупная кость стопы, она несет значительную часть нагрузки при беге, ходьбе и прыжках. На задней поверхности кости есть выступающий пяточный бугор, который и поражается при болезни Шинца. Причины, данной патологии до сих пор не выявили. Но есть некоторые факторы, которые могут способствовать развитию заболевания:
Болезнь Шинца и спорт
При таком заболевании занятие спортом запрещается. Таких детей освобождают от посещения уроков физ. культуры, тренировок. До снижения симптоматики, или выздоровления, стопу необходимо подвергать минимальным физическим нагрузкам. Болезнь Шинца, в отдельных случаях может стать причиной отказа от спортивной карьеры.
Лечение обычно консервативно
Одним из самых незаменимых методов лечения является физиотерапия
Прогноз при болезни Шинца
Благоприятный – симптомы исчезают в течение 1,5-2 лет. Иногда боли сохраняются более длительное время, вплоть до полного завершения роста стопы, но при правильном лечении исходом в таких случаях тоже становится полное выздоровление.
Профилактика
Предусматривает исключение избыточных нагрузок, продуманный режим тренировок при занятиях спортом.
В ООО «Медицинский Центр Власова» применяется авторский комплекс процедур, который быстро, с устойчивым эффектом избавляет даже сильнейшие боли при данном заболевании.
Болезнь Шинца – это асептический некроз бугра пяточной кости. Чаще страдают девочки подросткового возраста. Причина развития окончательно не выяснена. Патология проявляется постепенно усиливающимися болями в области пяточного бугра. Боли становятся более интенсивными при движениях и нагрузке. Со временем из-за выраженного болевого синдрома пациенты начинают ходить с опорой только на переднюю часть стопы. Диагноз выставляется на основании симптомов и характерных рентгенологических признаков. Лечение обычно консервативное, включает ограничение нагрузки на конечность, ЛФК, физиопроцедуры, медикаментозную терапию. В отдельных случаях показаны операции.
МКБ-10
Общие сведения
Болезнь Шинца (остеохондропатия бугра пяточной кости, болезнь Хаглунда-Шинца) – остеопатия апофиза (бугра) пяточной кости. Провоцирующим моментом являются постоянные перегрузки стопы (обычно при занятиях спортом) и повторяющиеся травмы пяток, иногда незначительные. Как правило, данная остеохондропатия развивается у девочек 10-16 лет, мальчики страдают реже. Нередко поражаются обе пятки. По мере взросления болезнь самопроизвольно проходит. Боли в пятке могут сохраняться достаточно долго, порой – до завершения роста ребенка. Данная патология чаще выявляется у спортсменок, однако иногда встречается и у малоактивных детей. Относится к заболеваниям юношеского и детского возраста, у взрослых встречается очень редко.
Причины
Причиной возникновения болезни Шинца является асептический некроз пяточного бугра, который может возникать в результате генетической предрасположенности, нарушений обмена, нейротрофических расстройств, перенесенных инфекций и частых травм стопы. Пусковым фактором становится высокая механическая нагрузка на бугор пяточной кости, сухожилия стопы и ахиллово сухожилие.
Генетическая предрасположенность определяет малое количество или уменьшенный диаметр сосудов, участвующих в кровоснабжении пяточной кости, а инфекции, травмы и другие обстоятельства оказывают неблагоприятное влияние на состояние артерий. Из-за чрезмерных нагрузок тонус сосудов нарушается, участок кости перестает в достаточном количестве получать питательные вещества, развивается асептический некроз (разрушение кости без воспаления и участия инфекционных агентов).
Патанатомия
Пяточная кость – самая крупная кость стопы, по своей структуре относится к губчатым костям. Она несет значительную часть нагрузки на стопу при беге, ходьбе и прыжках, участвует в образовании нескольких суставов, является местом прикрепления связок и сухожилий. На задней поверхности кости есть выступающий участок – пяточный бугор, который и поражается при болезни Шинца. В средней части к этому бугру прикрепляется ахиллово сухожилие, а в нижней – длинная подошвенная связка.
Классификация
В травматологии и ортопедии выделяют пять стадий болезни Шинца:
Симптомы болезни Шинца
Обычно заболевание развивается в пубертатном возрасте, хотя возможно и более раннее начало – описаны случаи патологии у пациентов 7-8 лет. Начинается исподволь. Возможны как острые, так и постепенно усиливающиеся боли в пятке. Болевой синдром возникает преимущественно после нагрузки (бега, продолжительной ходьбы, прыжков).
В области пяточного бугра появляется видимая припухлость, однако признаки воспаления (гиперемия, характерное давление, жжение или распирание) отсутствуют. Отличительными признаками болевого синдрома при болезни Шинца является появление болей при вертикальном положении тела через несколько минут или сразу после опоры на пятку, а также отсутствие болей в ночное время и в покое.
Тяжесть заболевания может различаться. У части пациентов болевой синдром остается умеренным, опора на ногу нарушается незначительно. У другой части боли прогрессируют и становятся настолько невыносимыми, что опора на пятку полностью исключается. Больные вынуждены ходить, опираясь только на средний и передний отделы стопы, у них возникает потребность в использовании трости или костылей.
При внешнем осмотре у большинства пациентов выявляется умеренный локальный отек и атрофия кожи. Нередко имеет место нерезко или умеренно выраженная атрофия мышц голени. Характерной особенностью болезни Шинца является кожная гиперестезия и повышенная тактильная чувствительность пораженной области. Пальпация области пяточного бугра болезненна. Разгибание и сгибание стопы затруднены из-за боли.
Диагностика
Диагноз болезнь Шинца выставляется специалистом-ортопедом с учетом анамнеза, клинической картины и рентгенологических признаков. Наиболее информативен снимок в боковой проекции. Рентгенография пяточной кости на 1 стадии заболевания свидетельствует об уплотнении бугра, расширении щели между бугром и собственно пяточной костью. Выявляется также пятнистость и неравномерность структуры ядра окостенения, участки разрыхления кости и коркового вещества и смещенные в сторону от центра секвестроподобные тени.
На поздних стадиях на рентгенограммах видны фрагменты бугра, а затем признаки перестройки и формирования нового губчатого вещества кости. В норме пяточный бугор может иметь до четырех ядер окостенения, что часто затрудняет рентгендиагностику. В сомнительных случаях выполняют сравнительную рентгенографию обеих пяточных костей либо направляют пациентов на КТ пяточной кости или МРТ пяточной кости.
Дифференциальная диагностика проводится с бурситом и периоститом пятки, остеомиелитом, костным туберкулезом, злокачественными новообразованиями и острыми воспалительными процессами. Исключить воспаление помогает нормальная окраска кожи в пораженной области и отсутствие специфических изменений крови – СОЭ в норме, лейкоцитоза нет. Для костного туберкулеза и злокачественных опухолей характерны вялость, раздражительность, отказ от привычного уровня физической активности из-за повышенной утомляемости. При болезни Шинца все перечисленные проявления отсутствуют.
Бурсит и периостит пяточной кости развиваются преимущественно у взрослых, резкие боли возникают по утрам и при первых движениях после перерыва, затем пациент «расхаживается» и боль обычно уменьшается. Болезнью Шинца страдают подростки, боль усиливается после нагрузки. Окончательно дифференцировать болезнь Шинца от других заболеваний помогает рентгенография, МРТ и КТ. В сомнительных случаях может потребоваться консультация онколога или фтизиатра.
Лечение болезни Шинца
Лечение обычно консервативное, осуществляется в условиях травмпункта или амбулаторного ортопедического приема. Пациенту рекомендуют ограничить нагрузку на ногу, назначают специальные гелевые подпяточники или ортопедические стельки. При резких болях возможна кратковременная фиксация гипсовой лонгетой. Больного направляют на озокерит, электрофорез новокаина с анальгином, ультразвук и микроволновую терапию. Для уменьшения болей применяют лед, назначают препараты из группы НПВП. Показан также прием сосудорасширяющих средств, витаминов В6 и В12.
После уменьшения болей нагрузку на ногу можно возобновить, используя обувь с устойчивым широким каблуком. Ходить в обуви на сплошной подошве не рекомендуется – это увеличивает нагрузку на пяточную область и затягивает выздоровление. В отдельных случаях при невыносимых болях и отсутствии эффекта от консервативной терапии выполняют хирургическое вмешательство – невротомию подкожного и большеберцового нервов и их ветвей. Следует учитывать, эта операция не только полностью избавляет пациента от боли, но и приводит к потере кожной чувствительности в области пятки.
Прогноз и профилактика
Прогноз при болезни Шинца благоприятный – обычно все симптомы исчезают в течение 1,5-2 лет. Иногда боли сохраняются в течение более длительного времени, вплоть до полного завершения роста стопы, но исходом в таких случаях тоже становится полное выздоровление. Профилактика предусматривает исключение избыточных нагрузок, продуманный режим тренировок при занятиях спортом.
Болезнь Шинца у детей
Остеохондропатия бугра пяточной кости, называемая также болезнью Шинца (по фамилии впервые описавшего ее швейцарского ученого), не слишком распространена. Встречается она у детей в возрасте семи-пятнадцати лет, а также у ведущих активный образ жизни взрослых, например у любителей спорта. Однако другие патологии нижних конечностей у ребенка, например плоскостопие, способные отрицательно повлиять на всю его дальнейшую жизнь, встречаются весьма часто. Для их профилактики эффективен, в частности, детский ортопедический коврик-пазл, купить который сейчас – не проблема.
Причины болезни Шинца
Большинство специалистов полагает, что этот недуг появляется вследствие значительных нагрузок на пятку либо ее неоднократного травмирования и частых ушибов, а также под влиянием многих других факторов. Среди них – чрезмерная нагрузка на сухожилия стопы, патологии эндокринной системы с гормональными сбоями, заболевания сосудов с затруднениями кровотока в ногах, недостаточное поступление кальция в организм, генетическая предрасположенность.
Течение заболевания у детей
Данный недуг у девочек возникает преимущественно в семь-восемь лет, у мальчиков – в девять-одиннадцать. Страдают обе нижние конечности или одна (второй вариант наблюдается чаще). Заболевание протекает в несколько стадий. На первой – асептическом некрозе – происходит затруднение питания тканей пятки, вследствие чего возникает участок нечувствительности. На второй стадии – импрессионном переломе – некрозные ткани не могут функционировать и нести должные нагрузки, наблюдается продавливание какого-либо одного из участков пяточной кости и вжатие его в другой. На третьей стадии данного заболевания – фрагментации – продавленная часть пяточной кости делится на несколько отломков. На четвертой стадии происходит рассасывание омертвелых тканей. На пятом этапе заболевания – репарации – на месте некроза происходит возникновение новой соединительной ткани, замещаемой некоторое время спустя образующейся другой костью.
Сначала данная патология проявляется пяточными болями, их ребенок ощущает при долгой ходьбе, беге или прыжках. Затем возникает припухлость пятки, чувствуется сильная боль при нажатии на нее. Сгибать и разгибать стопу становиться тяжело. Пораженный участок краснеет, его температура повышается. При ходьбе ребенок хромает. Боль, распространившаяся на место соединения ахиллова сухожилия с костью пятки, утихает лишь при долгом лежачем положении ребенка. Впоследствии на пострадавшую ногу становится невозможно вставать, приходится применять костыль или трость для снижения нагрузки на нее. Для минимизации болевых ощущений ребенок старается ступать не на пятку, а на пальцы ног.
У некоторых страдающих данным недугом он проявляется несильными болями, которые не слишком осложняют жизнедеятельность человека. Другим же становится тяжело ходить, а постоянные мучительные боли не дают спать. Могут атрофироваться мышцы голени. Остеохондропатия пяточной кости у разных страдающих данным недугом детей может протекать с неодинаковой скоростью. При возникновении болей в пяточной области следует незамедлительно обратиться к ортопеду для своевременной постановки правильного диагноза и начала терапии.
Лечение болезни Шинца у детей
В дни обострения данного недуга пострадавшей стопе обеспечивается полный покой, для чего она фиксируется с применением гипсовой лонгеты. Терапия этого заболевания преимущественно консервативная с использованием различных препаратов, физиопроцедур, компрессов.
Лечение медикаментами предусматривает применение парацетамола, ибупрофена, диклофенака, кетопрофена, напроксена, нимесулида и других средств. Также используются препараты, улучшающие кровоток и питание тканей, витамины (особенно группы B). Для местного применения задействуются обезболивающие мази. Эффективны компрессы с димексидом.
В рамках физиотерапии возможно использование ультразвука с гидрокортизоном, диатермии или электрофореза, а также озокеритных аппликаций, улучшающих периферическое кровообращение и снижающих мышечный тонус. Отличный эффект дает массаж, причем не только стопы, а и всего тела. Также показаны упражнения лечебной физкультуры, помогающие улучшить кровоток в пострадавшей ноге и нормализовать питание тканей стопы, минимизировать боль, укрепить связки и усилить мышцы. Набор упражнений назначается ортопедом в каждой конкретной ситуации, исходя из состояния больного.
Изредка при остеохондропатии бугра пяточной кости не помогает консервативная терапия. Тогда показано хирургическое лечение. При операции производят поперечное отсечение подкожного и большеберцового нервов. Это может привести к тому, что вместе с болью исчезает и чувствительность пятки, в то же время способность ходить нисколько не ухудшается.
Народное лечение этого недуга заключается в следующем. Двести-четыреста граммов морской соли растворяют в теплой воде, в нее погружают стопы не менее чем на четверть часа. По окончании процедуры ноги моют и тщательно вытирают.
Остеохондропатия бугра пяточной кости при должной и проведенной вовремя терапии совершенно излечивается. Но если не принять меры, бугор пятки на всю жизнь останется гипертрофированным и деформированным. Поэтому, когда у ребенка проявляются какие-либо симптомы из вышеперечисленных, следует незамедлительно обратиться к ортопеду. Целесообразно также не забывать о профилактических мерах, ведь любую болезнь легче предотвратить, чем лечить. Стоит использовать массажный ортопедический коврик для детей от плоскостопия, сколиоза, рахита и других костных патологий. Он активизирует кровообращение в нижних конечностях, позитивно влияет на нервные окончания и суставы стоп, укрепляет кости ног, что особенно важно в детском возрасте.