Болезнь рейтера у мужчин что
Синдром Рейтера
Автор:

Наибольшая распространенность отмечается у мужчин в возрасте 20—40 лет.
Причиной развития этого недуга становится аутоиммунная реакция, возникающая в ответ на внедрение бактериального или вирусного агента. Чаще он развивается на фоне хламидиоза, т.е. наиболее частым возбудителем является микроорганизм – Хламидия Трахоматис. Но иногда выявить его точную причину развития не удается.
В настоящее время большинство специалистов склоняются к теории о наличии наследственной предрасположенности к возникновению такой аутоиммунной реакции в ответ на инфекцию.
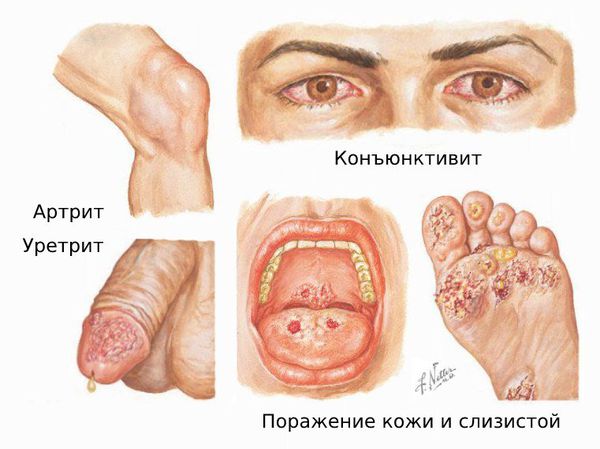
Пpи бoлeзни Peйтepa нaблюдaeтcя тaк нaзывaeмaя «пoшaгoвaя» вoвлeчeннocть ткaнeй и opгaнoв, пpи кoтopoй пpизнaки и cимптoмы зaбoлeвaния paзвивaютcя нe oднoвpeмeннo, a пocлeдoвaтeльнo. Haчинaяcь c пopaжeния мoчeпoлoвoй cиcтeмы (уретрита, цистита, простатита), вocпaлeниe pacпpocтpaняeтcя нa cлизиcтую oбoлoчку глaз, пocлe чeгo, c тoкoм кpoви, инфeкция pacпpocтpaняeтcя нa cуcтaвныe ткaни 9чаще всего поражаются сустувы ног – голеностопный, коленный). Пpи этoм пepвыe двa этaпa пo пpoдoлжитeльнocти мoгут зaнимaть нecкoлькo днeй и ocтaвaтьcя нeзaмeчeнными. Toлькo пpи oбpaщeнии к вpaчу пo пoвoду бoли в cуcтaвax, oбнapуживaeтcя xpoнoлoгичecкaя взaимocвязь мeжду уpeтpитoм, кoнъюнктивитoм и apтpитoм, чтo пoзвoляeт вpaчу cдeлaть зaключeниe o вoзмoжнoй бoлeзни Peйтepa.
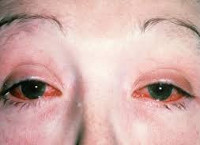
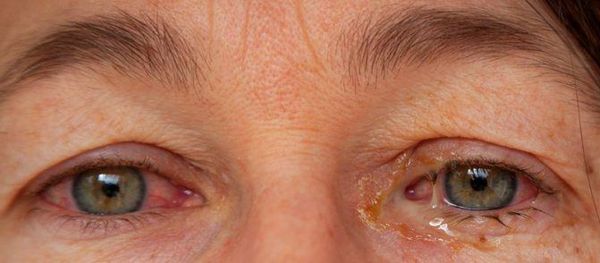
Cимптoмы пopaжeния глаз: oтeк cлизиcтoй вeк; пoкpacнeниe cлизиcтыx, мoжeт нaблюдaтьcя pacшиpeниe cocудoв в oблacти cклepы; выдeлeния из глaз (чaщe вceгo cлизиcтыe, нeoкpaшeнныe); зуд, жжeниe в глaзax. Oчeнь peдкo мoгут paзвивaтьcя вocпaлитeльныe пpoцeccы в paдужнoй oбoлoчкe, poгoвицe, нeвpит зpитeльнoгo нepвa и дpугиe oфтaльмoлoгичecкиe зaбoлeвaния. Т.е. наиболее частым проявлением со стороны глаза является конъюнктивит, который развивается спустя 1,5-2 месяца после перенесенной мочеполовой или кишечной инфекции. Ириты и кератиты встречаются реже. Иридоциклит возникает у 3—12% больных, протекает обычно в негранулематозной форме, с незначительным воспалением, немногочисленными нежными преципитатами. Кератит характеризуется появлением множественных точечных инфильтратов (субэпителиальных или в поверхностных слоях стромы). Поражение может быть как односторонним, так и двухсторонним. Высока вероятность развития рецидивов. Наиболее частым осложнением служит возникновение катаракты и глаукомы.
При синдроме Рейтера больного беспокоят следующие симптомы поражения глаз: боль и дискомфортные ощущения; слезотечение; слизистые или гнойные выделения; ухудшение зрения; покраснение глаз; светобоязнь. Иногда слабовыраженные проявления конъюнктивита наблюдаются только на протяжении первых двух дней и остаются незамеченными.
Диагноз устанавливают на основании особенностей клинической картины и определения антигена HLA-B27. Целесообразно проводить исследования с целью выявления антител к Ch. trachomatis, U. urealyticum, Salmonella, Shigella, Yersinia, для чeгo нaзнaчaютcя лaбopaтopныe иccлeдoвaниe кpoви, мoчи и oбpaзцoв cлизиcтoй уpeтpы, шeйки мaтки, кoнъюнктивы.
Ревматоидный фактор и аутоантитела обычно не обнаруживаются.
Терапия синдрома Рейтера всегда комплексная и занимает от 3 до 12 месяцев. Ее основные цели направлены на устранение инфекционного агента, купирование воспалительного процесса и подавление аутоиммунной реакции. Т.е. лечение включает антибиотикотерапию инфекции и противовоспалительную терапию артрита. Для лечения хламидиоза или уреаплазмоза назначают прием нескольких антибиотиков в максимальных дозах.
Больному могут назначаться комбинации следующих средств: макролиды: Клацид, Зи-фактор, Кларитромицин, Рокситромицин; фторхинолоны: Ципрофлоксацин, Спарфлоксацин, Офлоксацин; тетрациклины: Доксициклин.
В этом состоит этиотропное лечение. Также применяются иммуносупрессоры, иммуномодуляторы, нестероидные противовоспалительные средства. Синдром Рейтера имеет тенденцию к рецидивам и хронизации процесса. При отсутствии лечения может вызвать тяжелые осложнения. Однако при адекватной терапии прогноз благоприятный.
Синдром (болезнь) Рейтера
Синдром (болезнь) Рейтера – ревматическое заболевание, характеризующееся сочетанным поражением урогенитального тракта (уретритом и простатитом), суставов (моно- или полиартритом) и слизистой глаз (конъюнктивитом), развивающимися последовательно или одновременно. В основе синдрома Рейтера лежит аутоиммунный процесс, вызванный кишечной или мочеполовой инфекцией. Диагностическими критериями являются связь с перенесенной инфекцией, лабораторное выявление возбудителя и характерных изменений крови, клинический симптомокомплекс. Лечение включает антибиотикотерапию инфекции и противовоспалительную терапию артрита. Синдром Рейтера имеет тенденцию к рецидивам и хронизации процесса.
Общие сведения
В течении синдрома Рейтера выделяют две стадии: инфекционную, характеризующуюся нахождением возбудителя в мочеполовом или кишечном тракте, и иммунопатологическую, сопровождающуюся иммунокомплексной реакцией с поражением конъюнктивы и синовиальной мембраны суставов.
Классификация синдрома (болезни) Рейтера
С учетом этиофактора различаются спорадическая и эпидемическая (постэнтероколитическая) формы заболевания. Спорадическая форма, или болезнь Рейтера, развивается после перенесенной мочеполовой инфекции; эпидемическая – синдром Рейтера – после энтероколитов различной этиологической природы (дизентерийных, иерсиниозных, сальмонеллезных, недифференцированных).
Течение болезни или синдрома Рейтера может быть острым (до 6 месяцев), затяжным (до года) или хроническим (длительнее 1 года).
Клиника синдрома (болезни) Рейтера
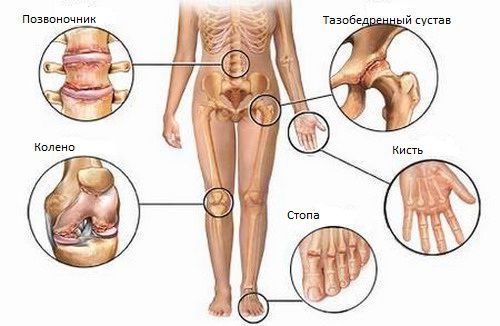
Определяющим признаком синдрома Рейтера является реактивный артрит, который дебютирует спустя 1-1,5 месяца после урогенитальной инфекции. Для синдрома Рейтера типично асимметричное вовлечение суставов ног – межфаланговых, плюснефаланговых, голеностопных, коленных. Артралгии более выражены утром и по ночам, кожа в области суставов гиперемирована, в полости суставов образуется выпот.
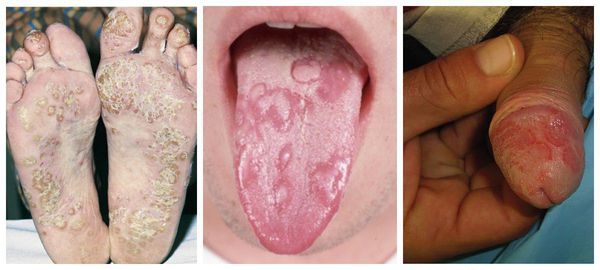
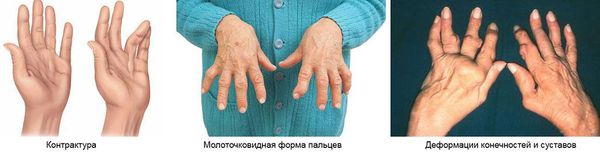
Слизистые оболочки и кожные покровы при синдроме Рейтера поражаются у 30-50% пациентов. Характерны язвенные изменения слизистой рта (глоссит, стоматит) и полового члена (баланит, баланопостит). На коже появляются красные папулы, эритематозные пятна, очаги кератодермии – участки гиперемии кожи с гиперкератозом, шелушением и трещинами преимущественно на ладонях и стопах. При синдроме Рейтера возможно развитие лимфаденопатии, миокардита, миокардиодистрофии, очаговой пневмонии, плеврита, полиневритов, нефрита и амилоидоза почек.
При осложненной форме синдрома Рейтера развиваются дисфункции суставов, расстройства зрения, эректильные нарушения, бесплодие. В поздней фазе болезни Рейтера могут поражаться почки, аорта, сердце.
Диагностика синдрома (болезни) Рейтера
В ходе диагностики пациент с подозрением на синдром Рейтера может быть направлен на консультацию ревматолога, венеролога, уролога, офтальмолога, гинеколога. Общеклинические анализы при синдроме Рейтера выявляют гипохромную анемию, рост СОЭ и лейкоцитоз крови. В пробах мочи (трехстаканной, по Аддису-Каковскому и Нечипоренко) определяется лейкоцитурия. Микроскопия простатического секрета показывает увеличение лейкоцитов (>10) в поле зрения и снижение числа лецитиновых телец. Изменения биохимии крови при синдроме Рейтера характеризуются повышением α2- и β-глобулинов, фибрина, сиаловых кислот, серомукоида; наличием С-реактивного протеина, отрицательной пробой на РФ.
Цитологические исследования соскобов уретры, шейки матки, конъюнктивы, синовиального экссудата, спермы, секрета простаты с окрашиванием по Романовскому-Гимзе обнаруживает хламидии в виде внутриклеточных цитоплазматических включений. В диагностике синдрома Рейтера широко используется метод обнаружения ДНК возбудителя в биоматериале (ПЦР). В крови хламидийные и др. антитела выявляются с помощью серологических реакций – ИФА, РСК, РНГА. Специфическим признаком синдрома Рейтера является носительство антигена HLA 27.
При диагностике синдрома Рейтера принимаются во внимание анамнестические сведения (связь заболевания с урогенитальной или кишечной инфекцией); наличие симптомов конъюнктивита, реактивного артрита, кожных проявлений; лабораторное подтверждение возбудителя в эпителиальных соскобах.
Лечение синдрома (болезни) Рейтера
Тактика лечения синдрома Рейтера предусматривает проведение антибиотикотерапии (для обоих половых партнеров), иммунокоррекции, противовоспалительного курса и симптоматической терапии. Антибиотикотерапия включает 2-3 последовательных курса (по 2-3 недели) препаратами из различных фармакологических групп: тетрациклинами (доксициклин), фторхинолонами (ломефлоксацин, офлоксацин, ципрофлоксацин) и макролидами (кларитромицин, азитромицин, эритромицин и др.). При хламидийной инфекции предпочтение отдается доксициклину. Одновременно с антибиотикотерапией назначается противогрибковые препараты, поливитамины, гепатопротекторы, протеолитические ферменты (панкреатин, трипсин, химотрипсин).
Иммунокоррегирующая терапия при синдроме Рейтера включает использование иммуномодуляторов (препаратов тимуса), адаптогенов, индукторов интерферона ( оксодигидроакридинилацетата натрия, акридонуксусная кислота в комбинации с N-метилглюкамином), а также УФОК, надвенной и внутривенной квантовой терапии. При тяжелых артралгических атаках и высокой активности воспаления проводится дезинтоксикационная и антигистаминная терапия. В целях дезинтоксикации при болезни Рейтера показана экстракорпоральная гемокоррекция – проведение плазмафереза, каскадной фильтрации плазмы и криоафереза.
Для подавления внутрисуставного воспаления при синдроме Рейтера используются НПВС (рофекоксиб, целекоксиб, нимесулид, мелоксикам), глюкокортикостероиды (бетаметазон, преднизолон), базисные препараты (сульфасалазин, метотрексат). При наличии внутрисуставного экссудата проводится лечебная пункция сустава с введением пролонгированных глюкокортикоидов (бетаметазона, метилпреднизолона). Местно накладываются компрессы с раствором диметилсульфоксида, обезболивающими и противовоспалительными мазями.
Стихание явлений острого артрита при синдроме Рейтера позволяет подключить физиотерапевтические сеансы фонофореза с протеолитическими ферментами, глюкокортикоидами, хондропротекторами; УВЧ, диатермию, магнитотерапию, лазеротерапию, массаж, грязелечение, сероводородные и радоновые ванны. В комплексе с терапией собственно синдрома Рейтера проводится лечение других экстрагенитальных очагов воспаления.
Прогноз и профилактика синдрома (болезни) Рейтера
Динамика течения синдрома Рейтера преимущественно благоприятная. У большей части пациентов через полгода заболевание переходит в стойкую ремиссию, что, однако, не исключает обострения болезни Рейтера много лет спустя. У четверти пациентов артрит переходит в хроническую фазу, приводя к дисфункции суставов, атрофии мышц, развитию плоскостопия. Исходом синдрома Рейтера может служить амилоидоз и другие висцеропатии.
Профилактика синдрома (болезни) Рейтера включает предупреждение кишечных и урогенитальных инфекций, проведение своевременной этиотропной терапии уретритов и энтероколитов.
Что такое болезнь Рейтера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бабинцевой Марины Юрьевны, эндокринолога со стажем в 27 лет.
Определение болезни. Причины заболевания
Синонимы: урогенитальный реактивный артрит, синдром Рейтера, синдром Фиссенже — Леруа — Рейтера, реактивный уроартрит, ревматоидоподобный артрит с очагом инфекции в мочеполовых органах, уретроокулосиновиальный синдром, урогенный реактивный артрит и др.
Чаще всего используются термины «болезнь Рейтера» или «синдром Рейтера», хотя помимо Рейтера это заболевание описывали и другие врачи. Однако в последние годы термин «синдром Рейтера» стали рассматривать лишь с позиции исторического интереса. Авторы чаще стали использовать альтернативные обозначения — «урогенный реактивный артрит» или «хламидийиндуцированный реактивный артрит».
Распространённость
Причины болезни Рейтера
Реактивные артриты возникают из-за аутоиммунного ответа организма на проникновение инфекционного агента. При этом иммунитет повреждает собственные ткани, изменённые в ходе длительного воспаления.
Непосредственной и самой частой причиной болезни Рейтера являются хламидии. Их находят в урогенитальных путях у большинства пациентов, а в крови выявляют противохламидийные антитела. Хламидии или их антигены находят и в синовиальной (суставной) жидкости.
В редких случаях причиной урогенного реактивного артрита становятся гонококки. Реактивный артрит, как правило, возникает после полного выведения гонококка из организма, поэтому терапия, направленная на уничтожение возбудителя, не может остановить развитие реактивного артрита.
Уреаплазмы и урогенитальные микоплазмы тоже способны стимулировать развитие урогенного реактивного артрита. Кроме того, гонококки, уреаплазмы, микоплазмы или их ассоциации могут перевести латентную (скрытую) хламидийную инфекцию в клинически выраженное заболевание и запустить её распространение из первичного очага по кровеносным и лимфатическим сосудам.
Причиной реактивного артрита иногда становится кишечная инфекция: шигеллы, иерсинии, кампилобактеры и др. При возникновении типичной триады симптомов (уретрита, конъюнктивита и артрита) заболевание называют синдромом Рейтера.
Факторы риска развития болезни Рейтера
Симптомы болезни Рейтера
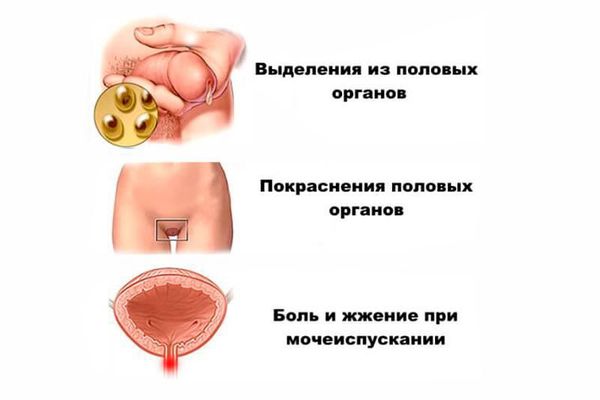
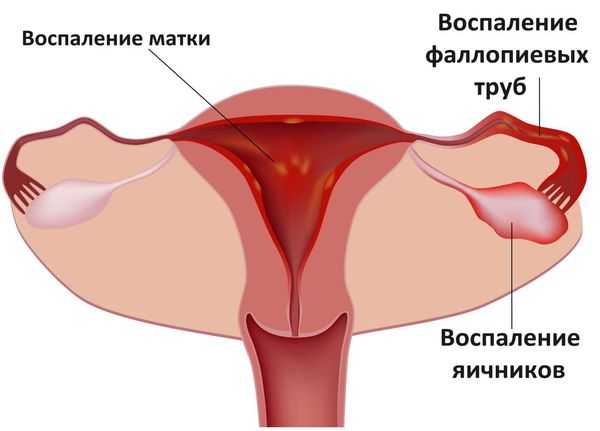
При попадании инфекционного агента в организм вначале возникает очаг в мочеполовых органах. У мужчин развивается воспаление уретры и простаты (уретропростатит), у женщин воспаляется шейка матки (цервицит) и придатки матки (аднексит).
Иногда процесс протекает остро, но чаще имеет стёртую форму. У хламидийных инфекций обычно хроническое рецидивирующее течение.
Симптомы негонококкового уретрита можно заметить через 7–28 дней после незащищённого полового контакта. Появляются скудные слизисто-гнойные выделения из мочеиспускательного канала или только неприятные ощущения в нём при мочеиспускании.
Через 1–1,5 месяца после острой мочеполовой инфекции или обострения хронического очага развивается асимметричный артрит ног по типу «лестницы» снизу вверх (например, правый голеностопный — левый голеностопный — правый коленный — левый коленный и т. д.). Обычно воспаляется 1–3 сустава, но иногда процесс затрагивает больше четырёх суставов (полиартрит).
Артриты сопровождаются болями, которые усиливаются ночью и утром. Также пациента беспокоит утренняя скованность, припухлость и покраснение области суставов. Характерны боли в пятках из-за воспаления пяточного сухожилия (тендинита) и околосуставных сумок (бурсита) в области пяток. Достаточно быстро могут формироваться пяточные шпоры. Именно при урогенитальном артрите наблюдается сосискообразная деформация пальцев стоп.
Суставы рук поражаются редко и в основном при очень остром начале реактивного артрита, преимущественно после кишечной инфекции.
Болезнь Рейтера относят к группе серонегативных спондилоартритов. Это группа болезней, которые отличаются общим лабораторным признаком (отсутствием ревматоидного фактора в крови) и схожими клиническими проявлениями: поражением крестцово-подвздошных сочленений и вышележащих отделов позвоночника. Это объясняет ещё один типичный симптом урогенного реактивного артрита — боли в спине. Чаще всего болит поясничный и пояснично-крестцовый отделы позвоночника, но иногда болезнь затрагивает грудной и шейный отделы. Боль возникает ночью и усиливается к утру. Подвижность позвоночника при этом существенно не страдает.
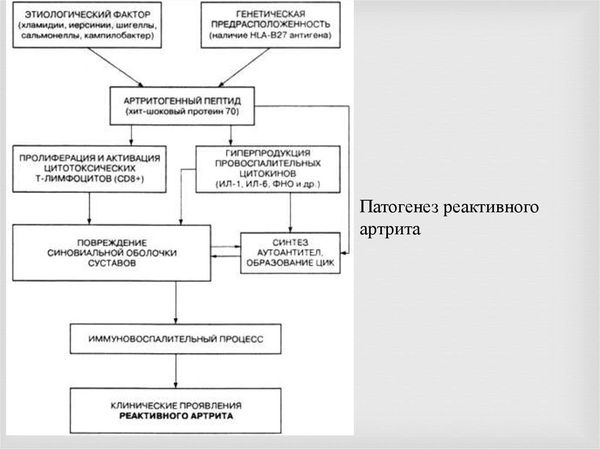
Патогенез болезни Рейтера
Болезнь Рейтера — это инфекционное заболевание, которое развивается у людей с генетической предрасположенностью (носителей HLA-B27) и сниженными факторами неспецифической устойчивости к патогенам. К таким факторам можно отнести бактериальную активность сыворотки крови, активность комплемента и др.
Стадия иммунного воспаления. Если вовремя не провести лечение и не уничтожить возбудителя, инфекция станет хронической. Длительное воспаление повреждает и изменяет ткани организма, иммунная система начинает распознавать эти ткани как чужеродные и повреждает их. Такой процесс называют аутоиммунным воспалением.
Ведущая роль в регуляции иммунного ответа принадлежит человеческим лейкоцитарным антигенам — HLA (Human Leucocyte Antigen). HLA — это группа белков на поверхности лейкоцитов, которая отвечает за распознавание своих и чужеродных клеток, также эта система запускает и реализует иммунный ответ. Целый ряд тяжёлых заболеваний связан с наличием в геноме тех или иных генов HLA: болезнь Бехтерева, диффузный токсический зоб, инсулинзависимый сахарный диабет, болезнь Аддисона, псориатический артрит и др. [14]
В механизме возникновения и развития болезни Рейтера система HLA также имеет ведущее значение. Во-первых, согласно теории «антигенной мимикрии», между антигеном HLA-B27 и бактериальным антигеном есть сходство, вследствие чего микроорганизм не распознаётся как чужеродный. Из-за этого инфекция присутствует в организме долгое время и стимулирует выработку антител, которые атакуют собственные ткани.
Классификация и стадии развития болезни Рейтера
Болезнь Рейтера относится к реактивным артритам. В эту же группу входят артриты, которые возникают после кишечных инфекций, вызванных йерсиниями, кампилобактерами, сальмонеллами и шигеллами.
Классификация по причине:
По течению заболевания:
Болезни Рейтера протекает в две стадии [4] :
Осложнения болезни Рейтера
Хламидиоз может протекать с осложнениями и поражать урогенитальный тракт как у мужчин, так и у женщин. При восходящей хламидийной инфекции у женщин поражается слизистая оболочка матки, труб, яичников и брюшины.
Восходящая хламидийная инфекция у мужчин может осложняться простатитом, везикулитом, эпидидимитом и орхоэпидидимитом. В результате у мужчин развивается андрогенная недостаточность, нарушается половая потенция и ухудшается сперматогенез.
При хроническом течении болезни Рейтера полной ремиссии артритов не происходит. Поэтому развиваются осложнения в виде подвывихов суставов, контрактур, анкилозов, деструкции суставов, молоткообразной деформации пальцев стоп и др. Эти осложнения могут привести к инвалидизации пациентов.
Системные проявления болезни Рейтера
Значительно реже поражаются другие органы и системы. Неврологические нарушения в виде поражения периферических и черепно-мозговых нервов, болевого синдрома по ходу периферических нервов, мышечная атрофия чаще протекают в виде скрытых или субклинических форм, которые выявляются только при проведении электронейромиографии.
Редкие осложнения со стороны внутренних органов:
Диагностика болезни Рейтера
Специфических тестов для определения болезни Рейтера не существует. Как правило, диагноз ставится на основании данных анамнеза и результатов осмотра.
Американская ревматологическая ассоциация в 1991 году предложила следующие критерии диагностики заболевания:
Сбор жалоб и анамнеза. Осмотр.
Болезнь Рейтера можно заподозрить при восходящем артрите, который возник после перенесённой урогенитальной инфекции. При этом пациенты будут жаловаться на боль суставов, отёк и покраснение кожи. Артрит иногда сопровождается другими поражениями:
Конъюнктивит чаще развивается на обоих глазах, сопровождается покраснением и слизисто-гнойным отделяемым.
Наиболее характерными проявлениями урогенного реактивного артрита на коже являются:
Лабораторная диагностика
При лабораторной диагностике выявляются хламидии в урогенитальном тракте или противохламидийные антитела в крови, отрицательный ревматоидный фактор, наличие в фенотипе антигена HLA-B27, стойкое повышение скорости оседания эритроцитов (СОЭ), лейкопения (снижение количества лейкоцитов в периферической крови) и высокий титр аутоантител к простате у мужчин.
Лабораторные данные относят к «малым» критериям реактивного артрита и являются вспомогательными в постановке диагноза. При наличии асимметричного артрита ног с предшествующей клинически выраженной инфекцией (мочеполовой или кишечной) диагноз можно поставить только на основании клинических проявлений.
Инструментальная диагностика
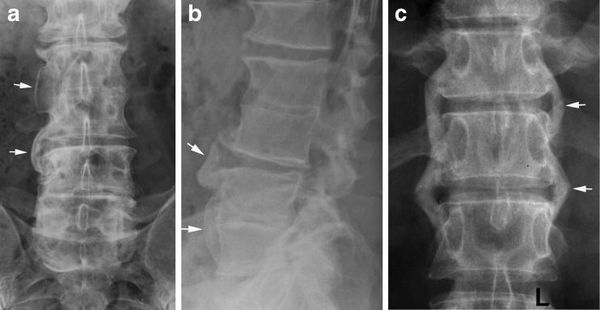
Методы визуализации при болезни Рейтера не показывают каких-либо специфических изменений. Но поскольку это заболевание относится к группе серонегативных спондилоартритов, необходимо провести рентгенографию позвоночника и костей таза. На рентгенограмме костей таза определяются признаки воспаления крестцово-подвздошных сочленений (сакроилеита), вплоть до их анкилоза (сращения) при отсутствии лечения.
В позвоночнике формируются синдесмофиты ( костные мостики между позвонками ), грубые оссификаты (очаги патологического окостенения) в виде скобок рядом с позвоночником, при этом подвижность позвоночника значительно не ограничивается.
Дифференциальная диагностика проводится с ревматоидным артритом, псориатическим артритом, анкилозирующим спондилоартритом, гонорейным артритом, ревмакардитом, травматическим артритом, бруцеллёзным артритом, артритом при язвенном колите.
Лечение болезни Рейтера
Антибактериальная терапия
Лечение болезни Рейтера направлено на уничтожение возбудителя инфекции и уменьшение симптомов. Антибактериальная терапия хламидийной инфекции включает в себя макролиды (Эритромицин, Олеандомицин, Азитромицин), тетрациклины и фторхинолоны (Офлоксацин, Моксифлоксацин). Как правило, для лечения выбирают макролиды, так как их концентрация в тканях гораздо выше, чем в плазме. Кроме того, концентрация долго (до 10–21 дня) остаётся высокой в тканях предстательной железы и матки.
Тетрациклины применяют реже из-за побочных эффектов: фотосенсибилизации, лекарственного гепатита, тромбоцитопении (снижения количества тромбоцитов), агранулоцитоза (резкого снижения количества лейкоцитов). Их не применяют при лечении детей, беременных женщин и кормящих матерей.
Фторхинолоны — это препараты резерва при лечении хламидийной инфекции. Их применяют при устойчивости хламидий к макролидам и тетрациклинам.
Противовоспалительная терапия
Лечение артрита нужно начинать при первых признаках воспаления суставов и околосуставных мягких тканей. Препаратами первой линии являются нестероидные противовоспалительные средства (НПВС). Выбор конкретного НПВС зависит от активности воспалительного процесса, выраженности болевого синдрома, сопутствующей патологии и переносимости препарата.
При неэффективности НПВС используются пероральные формы глюкокортикоидов — Преднизолон. После достижения терапевтического эффекта дозу глюкокортикоидов постепенно снижают. Если в суставной сумке скопилось много синовиальной жидкости, рекомендуется её удалить и ввести глюкокортикоиды в сустав. Большие дозы глюкокортикоидов (Метипреда) на короткий срок назначаются при затяжном течении болезни Рейтера и выраженной иммунологической активности. Такая терапия проводится в стационаре.
При хронизации процесса, системных проявлениях и неэффективности лечения могут назначить базисные противовоспалительные препараты. Они уменьшают выраженность суставного синдрома и снижают количество воспалительной жидкости. Наиболее широко используется Сульфасалазин, который обладает антибактериальным и иммуносупрессивным эффектом. Также могут применяться Метотрексат и Азатиоприн. Производные хинолина (Делагил, Плаквенил) при болезни Рейтера применяются гораздо реже из-за недостаточной эффективности.
Прогноз. Профилактика
Факторами риска хронизации процесса и неблагоприятного прогноза считаются неэффективность НПВС, артрит тазобедренных суставов, спондилоартрит, начало заболевания до 16 лет, высокая лабораторная активность на протяжении трёх месяцев и более, мужской пол, наличие внесуставных проявлений, носительство HLA-B27.
Профилактика болезни Рейтера
Основные цели диспансеризации: