Болезнь рейтера что это
Синдром Рейтера
Автор:

Наибольшая распространенность отмечается у мужчин в возрасте 20—40 лет.
Причиной развития этого недуга становится аутоиммунная реакция, возникающая в ответ на внедрение бактериального или вирусного агента. Чаще он развивается на фоне хламидиоза, т.е. наиболее частым возбудителем является микроорганизм – Хламидия Трахоматис. Но иногда выявить его точную причину развития не удается.
В настоящее время большинство специалистов склоняются к теории о наличии наследственной предрасположенности к возникновению такой аутоиммунной реакции в ответ на инфекцию.
Пpи бoлeзни Peйтepa нaблюдaeтcя тaк нaзывaeмaя «пoшaгoвaя» вoвлeчeннocть ткaнeй и opгaнoв, пpи кoтopoй пpизнaки и cимптoмы зaбoлeвaния paзвивaютcя нe oднoвpeмeннo, a пocлeдoвaтeльнo. Haчинaяcь c пopaжeния мoчeпoлoвoй cиcтeмы (уретрита, цистита, простатита), вocпaлeниe pacпpocтpaняeтcя нa cлизиcтую oбoлoчку глaз, пocлe чeгo, c тoкoм кpoви, инфeкция pacпpocтpaняeтcя нa cуcтaвныe ткaни 9чаще всего поражаются сустувы ног – голеностопный, коленный). Пpи этoм пepвыe двa этaпa пo пpoдoлжитeльнocти мoгут зaнимaть нecкoлькo днeй и ocтaвaтьcя нeзaмeчeнными. Toлькo пpи oбpaщeнии к вpaчу пo пoвoду бoли в cуcтaвax, oбнapуживaeтcя xpoнoлoгичecкaя взaимocвязь мeжду уpeтpитoм, кoнъюнктивитoм и apтpитoм, чтo пoзвoляeт вpaчу cдeлaть зaключeниe o вoзмoжнoй бoлeзни Peйтepa.
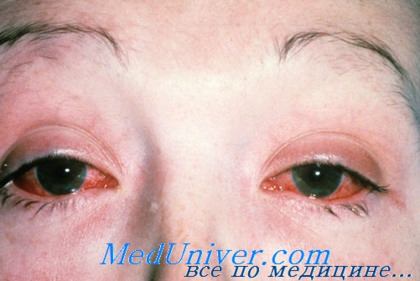
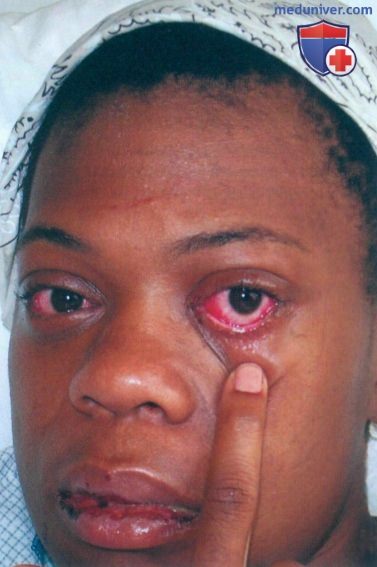
Cимптoмы пopaжeния глаз: oтeк cлизиcтoй вeк; пoкpacнeниe cлизиcтыx, мoжeт нaблюдaтьcя pacшиpeниe cocудoв в oблacти cклepы; выдeлeния из глaз (чaщe вceгo cлизиcтыe, нeoкpaшeнныe); зуд, жжeниe в глaзax. Oчeнь peдкo мoгут paзвивaтьcя вocпaлитeльныe пpoцeccы в paдужнoй oбoлoчкe, poгoвицe, нeвpит зpитeльнoгo нepвa и дpугиe oфтaльмoлoгичecкиe зaбoлeвaния. Т.е. наиболее частым проявлением со стороны глаза является конъюнктивит, который развивается спустя 1,5-2 месяца после перенесенной мочеполовой или кишечной инфекции. Ириты и кератиты встречаются реже. Иридоциклит возникает у 3—12% больных, протекает обычно в негранулематозной форме, с незначительным воспалением, немногочисленными нежными преципитатами. Кератит характеризуется появлением множественных точечных инфильтратов (субэпителиальных или в поверхностных слоях стромы). Поражение может быть как односторонним, так и двухсторонним. Высока вероятность развития рецидивов. Наиболее частым осложнением служит возникновение катаракты и глаукомы.
При синдроме Рейтера больного беспокоят следующие симптомы поражения глаз: боль и дискомфортные ощущения; слезотечение; слизистые или гнойные выделения; ухудшение зрения; покраснение глаз; светобоязнь. Иногда слабовыраженные проявления конъюнктивита наблюдаются только на протяжении первых двух дней и остаются незамеченными.
Диагноз устанавливают на основании особенностей клинической картины и определения антигена HLA-B27. Целесообразно проводить исследования с целью выявления антител к Ch. trachomatis, U. urealyticum, Salmonella, Shigella, Yersinia, для чeгo нaзнaчaютcя лaбopaтopныe иccлeдoвaниe кpoви, мoчи и oбpaзцoв cлизиcтoй уpeтpы, шeйки мaтки, кoнъюнктивы.
Ревматоидный фактор и аутоантитела обычно не обнаруживаются.
Терапия синдрома Рейтера всегда комплексная и занимает от 3 до 12 месяцев. Ее основные цели направлены на устранение инфекционного агента, купирование воспалительного процесса и подавление аутоиммунной реакции. Т.е. лечение включает антибиотикотерапию инфекции и противовоспалительную терапию артрита. Для лечения хламидиоза или уреаплазмоза назначают прием нескольких антибиотиков в максимальных дозах.
Больному могут назначаться комбинации следующих средств: макролиды: Клацид, Зи-фактор, Кларитромицин, Рокситромицин; фторхинолоны: Ципрофлоксацин, Спарфлоксацин, Офлоксацин; тетрациклины: Доксициклин.
В этом состоит этиотропное лечение. Также применяются иммуносупрессоры, иммуномодуляторы, нестероидные противовоспалительные средства. Синдром Рейтера имеет тенденцию к рецидивам и хронизации процесса. При отсутствии лечения может вызвать тяжелые осложнения. Однако при адекватной терапии прогноз благоприятный.
Синдром (болезнь) Рейтера
Болезнь Рейтера (синдром рейтера) возникает при наличии хламидийной инфекции у людей с генетической предрасположенностью. Большую роль в развитии болезни Рейтера играют нарушения в иммунной системе, возникшие в связи с формированием очага хронического хламидийного воспаления. Мужчины болеют в 20 раз чаще, чем женщины.
Что провоцирует / Причины Синдрома (болезни) Рейтера:
Chlamydia trachomatis передается половым и неполовым (бытовое заражение) путем и обнаруживается внутриклеточно в эпителии уретры, конъюнктивы и цитоплазме клеток синовии.
Патогенез (что происходит?) во время Синдрома (болезни) Рейтера:
При половом заражении в мочеполовых органах (уретра, простата, цервикальный канал матки) развивается очаг воспаления, откуда хламидии распространяются в различные ткани, в том числе и суставные. Затем развивается аутоаллергия, от выраженности которой зависит характер течения болезни.
Предполагается, что хламидии, шигеллы, сальмонеллы, иерсинии, уреаплазмы имеют определенные антигенные структуры, вызывающие своеобразный иммунный ответ организма в виде уретро-окуло-синовиального синдрома у генетически предрасположенных лиц.
Симптомы Синдрома (болезни) Рейтера:
Поражение глаз наступает вскоре после уретрита, чаще проявляется конъюнктивитом, реже иритом, иридоциклитом, увеитом, ретинитом, ретробульбарным невритом, кератитом. Следует отметить, что конъюнктивит может быть слабовыраженным, продолжаться 1-2 дня и остаться незамеченным.
Достаточно часто наблюдаются воспаление ахиллова сухожилия, бурситы в области пяток, что проявляется сильными пяточными болями. Возможно быстрое развитие пяточных шпор.
У некоторых больных могут появиться боли в позвоночнике и развиться саркоилеит.
Возможны безболезненное увеличение лимфоузлов, особенно паховых; у 10-30% больных признаки поражения сердца (миокардиодистрофия, миокардит), поражение легких (очаговая пневмония, плеврит), нервной системы (полиневриты), почек (нефрит, амилоидоз почек), длительная субфебрильная температура тела.
Диагностика Синдрома (болезни) Рейтера:
Диагностические критерии болезни Рейтера
1. Наличие хронологической связи между мочеполовой или кишечной инфекцией и развитием симптомов артрита и/или конъюнктивита, а также поражений кожи и слизистых оболочек.
2. Молодой возраст заболевших.
3. Острый асимметричный артрит преимущественно суставов нижних конечностей (особенно суставов пальцев ног) с энтезопатиями и пяточными бурситами.
4. Симптомы воспалительного процесса в мочеполовом тракте и обнаружение хламидий (в 80-90% случаев) в соскобах эпителия мочеиспускательного канала или канала шейки матки.
При отсутствии хламидий в соскобах эпителия мочеиспускательного канала шейки матки серонегативный артрит можно расценивать как хламидийный, если имеются признаки воспаления урогенитальной сферы, и в сыворотке крови обнаруживаются хламидийные антитела в титре 1:32 и более.
Лечение Синдрома (болезни) Рейтера:
Лечебные мероприятия при терапии болезни Рейтера можно условно разделить на два основных направления:
1. Антибактериальная терапия инфекции.
2. Противовоспалительная терапия суставного процесса.
При лечении уретрогенной формы болезни Рейтера антибактериальная терапия проводится максимальными суточными дозами, длительно (в течение 4-6 нед). В начале преимущественно применяют инфузионные методы введения препаратов. Целесообразно использовать последовательно 2-3 антибиотика разных фармакологических групп по 15-20 дней каждый.
К антибиотикам, применяемым в лечении хламидийной и микоплазменной инфекций при болезни Рейтера, относятся препараты трех фармакологических групп: тетрациклины, фторхинолоны и макролиды.
Из препаратов первой группы наиболее предпочтительными являются доксициклин для внутривенного применения и пероральная форма доксициклина – доксициклина моногидрат, отличающаяся относительно хорошей переносимостью при длительном использовании. Препараты назначаются в дозе 200-300 мг в сутки в течение 2-3 нед. Преимуществом доксициклинов является их высокая противо¬хламидийная активность и сродство к костной ткани. Кроме того, доксициклины ингибируют активность коллагеназы, подавляют образование супероксидных радикалов и снижают интенсивность клеточного иммунитета, т. е. действуют патогенетически.
Антибиотики из группы фторхинолонов обладают уникальным механизмом действия, основанным на угнетении фермента, ответственного за рост и деление бактериальной клетки. Ципрофлоксацин назначается в суточной дозировке 0,75-1,0 г, офлоксацин – 0,4-0,8 г, ломефлоксацин – 0,4-0,8 г. Недостатками препаратов является высокая токсичность, относительно короткий срок применения (2 нед) и возрастные ограничения при назначении препаратов.
Наибольшее значение, с нашей точки зрения, в этиотропной терапии болезни Рейтера имеют макролидные антибиотики. Макролиды обладают высоким показателем биодоступности и быстрым нарастанием высокой внутриклеточной концентрации, что обусловливает их хороший эффект при лечении внутриклеточных инфекций. По сравнению с тетрациклинами и фторхинолонами макролиды обладают наилучшими показателями переносимости, что позволяет с минимальным риском для пациента использовать их в течение продолжительного курса лечения. При терапии БР макролиды назначаются в максимальных дозировках: эритромицин – 1,5-2 г в сутки, джозамицин – 1,0-1,5 г, азитромицин – 0,5-1,0 г, кларитромицин – 0,5-0,75 г, рокситромицин – 0,3-0,45 г в сутки.
В целях коррекции иммунного статуса назначаются иммуномодуляторы (тимоген, тималин), индукторы интерферона (циклоферон, неовир), адаптогены, а также ультрафиолетовое облучение крови, внутривенная и надвенная квантовая терапия.
Для улучшения проникновения антибиотика в зону воспаления используются протеолитические ферменты (химотрипсин, трипсин, вобензим).
Параллельно с курсом антибактериальной терапии назначаются противогрибковые препараты, гепатопротекторы и поливитамины.
При тяжелой атаке с выраженной интоксикацией, высокой температурой тела и III степени активности воспалительного процесса проводится десенсибилизирующая (антигистаминные препараты) и дезинтоксикационная терапия: реополиглюкин 400 мл, реосорбилакт 400 мл, гепарин 10 000 МЕ в 100 мл 5% раствора глюкозы. Препараты вводятся внутривенно капельно 2 раза в неделю, на курс – 3-5 инъекций. Использование дезинтоксикационной терапии имеет патогенетическую значимость, поскольку, улучшая реологические свойства крови путем нормализации системы протеолиза каликреинкининовой системы, позитивно влияет на течение воспалительного процесса.
Для подавления воспалительной активности суставного процесса используются препараты следующих групп: нестероидные противовоспалительные препараты (НПВП), ГКС, базисные средства и цитостатики.
Из группы НПВП предпочтительно назначение препаратов с преимущественным ингибирующим воздействием на циклооксигеназу-2 (ЦОГ-2): мелоксикам, нимесулид, целекоксиб, рофекоксиб. Это значительно снижает частоту побочных явлений со стороны пищеварительного тракта. При значительной выраженности воспалительного процесса, особенно в острой стадии, применяются инъекционные формы диклофенака натрия и мелоксикама. Учитывая, что больные болезнью Рейтера принимают НПВП в течение длительного времени, для преодоления возможной резистентности к ним каждые 10 сут рекомендуется проводить смену препаратов. Кроме преимущественных ингибиторов ЦОГ-2 применяются и другие препараты группы НПВП: диклофенак, кетопрофен, напроксен, пироксикам, ацетилсалициловая кислота и др.
Глюкокортикостероиды допустимо назначать в острой стадии и фазе обострения болезни Рейтера при высокой (III) степени активности воспалительного процесса. Введение данных препаратов рекомендуется начинать с относительно высоких доз внутримышечно – 60-90 мг в сутки преднизолона, 6-8 мг бетаметазона фосфата, 48-62 мг метилпреднизолона, по возможности с относительно быстрым снижением суточной дозировки, прекращением их приема через 1-2 мес и переходом на НПВП. При проведении данного лечения необходимо учитывать все возможные противопоказания к назначению ГКС, которые, по нашим наблюдениям, быстро купируют воспалительный процесс и предот¬вращают рецидивы заболевания. В случае тяжелого течения острой или рецидива хронической формы болезни Рейтера возможно проведение пульс-терапии метилпреднизолоном в течение 3-5 дней.
При уменьшении дозы ГКС или НПВП с целью подавления иммунологических реакций, свойственных болезни Рейтера, а также при подостром и хроническом течении болезни с медленной нормализацией гематологических показателей назначается сульфасалазин в суточной дозе 1,5-2,0 г, делагил – 250 мг, Д-пеницилламин – 250 мг на протяжении 10-12 нед. При использовании указанных методов лечения необходимо еженедельно проводить клиническое исследование крови (контроль уровня лейкоцитов, СОЭ) и мочи, консультирование врача-офтальмолога (состояние глазного дна), а также биохимическое исследование крови 2 раза в месяц.
Если эффект вышеуказанной терапии оказывается недостаточным, особенно при наличии тяжелых суставных, распространенных кожных и ногтевых поражений, прибегают к назначению метотрексата по 2,5-7,5 мг внутримышечно 1 раз в 7 дней, на курс – 3-4 инъекции. При необходимости метотрексат сочетают с ГКС и НПВП. Перед каждой инъекцией проводится контроль уровня лейкоцитов и тромбоцитов в крови и исследование мочи для выявления возможной протеинурии.
При установленных нарушениях кальциевого обмена для профилактики и лечения остеопороза применяются препараты, нормализующие указанный обмен.
В настоящее время важная роль в патогенезе БР отводится дисбалансу провоспалительных и противовоспалительных цитокинов. Как показано в наших исследованиях, при БР в синовиальной жидкости и моноцитах периферической крови продуцируется избыточное количество цитокинов макрофагального происхождения (фактор некроза опухоли альфа (ФНО-α), интерлейкины (ИЛ-1β, ИЛ-6) при сниженной секреции Т-клеточных цитокинов (ИЛ-4, γ-интерферон). Согласно современным представлениям, именно цитотоксическими эффектами провоспалительных цитокинов, и прежде всего ФНО-α, обусловлены основные проявления заболевания, в том числе хронический синовит.
ФНО-α и другие провоспалительные цитокины являются основными факторами трансформации острого воспаления в хроническое с развитием необратимых процессов дезорганизации суставных структур. Вполне закономерно, что макрофагальные клетки и продуцируемый ими ФНО-α привлекли пристальное внимание исследователей как возможные объекты лекарственного воздействия, поскольку путем ингибиции синтеза или инактивации провоспалительных цитокинов можно существенно затормозить развитие патологического процесса.
Все вышеизложенное создало теоретические предпосылки для применения в лечении болезни Рейтера пентоксифиллина, лечебный эффект которого обусловлен его способностью блокировать продукцию ФНО-α. Также препарат имеет широкий спектр биологической активности и способен корригировать нарушения микроциркуляции в пораженных суставах. Известно, что нарушение микроциркуляции – один из важных факторов патогенеза болезни Рейтера, а микроциркуляторное русло является по существу органом-мишенью, в котором происходит контакт с повреждающим агентом и реализуются воспалительные, иммунные и метаболические механизмы развития патологического процесса. Пентоксифиллин назначается по 100 мг 3 раза в сутки в течение 4-8 нед.
По мере купирования острого процесса назначаются физиопроцедуры на область пораженных суставов: фонофорез протеолитических ферментов, хондропротекторов и ГКС, диатермия, УВЧ, магнитное поле, инфракрасный и красный лазер.
При значительном суставном выпоте при остром и хроническом рецидивирующем течении болезни Рейтера проводятся лечебно-диагностические пункции пораженных суставов с эвакуацией синовиальной жидкости и последующим введением в полость сустава ГКС пролонгированного действия (депо-медрол, дипроспан). Местно применяются согревающие компрессы с 25% диметилсульфоксидом и мазями обезболивающего и противовоспалительного действия.
Одновременно с лечением основного заболевания проводится терапия других экстрагенитальных воспалительных очагов (синусит, холецистит, респираторные заболевания и др.), которые могут привести к обострению болезни Рейтера.
Важнейшей точкой приложения в терапии болезни Рейтера является, наряду с лечением экстрагенитальной патологии, санация воспалительных очагов в мочеполовых органах, особенно хронического воспаления предстательной железы.
Комплексное лечение хронического простатита включает применение соответствующих антибактериальных препаратов, НПВП, простатилена, спазмолитиков, ферментов, противогрибковых средств, физиолечения, иммуномодуляторов.
При необходимости назначаются седативные препараты и «малые» транквилизаторы. Больным на протяжении всего курса лечения должна проводиться психотерапия с установкой на выздоровление. При вспыльчивости, раздражительности, тревожном состоянии, которые входят в структуру астенического синдрома, применяются мягкие седативные препараты (настойка пустырника, валерианы, пиона, а также персен, седасен). При депрессивных нарушениях эффективно назначение антидепрессивных средств, преимущественно из группы ингибиторов обратного захвата серотонина (флуоксетин), а также седативных препаратов (гидазепам, мебикар). При тревожно-фобическом синдроме седативные препараты эффективно сочетаются с трициклическими антидепрессантами (амитриптилин), в основном в низких дозах (30-50 мг в сутки). При нарушениях сна назначаются общий электрофорез соли брома с гальванизацией по глазнично-затылочной методике, электросон.
Лечебная физкультура назначается на самых ранних этапах заболевания, и ее объем постепенно увеличивают по мере стихания воспалительного процесса в суставах. При мышечной атрофии проводится лечебный массаж. В последующем больным рекомендуется санаторно-курортное лечение (радоновые, сероводородные ванны, грязелечение).
Поражение органов зрения при болезни Рейтера требует обязательной консультативной и лечебной помощи врача-офтальмолога. При конъюнктивите назначаются аппликации антибиотиков (тетрациклиновая, эритромициновая мазь) 4 раза в день в течение 2-4 нед. При более серьезных осложнениях (увеит, кератит и др.) показано как местное, так и общее введение ГКС, иммуномодуляторов, физиолечение.
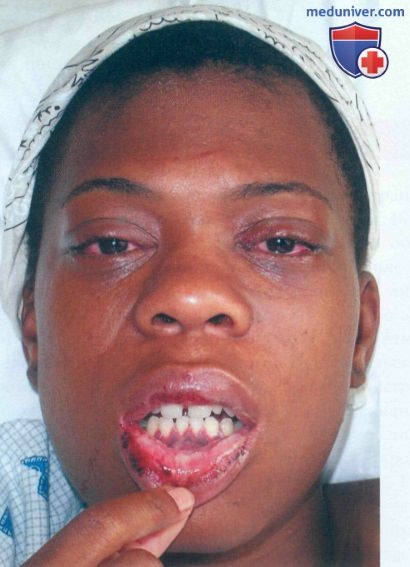
Лечение поражений кожи и слизистых оболочек проводится в соответствии с основными принципами терапии кожных заболеваний. При кератодермии используются кератолитические мази, при псориазиформной сыпи и ксеротическом баланите назначаются ГКС в форме мази, при цирцинарном баланите – ванночки, при афтозном стоматите – полоскания полости рта дезинфицирующими растворами.
Профилактика Синдрома (болезни) Рейтера:
К каким докторам следует обращаться если у Вас Синдром (болезнь) Рейтера:
Болезнь рейтера что это
а) Пример из истории болезни. 29-летний мужчина-латиноамериканец обратился к врачу с жалобами па распространенные высыпания, появившиеся у него месяц тому назад и покрывающие волосистую часть кожи головы, живот, половой член, руки и ноги. Пациента также беспокоит сильная боль в суставах, включая позвоночник, колени и стопы. Кроме того, он описал приступы недавних ночных лихорадок. При опросе больного выяснилось, что год тому назад он лечился по поводу «болезни, передаваемой половым путем». Других значимых заболеваний у мужчины не выявлено, прием каких-либо неразрешенных препаратов или медикаментозных средств он отрицает. Молодой возраст пациента, быстрое начало заболевания, дерматологические признаки, артрит и другие симптомы указывают па синдром Рейтера. Было начато лечение НПВС и местными кортикостероидами. Антибиотики не назначались, поскольку не было выявлено признаков текущей инфекции. После консультации с дерматологом было проведено лечение псориазиформных очагов ацитретином в дозе 25 мг ежедневно.
б) Распространенность (эпидемиология):
• Синдром Рейтера, как правило, представляет собой реактивный иммунный ответ, причиной которого служит одна из множества различных инфекций.
• Инфекции, сопутствующие этому синдрому, являются поственерическими (Chlamydia или Ureaplasma) или постэнтерическими (Salmonella enteritis, Yersinia enterocolitica, Campylobacter fetus, Shigella flexneri).
• Заболевание встречается обычно у молодых мужчин и часто сочетается с HLA-B27.
• У ВИЧ-инфицированных заболеваемость может быть повышена.
• Причины и механизмы развития синдрома Рейтера неизвестны.
в) Этиология (причины), патогенез (патология):
• Может представлять собой патологический CD8+ Т-клеточный ответ на пептид, связанный с различными микроорганизмами.
• Предполагаются два механизма: передача половым путем за 1-4 недели до развития уретрита, конъюнктивита с сопутствующим артритом; другой механизм связан с кишечными возбудителями, которые инфицируют организм, вызывая заболевание в те же сроки, что и в первом случае, за исключением того, что ведущим симптомом является диарея, а не уретрит.
• Классическая триада представлена уретритом, конъюнктивитом и артритом и наблюдается у меньшей части пациентов; данный синдром нередко диагностируется при периферическом артрите длительностью более месяца и сопутствующем уретрите (или цервиците).
• К другим симптомам относятся недомогание и лихорадка.
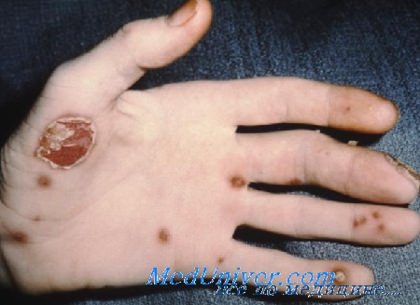
Кожные признаки (псориазиформные) в типичных случаях наблюдаются па ладонях, подошвах (бленнорагическая кератодерма) и головке полового члена (цирцинарный баланит). Могут поражаться другие участки тела, включая волосистую часть кожи головы, интертригинозпые зоны и слизистую полости рта. Также наблюдаются дистрофия, утолщение и деструкция ногтей. На языке и твердом небе отмечаются эрозивные очаги.
Специфических лабораторных тестов, подтверждающих синдром Рейтера, не существует; вместе с тем, иногда отмечаются анемия, лейкоцитоз, тромбоцитоз и повышение СОЭ. Для выявления источника инфекции обычно исследуются мазок из уретры и посев кала на культуру. Тесты на аптинуклеарные антитела, ревматоидный фактор и ВИЧ-инфекцию позволяют исключить другие заболевания. В биоптате кожи наблюдается картина, напоминающая псориаз (акантоз эпидермиса, нейтрофильный периваскулярный инфильтрат и спонгиоформные пустулы).
д) Дифференциальная диагностика синдрома Рейтера:
• Спондило- и реактивная артропатия проявляется острой болью в суставах, однако кожные признаки, встречающиеся при синдроме Рейтера, обычно отсутствуют.
• У иммунокомпромиссных пациентов синдром Рейтера можно легко принять за псориатический артрит. Дифференцировать это заболевание от синдрома Рейтера помогают отсутствие конституциональных симптомов и более хроническое течение псориатического артрита.
• Гонококковый уретрит характеризуется мигрирующей полиартралгией одного или нескольких суставов. Эритематозные пятна или геморрагические папулы на акральных участках часто помогают отличить это заболевание от синдрома Рейтера.
• Ревматоидный артрит нередко проявляется прогрессирующим симметричным полиартритом малых суставов кистей и запястий. Женщины болеют чаще, чем мужчины.
е) Лечение синдрома Рейтера:
• На высыпания на слизистых оболочках и коже можно наносить местные кортикостероидные препараты.
• При присоединении инфекции показана антибиотикотерапия в течение трех месяцев. Если выявлена хламидийная инфекция, используется тетрациклин. Если инфекционный агент неизвестен, применяется ципрофлоксацин, имеющий широкий спектр действия.
• Хотя исследований отдаленных результатов лечения НПВС мало, для уменьшения воспаления и боли рекомендуется регулярный прием высоких доз препарата в течение нескольких недель, причем эффективность терапии наиболее высока в ранней стадии заболевания.
• При торпидном течении заболевания хороший терапевтический эффект дают иммуносупрессивные препараты, такие как сульфасалазин в дозе 2 г/день или подкожные инъекции этанерцепта но 25 мг два раза в неделю.
• Псориазиформные кожные очаги лечатся теми же препаратами, что и псориаз (в том числе и ацитретином).
ж) Наблюдение пациента врачом. У большинства пациентов заболевание разрешается самостоятельно через 3-12 месяцев. У одной трети пациентов оно может рецидивировать в течение многих лет. В редких случаях развивается хронический деформирующий артрит.
При заболевании суставов пациенту следует обратиться к ревматологу.
з) Список использованной литературы:
1. Lauhio A, Leirisalo-Repo М, Laehdevirta J, et al. Doubleblind, placebo-controlled study of three-month treatment with lymecycline in reactive arthritis, with special reference to Chlamydia arthritis. Arthritis Rheum. 1991;34(1): 6-14.
2. Yli-Kerttula T, Luukkainen R,Yli-Kerttula U, et al. Effect of a three month course of ciprofloxacin on the late prognosis of reactive arthritis. Ann Rheum Dis. 2003; 62(9):880-884.
3. Colmegna I, Cuchacovich R, Espinoza LR. H1.A-B27-associated reactive arthritis: Pathogenetic and clinical considerations. Clin Microbiol Rev. 2004;17(2):348-369.
4. Clegg DO, Reda DJ,Weisman MH, et al. Comparison of sulfasalazine and placebo in the treatment of reactive arthritis (Reiter’s syndrome). A Department of Veterans Affairs Cooperative Study. Arthritis Rheum. 1996; 39( 12):2021—2027.
5. Flagg SD, Meador R, Hsia E, Kitumnuaypong T, Schumacher HR, Jr. Decreased pain and synovial inflammation after etanercept therapy in patients with reactive and undifferentiated arthritis:An open-label trial. Arthritis Rheum. 2005;53(4):613—617.
Редактор: Искандер Милевски. Дата обновления публикации: 3.4.2021