Болезнь крейтцфельдта якоба что это такое
Болезнь Крейтцфельдта-Якоба — редко встречающееся дегенеративное заболевание головного мозга, связанное с накоплением в нейронах патологического белка приона. Клинически болезнь Крейтцфельдта-Якоба проявляется слабоумием, пирамидными и экстрапирамидными нарушениями, миоклониями, симптомами поражения мозжечка и нарушением зрения. Диагноз болезни Крейтцфельдта-Якоба основывается на совокупности клинических симптомов, данных ЭЭГ, анализа цереброспинальной жидкости, МРТ и ПЭТ головного мозга, а также морфологического исследования образца тканей мозга, полученного в результате биопсии или посмертно. Эффективное лечение болезни Крейтцфельдта-Якоба пока не найдено. Заболевание имеет 100% летальный исход.
МКБ-10
Общие сведения
Болезнь Крейтцфельдта-Якоба очень редкое заболевание. Ранее в литературе указывалось, что частота его встречаемости примерно 1 случай на 1 млн. человек населения. Однако в 90-х годах прошлого века начали отмечаться случаи так называемого нового варианта болезни Крейтцфельдта-Якоба, связанного с заражением от крупного рогатого скота и названного «коровьим бешенством». Только в Англии за 5 лет от этого заболевания умерло 86 человек. Наиболее распространена болезнь Крейтцфельдта-Якоба среди людей в возрасте 65-70 лет и старше. Однако в новом варианте болезнь Крейтцфельдта-Якоба зачастую поражает лиц молодого возраста. Относительно высокий уровень заболеваемости отмечается в Англии, Израиле, Чили и Словакии.
Причины
Установлено, что болезнь Крейтцфельдта-Якоба имеет инфекционный характер. Заражение может произойти при пересадке зараженных прионами тканей, через нейрохирургический инструмент и препараты крови, при введении некоторых гормональных препаратов (человеческого гонадотропина для лечения бесплодия и соматотропина для терапии гипопитуитаризма). Болезнь Крейтцфельдта-Якоба новой формы может развиваться после употребления в пищу мяса заболевших животных (коровы) или носителей инфекции (овец и коз).
В результате ряда исследований стало известно, что болезнь Крейтцфельдта-Якоба связана с проникновением в организм инфекционного белка — приона. В норме в клетках головного мозга человека содержится здоровый прион, имеющий несколько другое строение. Инфекционный прион, попадая в организм человека не разрушается, а с током крови поступает в головной мозг и откладывается на поверхности нейронов. Его взаимодействие с нормальными прионами мозговой клетки приводит к тому, что они изменяют свою структуру, постепенно трансформируясь в патогенную, подобную инфекционному приону, форму. Патогенные прионы образуют бляшки и приводят к гибели нейрона.
Болезнь Крейтцфельдта-Якоба имеет достаточно длительный инкубационный период, связанный с временем, необходимым для проникновения инфекционных прионов в мозговую ткань и патогенной трансформации здоровых прионов. Длительность инкубационного периода напрямую зависит от способа заражения. При инфицировании тканей головного мозга зараженным хирургическим инструментом болезнь Крейтцфельдта-Якоба развивается через 15-20 месяцев. При инфицировании через имплантированные в околомозговые структуры ткани (например, твердую мозговую оболочку, роговицу глаза) инкубационный период может длиться до 5,5 лет. При внутримышечном введении инфицированных лекарственных препаратов (например, гонадотропина, соматотропина, содержащих бычий тромбин гемостатиков) болезнь Крейтцфельдта-Якоба начинает проявляться спустя 12,5 лет.
Отмечаются также наследственные формы болезни Крейтцфельдта-Якоба, связанные с генетическими нарушениями, приводящими к образованию патологических прионов.
Классификация
Практическая неврология классифицирует болезнь Крейтцфельдта-Якоба с учетом ее клинической формы. В соответствии с этим выделяют: подострую спонгиоформную энцефалопатию, отличающуюся быстрым течением и диффузным поражением мозговой коры; классическую (дискинетическую) форму, представляющую собой сочетание пирамидных и экстрапирамидных симптомов со слабоумием (деменцией); промежуточную форму болезни Крейтцфельдта — Якоба, характеризующуюся преобладанием мозжечковых и подкорковых расстройств; амиотрофическую форму, двигательные и речевые расстройства при которой напоминают клинику бокового амиотрофического склероза.
Различают также наблюдавшуюся ранее спорадическую форму заболевания и новый вариант болезни Крейтцфельдта-Якоба («коровье бешенство»).
Симптомы болезни Крейтцфельдта-Якоба
В большинстве случаев болезнь Крейтцфельдта-Якоба характеризуется постепенным развитием, однако возможно подострое или острое начало. Примерно в 30% случаев болезнь Крейтцфельдта-Якоба начинается с продромальных симптомов: раздражительности, рассеянности, головных болей, нарушений сна, головокружения, ухудшения памяти, снижения зрения, безынициативности, снижения либидо, изменения поведенческих реакций. Возможно эпизодическое возникновение эйфории и/или беспричинного страха, отрывистые бредовые или галлюцинаторные переживания. Из неврологических нарушений в продромальном периоде наблюдаются: шаткость во время ходьбы, парестезии, расстройство высших функций коры головного мозга (алексия, акалькулия и пр.). Описаны несколько случаев, когда болезнь Крейтцфельдта-Якоба дебютировала с появления корковой слепоты.
В стадии развернутых клинических проявлений болезнь Крейтцфельдта-Якоба характеризуется прогрессирующим спастическим параличем (параплегией или гемиплегией), атаксией, эпилептическими припадками. Возникают экстрапирамидные нарушения: мышечная ригидность, атетоз, тремор. Практически у всех больных наблюдаются миоклонии — быстрые неритмичные сокращения отдельных мышц. Чаще всего отмечается миоклонус губы и века. Наблюдаются вторично генерализованные миоклонические приступы. Появляется и нарастает ярко выраженная деменция, сопровождающаяся нарушениями речи вплоть до ее полного распада. Новый вариант болезни Крейтцфельдта-Якоба отличается преобладанием психиатрической симптоматики и расстройств чувствительности. В 100% случаев он сопровождается мозжечковыми нарушениями, в то время как при спорадической болезни Крейтцфельдта-Якоба расстройства функции мозжечка наблюдаются лишь в 40% случаев.
Диагностика
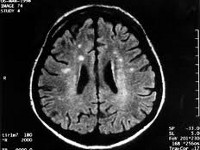
Клиническая диагностика заболевания основана на сочетании прогрессирующей в течение 2-х лет деменции, пирамидных и экстрапирамидных расстройств, миоклоний, мозжечковых расстройств и нарушений зрения. Для уточнения диагноза невролог назначает инструментальные методы обследования: электроэнцефалографию (ЭЭГ), ПЭТ и МРТ головного мозга, люмбальную пункцию. В сомнительных случаях для установления диагноза болезнь Крейтцфельдта-Якоба производят стереотаксическую биопсию головного мозга.
На ЭЭГ на фоне сниженной биоэлектрической активности у большинства больных наблюдаются периодические или псевдопериодические острые волны. Отмечается билатеральная, фокальная или генерализованная миоклоническая активность, которая в начальной стадии определяется у половины больных, а в терминальной стадии выявляется в 100% случаев спорадической болезни Крейтцфельдта-Якоба. Новый вариант заболевания часто протекает без существенных изменений ЭЭГ-паттерна.
Люмбальная пункция в обязательном порядке проводится пациентам с подозрением на болезнь Крейтцфельдта-Якоба. Она позволяет оценить давление ликвора и произвести исследование цереброспинальной жидкости. Отсутствие патологических изменений ликвора позволяет дифференцировать болезнь Крейтцфельдта-Якоба от многих других заболеваний ЦНС.
Наиболее достоверным методом диагностики является морфологическое исследование образцов мозговой ткани, которые могут быть получены прижизненно путем биопсии или при аутопсии после смерти пациента. Применение иммуноцитохимического метода позволяет обнаружить в исследуемом материале отложения патологического белка — приона.
Дифференциальная диагностика
Дифференциальную диагностику болезни Крейтцфельдта-Якоба необходимо проводить с лобно-височной деменцией, герпевирусным энцефалитом, болезнью Альцгеймера, мультиинфарктной деменцией (слабоумием, развивающимся после повторных ишемических и геморрагических инсультов), хроническим менингитом, арахноидитом, нормотензивной гидроцефалией, энцефалопатией Хашимото, сопровождающей некоторые случаи аутоиммунного тиреоидита, и др.
Лечение болезни Крейтцфельдта-Якоба
В современной медицине подходы к лечению болезни Крейтцфельдта-Якоба находятся в стадии активной разработки. Общепринятые противовирусные препараты, а также пассивная иммунизация и вакцинация людей и животных выявились неэффективными. Отмечено, что блокирующее действие на синтез патологических прионов в инфицированных нейронах оказывает Брефелдин А, а блокаторы кальциевых каналов продлевают жизнь инфицированных клеток. Обычно пациенты, имеющие болезнь Крейтцфельдта-Якоба, получают симптоматическое лечение. Оно направлено на купирование миоклонических приступов и экстрапирамидных нарушений, в связи с чем применяются антиэпилептические и противопаркинсонические лекарственные средства.
Прогноз болезни Крейтцфельдта-Якоба
Болезнь Крейтцфельдта-Якоба является фатальным заболеванием. Продолжительность жизни большинства больных не превышает 1 год с момента начала клинических проявлений; а средняя длительность составляет 8 месяцев. Лишь 5-10% заболевших живут в течение 2 и более лет. Наследственная болезнь Крейтцфельдта-Якоба в среднем длится около 26 месяцев.
Болезнь Крейтцфельдта-Якоба
Позвонив сейчас, даже если у вас не стоит остро вопрос об оказании психиатрической помощи или лечения — вы однозначно получите развернутую консультацию, содержащую основные правила оказания этой помощи, информацию об эффективности современных методик, а также ответы на все вопросы. Обладая всей информацией по столь щекотливой и важной проблеме, мы гарантируем, что вы не ошибетесь, когда придет время действовать быстро.
Тем более, необходимо звонить, если нужна
экстренная помощь
Проверял Шайдуллин Ренат Флюрович
Болезнь Крейтцфельдта-Якоба относится к редким видам дегенеративных поражений головного мозга. Она входит в группу прионных трансмиссивных энцефалопатий, которые вызываются попаданием в организм аномальной изоформы белка приона и его накапливание в нейронах.
Патология возникает у одного из миллиона человек на земном шаре. Заболевание было впервые описано в 1920 году германским невропатологом Гансом Кройцфельдтом. А спустя год его земляк и коллега Альфонс Якобс уточнил, что для отклонения характерно проявление психических нарушений на фоне органического поражения пирамидальной, экстрапирамидальной области ЦНС, передней части рогов спинного мозга, мозжечка и нарушениями зрения, связанное с изменениями корковых структур.
Частота возникновения этой патологии невелика – она регистрируется у одного человека на миллион. В 90 годах прошлого столетия стали отмечаться симптомы нового варианта болезни Крейтцфельдта-Якоба, которые имели инфекционную природу и связывались с заражением от коров и другого крупного рогатого скота («коровье бешенство»). Чаще всего заболевание регистрируется у людей в возрасте от 65 лет, но в последние годы отклонения такого типа отмечаются и у более молодых пациентов.
Что вызывает синдром Крейтцфельдта-Якоба
Заболевание вызывается наличием в организме особого белка (приона), который имеет нарушенную структуру и оказывает негативное влияние на нервную систему. Действие приона напоминает эффект вирусов, вызывающих гибель клетки при своем размножении, но при этом он не несет в себе генетический материал (ДНК или РНК).
В своем стремлении избавиться от агрессора, клетка, которая подвергается атаке, начинает активно выделять вещества. Но белок, осевший на мембране, не позволяет им выйти наружу, и они разрушают органеллы и запускают процесс апоптоза. Соседние структуры начинают реагировать на это воспалением, в связи с чем и происходит дальнейшее поражение клеток.
Прионы выдерживают большой температурный диапазон, облучение, они устойчивы к ферментативному расщеплению. На них не оказывают влияния антибиотики и противовирусные средства. Под воздействием этого белка ткань нервной системы становится «дырявой» и начинает напоминать губку.
Заражение экзогенным путем (помимо спонтанной внутренней трансформации прионов и наследственной формы заболевания) происходит из внешней среды такими способами:
Болезнь Крейтцфельдта-Якоба не передается воздушно-капельным путем, как это бывает при вирусных инфекциях, а также обычным прикосновением. Есть предположения передачи патологического белка приона через мокроту, мочу и кал, но исследований этого варианта заражение проводилось недостаточно.
Патогенез болезни
В настоящее время выделяется два типа патогенеза болезни Крейтцфельда – Якоба. Первый – экстрацеребральный, который не относится к мозговым структурам и церебральный. Оба типа возникают при заражении прионами извне, а наследственная форма заболевания и спорадическая до сих пор изучены недостаточно.
Внецеребральный вариант развития патологии заключается в том, что извращенный белок поступает в организм и соединяется с лимфоцитами, макрофагами и другими клетками, участвующими в иммунной защите. Он переносится ими в ткани лимфатической системы (селезенку, лимфоузлы). Там происходит его размножение, причем организм не препятствует этому, так как не воспринимает прион как чужеродное тело. При этом он не повреждает и не вызывает увеличения лимфоидных органов, а только размножаются и сохраняются в них.
В дальнейшем распространение патогена происходит под влиянием вегетативной нервной системы. Они направляются в центральную нервную систему, и начинается церебральный этап болезни Крейтцфельда – Якоба. Они накапливаются во внутриклеточной жидкости и нервных окончаниях. В результате происходит снижение нормального прионного белка, который участвует в обычном питании клеток.
Классификация болезни Крейтцфельдта-Якоба
В зависимости от особенностей симптоматики, при болезни Крейтцфельдта-Якоба различают следующие формы:
По этиологии болезнь Крейтцфельдта-Якоба подразделяется на следующие виды:
Болезнь Крейтцфельдта-Якоба: симптомы
Болезнь Крейтцфельдта-Якоба имеет характерную симптоматику, независимо о происхождения. Ятрогенная, наследственная и классическая форма проявляется примерно одинаково. Несколько иначе протекает новый вид заболевания.
Основные проявления
Начальная стадия проявляется временными выпадениями из памяти событий, изменением настроения, потерей интереса к окружающим. Постепенно пациент испытывает все больше трудностей в осуществлении жизненно необходимых действий. Конечная стадия сопровождается нарушением зрения, медленной речью и появлением галлюцинаций.
Примерно у 40% больных со спорадической формой болезнь протекает в подостро, с постепенно усугубляющимися когнитивными отклонениями. Еще 40% зараженных страдают нарушениями функций мозжечка, а у остальных описывается смешанная форма заболевания.
Наиболее характерными клиническими симптомами классической болезни Крейтцфельдта-Якоба являются:
У многих пациентов отмечаются локальные или генерализованные виды эпилептических припадков. Они проявляются в ответ на определенные раздражители – свет, звук, прикосновение.
Стадии
Специалисты выделяют три стадии протекания болезни Крейтцфельдта-Якоба:
Диагностика болезни Крейтцфельдта-Якоба
Предположительный диагноз болезни Крейтцфельдта-Якоба ставится на основании клинических проявлений и данный дополнительных методов исследования. Заподозрить патологию можно при сочетании определенных симптомов, наблюдающихся в течение продолжительного времени:
Для уточнения патологии невролог направляет человека на прохождение энцефалографии, МРТ мозга, спинномозговую пункцию, стереотаксическую биописию:
Проводить дифференциальную диагностику приходится с другими заболеваниями центральной нервной системы, которые протекают с похожими симптомами:
Лечение болезни Крейтцфельдта-Якоба в Москве
Этиотропная терапия заболевания до сих пор находится в разработке. Поэтому все лечение его в клинике направлено на купирование симптоматических проявлений. Пациенту отменяются все ранее применяемые препараты, поскольку они могут негативно отражаться на течении болезни, усугубляя нарушение мнестических функций и ухудшая поведение больного.
Консервативная терапия
Уже доказано, что традиционные средства, которые успешно используются при лечении вирусной инфекции (вакцины, интерфероны) не оказывают положительного действия на течение болезни Крейтцфельдта-Якоба. Некоторые результаты с временным улучшением состояния удается получить при введении антибиотика, который блокирует работу аппарата Гольджи внутри клетки и препятствует размножению прионов. Замечено, что при использовании некоторых блокаторов каналов кальция длительность функционирования пораженных структур мозга увеличивается по времени.
Некоторое замедление накопления патологических белков отмечаются при использовании иммуномодулятора, который стимулирует выработку эндогенного интерферона. Но эти препараты обладают сильными побочными действиями.
Симптоматическая терапия у больных направлена на устранение:
Для этого используются различные группы препаратов, их выбор осуществляет врач. Основанием к применению того или иного средства является наличие и степень выраженности отклонения. В терапии применяются такие группы препаратов:
Преимущество нахождения больного в клинике
После установления диагноза болезни Крейтцфельдта-Якоба, человеку требуется обеспечить полноценную симптоматическую терапию, психологическую поддержку пациента и членов его семьи. Чем дальше прогрессирует патология, тем больше необходимо пациенту заботы и внимания, так как у него постепенно утрачиваются навыки самообслуживания, нарушается работа органов малого таза.
Работающие родственники не могут обеспечить круглосуточное дежурство возле пациента. А его потребуется кормить, мыть и помогает в передвижении по мере необходимости. В некоторых случаях ему приходится выводить мочу при помощи катетеризации в результате нарушения работы мочевого пузыря. А эту манипуляцию в состоянии выполнить только специалисты с медицинским образованием.
При нарушении функции глотания человеку потребуется питания при помощи специальной трубки и постановка капельных растворов с необходимыми веществами. В домашних условиях обеспечить полноценное лечение и уход возможно только на самых ранних стадиях. В последующем больному обязательно потребуется систематический уход специально подготовленного персонала.
В терминальной стадии проводятся мероприятия направленные на продление жизни. Их осуществляют только при наличии реанимационного оборудования – ИВЛ, оксигенотерапия, средства для стимуляции работы дыхательной и сердечно-сосудистой системы.
При выборе клиники для оказания помощи пациентам с болезнью Крейтцфельдта-Якоба, родственникам следует понимать, что наиболее качественная помощь может быть оказана в заведении, в котором работают опытные специалисты с определенным профилем.
Если госпитализировать человека в государственный стационар, то можно сэкономить средства, но при этом условия пребывания будут не идеальными:
Когда больной находится еще в сознании и способен оценивать сложившуюся ситуацию, его пребывание в госучреждении значительно усугубит состояние, вызовет депрессию и усиление психических нарушений.
Болезнь Крейтцфельдта-Якоба
Прионные болезни – группа нейродегенеративных заболеваний человека и животных, этиологически связанных с инфекционным белком – прионом, характеризующаяся прогрессирующим течением и неизбежно смертельным исходом.
Весной 1996 года регистрация нового варианта известной редкой болезни Крейтцфельдта-Якоба (частота встречаемости в мире 1 случай на 1000000 человек в год) и связываемая с этим «болезнь коровьего бешенства» потрясли экономические и политические круги в Англии. Он появился в 1995 году, отдельные случаи были зарегистрированы во Франции и Италии. Болезнь дебютировала в молодом возрасте, что нетипично для известного с 1920-х годов заболевания, и в процессе морфологического исследования мозга умерших больных были выявлены изменения, сходные с таковыми при губкообразной энцефалопатии коров.
Впервые термин спонгиозная (губкообразная) энцефалопатия был применен в 1957 году исландским ученым В. Sigurdsson при описании заболевания овец на острове Исландия, которые отличались от всех известных заболеваний четырьмя признаками: необычно продолжительным (до нескольких лет) инкубационным периодом; медленно прогрессирующим (месяцы и годы) характером течения; необычностью поражения органов и тканей; неизбежным смертельным исходом. Б. Сигурдссон объединил такие заболевания под общим названием «медленные инфекции».
В дальнейшем губкообразная энцефалопатия была обнаружена у людей, страдающих БКЯ, синдромом Герстманна-Штреусслера (СГШШ), фатальной семейной бессонницей. В конце прошлого столетия эксперты ВОЗ прогнозировали возможность значительной эпидемии нового варианта БКЯ в ближайшие 10 лет. Несмотря на это, в последние 3 года, наметилось прогрессирующее снижение прироста заболевания.
К 2005 году, однако, зарегистрировано около 140 случаев нового варианта болезни Крейтцфельда-Якоба в Англии, Франции и Италии. Заболевание характеризуется более ранним, чем обычно, началом. Возраст больных колебался от 16 до 40 лет, клинически в дебюте отмечены психические нарушения в виде тревоги, депрессии, изменений поведения, спустя недели и месяцы присоединялись неврологические нарушения. На поздних этапах, как и при других прионных болезнях – нарушения памяти, деменция, могут быть мышечные подергивания или хорея, пирамидные нарушения, заболевание заканчивается смертельным исходом в течение 0, 5 года-2 лет. В России данных о появлении этого заболевания нет.
Во всех случаях виновником заболеваний является собственный ген, синтезирующий по неизвестным причинам дефектный белок, который в дальнейшем при накоплении его в клетке приводит к разным формам заболеваний, естественно, с учетом собственного генома. По меткому выражению профессора Стенли Прузинера, «Доктор Джекил превращается в мистера Хайда». Дефектный прионный белок обладает уже другими свойствами, он контагиозен независимо от причин его возникновения и вызывает сходные морфологические и клинические изменения у больных.
Профессор С. Прузинер получил в 1997 году Нобелевскую премию по физиологии и медицине за доказательства существования нового биологического инфекционного агента без ДНК или РНК, способного переносить информацию и преодолевать видовой барьер – приона. Этот белок контагиозен независимо от причин.
В популяции прионные заболевания редки (1: 1 млн населения в год). Все они характеризуются неуклонно прогредиентным течением с неизбежным фатальным исходом часто в течение года от начала заболевания, их также объединяет общая характерная гистопатология, ведущими признаками которой является спонгиоз серого вещества головного мозга, выпадение нейронов и пролиферация астроглии.
Болезнь крейтцфельдта якоба что это такое
Выделяют следующие стадии заболевания:
Продромальная стадия. Симптомы неспецифичны и возникают примерно у 30% больных БКЯ. Они появляются за недели и месяцы до возникновения первых признаков деменции и включают астению, нарушения сна и аппетита, внимания, памяти и мышления, снижение массы тела, потерю либидо, изменение поведения.
Развернутая стадия. Обычно отмечается прогрессирующий спастический паралич конечностей с сопутствующими экстрапирамидными знаками, тремором, ригидностью и характерными хореоатетоидными гиперкинезами. В других случаях могут отмечаться атаксия, падение зрения, миоклонические эпилептические приступы, клиника атрофии верхнего двигательного нейрона.
Терминальная стадия. Тяжелая деменция, летальный исход [13].
Поскольку при прионозе в патологический процесс может вовлекаться любой отдел ЦНС, то возможны различные неврологические осложнения [13].
Диагностика
БКЯ должна предполагаться во всех случаях деменций, которые прогрессируют быстро (в течение месяцев или 1-2 лет) и сопровождаются множественной неврологической симптоматикой [23]. Клиническими критериями деменции при БКЯ являются: быстрое прогрессирование (в течение 2 лет); «опустошающая» деменция с дезинтеграцией всех высших корковых функций; пирамидные нарушения (спастические парезы); экстрапирамидные нарушения (хореоатетоз); миоклонус; атаксия, акинетический мутизм; дизартрия; эпилептические приступы; зрительные нарушения (диплопия). При амиотрофических формах неврологическая симптоматика может предшествовать развитию деменции. Наличие лихорадки, повышения скорости оседания эритроцитов (СОЭ), лейкоцитоз в крови или плеоцитоз в ЦСЖ должны настораживать врача в отношении иной этиологии заболевания ЦНС.
При диагностике возможного случая БКЯ клиницист должен руководствоваться следующими критериями [22]:
— характерная неврологическая и морфологическая (в том числе патологоанатомическая и нейрорадиологическая) симптоматика;
— протеаз-резистентный РrР (по данным Western-блоттинга);
— выявление скрепи-ассоциированных фибрилл.
— характерный ЭЭГ-паттерн (для спорадической БКЯ);
— по крайней мере, 2 признака из нижеперечисленных:
пирамидные или экстрапирамидные симптомы,
— нетипичные изменения на ЭЭГ (или ЭЭГ провести невозможно);
— по крайней мере, 2 признака из нижеперечисленных:
пирамидные или экстрапирамидные симптомы,
— продолжительность заболевания менее 2 лет.
Из параклинических методов диагностики БКЯ наиболее информативными являются следующие:
— множественные зоны гипометаболизма глюкозы на уровне подкорковых ядер и коры больших полушарий и полушарий мозжечка при позитронно-эмиссионной томографии (ПЭТ), которая в целом менее информативна;
— на ЭЭГ при спорадической БКЯ выявляется характерная трехфазная активность, ранняя пароксизмальная активность обычно диагностируется через 12 нед и более от дебюта спорадической БКЯ (у 80-88% больных); фокальная, билатеральная и генерализованная миоклоническая пароксизмальная активность диагностируются в 15, 53 и 100% случаев при продромальной, начальной и терминальной стадиях БКЯ соответственно; могут регистрироваться различные виды периодической пароксизмальной активности: 1) двухфазные или трехфазные периодические комплексы длительностью менее 200 мкВ, возникающие каждые 1-2 с; 2) периодические комплексы с мультифазной конфигурацией; 3) периодические полиспайковые разряды. ЭЭГ-паттерн «вспышка-подавление» характерен для терминальной стадии заболевания с явлениями декортикации; для нвБКЯ вышеописанные изменения на ЭЭГ не характерны, ЭЭГ-паттерн может значимо не меняться по сравнению с возрастной нормой;
— менее 24 баллов по MMSE при тестировании когнитивных функций;
— если диагноз неясен, то возможно проведение прижизненной биопсии мозга (при наличии информированного согласия со стороны родственников или опекунов в случае недееспособности пациента);
— морфологическое и гистологическое исследование тканей головного мозга (коры, подкорковых ядер) при аутопсии (посмертная диагностика).
Весьма серьезной методической стороной морфологической диагностики, будь то биопсия или аутопсия, является возможность заражения патологоанатома исследуемым материалом: при БКЯ опасность представляют все внутренние органы, биологические жидкости больных и особенно ткани головного и спинного мозга, а также глазные яблоки. Меньше риск заражения при контакте с ЦСЖ, тканями легких, печени, почек, селезенки и лимфатических узлов больных людей. Возникновение ятрогенных случаев БКЯ после пересадки твердой мозговой оболочки и роговицы свидетельствует о том, что прионы накапливаются не только в самом мозге, но и в связанных с ним соединительнотканных образованиях. Имеются единичные сообщения о том, что на определенном этапе развития БКЯ прионы могут содержаться и в крови больных. В литературе описаны случаи заражения нейрохирургов, терапевтов, стоматологов, патологоанатомов и лаборантов. Следует отметить, что ткани погибших от прионных болезней остаются заразными даже после их фиксации формалином. В связи с этим работа с материалом требует особых мер предосторожности и должна выполняться специально обученным персоналом [12, 19].
Исследования 2010-2011 гг., направленные на разработку возможностей лабораторных тестов крови на БКЯ, дали надежду на определение прионных белков, ответственных за развитие заболевания [17]. Однако в настоящее время эти тесты дорогостоящи и экономически нерентабельны для внедрения в клиническую практику, например при обследовании доноров крови и спермы. Кроме того, предложенные тесты пока не позволяют обнаружить патологические прионы в крови на ранних стадиях развития БКЯ [8, 24, 26].
Прогноз
Ввиду сходства начальных проявлений БКЯ с нейродегенеративными заболеваниями другой этиологии необходимо проводить дифференциальную диагностику с болезнью Альцгеймера, фронто-темпоральной деменцией, нормотензивной гидроцефалией, герпес-вирусным энцефалитом, наследственными метаболическими заболеваниями, деменцией при болезни мотонейрона, комплексом СПИД-деменция, рассеянной мультисистемной атрофией, мультиинфарктной деменцией, деменцией с тельцами Леви, деменцией при паранеопластическом синдроме, семейной миоклонической деменцией, энцефалопатией Хашимото, хроническим менингитом и др. [27]. В таблице представлены особенности классической БКЯ и нвБКЯ, которые могут быть использованы при дифференциальной диагностике.
Профилактика
Прионные инфекции передаются трансмиссивным путем, поэтому инфицирование пациента БКЯ может быть ятрогенным [17]. Путь инфицирования прионами играет важную роль в развитии заболевания и имеет свою определенную иерархию. По степени значимости пути инфицирования можно распределить в такой последовательности: интрацеребральный, интравенозный, интраперитонеальный, подкожный, оральный (при использовании мяса зараженных БСЭ животных). Поскольку передача БКЯ от человека человеку предполагает прямую инокуляцию инфекционного материала, при работе с больными в процессе инвазивных процедур, а также при контакте с их биологическими жидкостями необходимо придерживаться правил, предусмотренных при работе с больными СПИДом. При вскрытии умерших больных применяют те же правила [14, 21].
В настоящее время разрабатываются специальные эффективные протоколы инактивации прионов с использованием, например, гидроксида натрия и автоклавирования для обработки хирургического и другого инструментария для инвазивных процедур, утилизации тканей и физиологических жидкостей (особенно, ЦСЖ и крови) больных БКЯ. В последние годы возникли обоснованные опасения других способов трансмиссии прионов ввиду выявления прионовых включений в тканях миндалин. Так, описаны случаи инфицирования БКЯ при примерке контактных линз.
Согласно решению Federal Drug Administration (FDA) США от 2003 г. (с поправками от 2005 г.) запрещено использование в качестве пищевых продуктов, лекарственных препаратов и косметических средств материалов крупного рогатого скота, которые имеют наибольший риск трансмиссии БСЭ человеку и развития нвБКЯ, включая: ткани пораженного БСЭ крупного рогатого скота, ткани крупного рогатого скота в возрасте 3 мес и старше ввиду наибольшей вероятности инфицирования БКЯ, а также миндалины и дистальный илеус крупного рогатого скота всех возрастов, механически переработанное мясо (говядина), ткани крупного рогатого скота, которые не проинспектированы и допущены для потребления в пищу [15]. Однако следует подчеркнуть, что в настоящее время не существует никаких эффективных методов для скрининга инфицирования лекарственных препаратов и тканей организма, включая кровь человека и крупного рогатого скота, прионами, вызывающими нвБКЯ. В связи с этим в 1999 г. FDA рекомендовало исключить из числа потенциальных доноров всех лиц, проживших 6 и более месяцев в странах, где были зарегистрированы вспышки БСЭ, в первую очередь в Великобритании. С целью снижения числа ятрогенных случаев нвБКЯ необходимо исключить использование лекарственных препаратов из крови и тканей крупного рогатого скота, производимых в странах с зарегистрированными случаями БСЭ. В ряде стран введены ограничения на трансплантацию твердой мозговой оболочки.
В дополнение к БСЭ, другим животным источником прионозов для человека являются ткани оленей и лосей. Исследования последних лет показали, что эти заболевания становятся все более и более частыми в отдаленных районах (например, в США), поскольку охотники употребляют это мясо в пищу и могут быть в случае заражения потенциальными источниками ятрогенной трансмиссии прионоза для других людей.
Для профилактики БКЯ и других прионозов важно повышение уровня знаний по рассматриваемой проблеме не только среди медицинских работников, организаторов здравоохранения, но и среди населения. В США и Европе осуществляется мониторинг прионных энцефалопатий, поэтому при выявлении возможных, вероятных или определенных случаев БКЯ в этих странах обязательно экстренное сообщение в органы здравоохранения и санэпиднадзора.
Поскольку инкубационный период прионоза длительный и бессимптомный, то любой материал, забираемый у больного, является потенциально опасным с точки зрения ятрогенного инфицирования как для других пациентов, обслуживаемых в этом лечебно-профилактическом учреждении, так и для медицинских работников. Кроме того, при выявлении возможного случая нвБКЯ важно уточнить у пациента или его родственников, не являлся ли он донором крови или тканей (органов) в прошлом [29].
Рекомендуется проводить генетический анализ прионного гена у лиц, в семьях которых были зарегистрированы больные с БКЯ. Более сложной является проблема пренатальной ДНК-диагностики БКЯ и связанное с этим решение вопроса о прерывании беременности в случае наличия у одного из родителей наследственной прионной болезни, поскольку неполная пенетрантность некоторых из этих заболеваний делает сомнительным предсказание будущего для носителя мутантного гена [26].
Скрытый переход от инкубационной фазы к прогрессирующей превращает больного БКЯ в опасного для окружающих носителя инфекции. Малая размерность инфицирующей дозы, способность приона к проникновению через клеточные мембраны и длительная протяженность латентного периода в условиях возможного массового инфицирования пищевыми продуктами и лекарственными препаратами еще более обостряет проблему.
В отсутствие пригодного для массового использования диагностикума относительная редкость заболевания создает высокую вероятность ложного диагноза, заведомо неэффективного лечения, несоблюдения специальных защитных мер и невыявления цепи передачи заболевания. Разработка аналитического метода затрудняется необычной природой и малой иммуногенностью патогена. Несмотря на актуальность вопроса, сколько-нибудь пригодные для выявления прионового патогена методы появились лишь в последние годы [34].
Лечение
При выявлении БКЯ необходимо отменить все лекарственные препараты, которые могут негативно влиять на мнестические функции и поведение пациента.
Что касается непосредственного лечения рассматриваемых болезней, то оно еще не разработано. Традиционные противовирусные средства, такие как амантадин, интерфероны, пассивная иммунизация и вакцинация человека и животных оказались неэффективными. Были попытки использования брефелдина А, который, разрушая аппарат Гольджи, препятствует синтезу PrP Sc в инфицированной культуре клеток и блокаторов кальциевых каналов, в частности NMDA-рецепторов, способствующих более длительному выживанию инфицированных нейрональных культур, но пока успех достигнут не был. Поэтому, как правило, проводится симптоматическая терапия, включающая купирование миоклонических приступов (противоэпилептические препараты) и экстрапирамидных нарушений (противопаркинсонические препараты, в том числе агонисты дофаминовых рецепторов). Таким образом, к 2012 г. сформировалось мнение, что БКЯ фатальна и не излечима.
В литературе описан пример экспериментального лечения нвБКЯ у подростка Джонатана Симмса [7], проведенного в Северной Ирландии в 2003 г. с использованием пентозана полисульфата, который применяется при терапии интерстициального цистита. Препарат вводился в боковой желудочек головного мозга пациента. К сожалению, применение пентозана полисульфата не остановило развитие заболевания (больной умер в 2011 г.), хотя темп его прогрессирования был замедлен. В настоящее время исследования эффективности и безопасности упомянутого препарата у больных нвБКЯ продолжаются [7].
В последние годы на экспериментальной животной модели начато изучение влияния РНК интерференции и ее блокирования на развитие и течение нвБКЯ, однако вряд ли этот метод терапии сможет быть применен для лечения заболевания у человека в ближайшие десятилетия [4, 25].
Заключение
Врачи и пациенты должны взвешивать неизвестную, но достаточно доказанную вероятность трансмиссии нвБКЯ и неизбежную опасность отказа от необходимых лекарств и лечения. В большинстве случаев ответ очевиден. Лучшей защитой от нвБКЯ является информированность, чему и предполагается способствовать незамедлительной публикацией любой информации, относящейся к рассматриваемому заболеванию [18]. Необходимо организовывать и проводить семинары с привлечением специалистов научно-исследовательских и медицинских институтов по вопросам клиники и диагностики прионных болезней для врачей общей практики, инфекционистов, психоневрологов и неврологов, хирургов, патологоанатомов [14, 21]; обеспечивать проведение обязательного эпидемиологического расследования каждого случая нвБКЯ и других прионных болезней с учетом их клинических проявлений [15, 35].
[1] Приказ №15 Главного государственного санитарного врача РФ от 15.12.2000 «О мерах по предупреждению распространения болезни Крейтцфельдта-Якоба на территории Российской Федерации».