Болезнь хартнупа что это
Болезнь Хартнупа ( Аминоацидурия дикарбоновых кислот )
Болезнь Хартнупа – это редкое наследственное заболевание, характеризующееся нарушением обмена аминокислот, главным образом, триптофана. Основные симптомы – пеллагроподобные кожные высыпания на лице и открытых участках тела, фоточувствительность, неврологические расстройства. Диагноз ставится при обнаружении повышенной концентрации в моче нейтральных аминокислот и продуктов их распада, подтверждается молекулярно-генетическим исследованием. Лечебные мероприятия включают изменения в диете, предохранение кожных покровов от солнечных лучей, назначение препаратов никотиновой кислоты.
МКБ-10
Общие сведения
Болезнь Хартнупа (аминоацидурия дикарбоновых кислот) названа в честь первого больного, у которого она была диагностирована. Заболевание впервые было описано английским врачом Д. Бароном в 1956 году. Клинические проявления напоминают картину пеллагры − патологического состояния, вызванного недостаточностью никотиновой кислоты. По различным статистическим данным, распространенность болезни Хартнупа составляет от 1:18 000 до 1:54 000 человек. Значимые гендерные различия отсутствуют.
Причины
Развитие болезни Хартнупа связано с генетической мутацией гена SLC6A19, расположенного в локусе 5p15.33 5 хромосомы. Этот ген кодирует натрий-зависимый белок-переносчик, участвующий в транспорте нейтральных аминокислот (триптофана, тирозина, гистидина и т.д.). Данный белок преимущественно локализован в эпителии тонкого кишечника и почечных канальцев. Наследование заболевания происходит по аутосомно-рецессивному типу. Родители больного ребенка являются здоровыми носителями мутантного гена.
Патогенез
Основу для запуска патологических проявлений составляет дисбаланс в метаболизме триптофана. Из-за нарушения всасывания триптофан задерживается в кишечнике, где под влиянием бактериальной микрофлоры превращаются в продукты распада – индол, кинуренин. Эти соединения, попадая в системный кровоток, отказывают токсическое влияние на центральную нервную систему. Их инактивация происходит в печени, где они соединяются с серной кислотой и выводятся с мочой в виде конъюгатов.
Нарушение реабсорбции аминокислот в канальцах почек ведет к дополнительной их потере с мочой. Триптофан является основным субстратом для синтеза никотиновой кислоты (витамина PP), входящего в состав ферментов, участвующих в тканевом дыхании и других процессах энергетического обмена. Также из триптофана образуется мелатонин – основной гормон, регулирующий циклы сна и бодрствования.
Симптомы болезни Хартнупа
Заболевание имеет хроническое течение с периодами рецидивов и ремиссий. Первые клинические признаки могут возникнуть в любом возрасте. Манифестации и обострению способствуют недостаточное питание, эмоциональный или физический стресс, прием лекарственных препаратов и пр. Самым ярким симптомом болезни Хартнупа является окрашивание мочи в голубой или синий цвет. Это объясняется наличием в моче окисленных продуктов обезвреженного печенью индола.
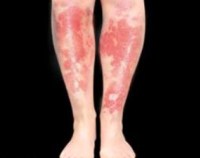
Наиболее сильно страдают кожные покровы и нервная система. На открытых участках тела (лицо, шея, руки) после длительной инсоляции кожа покрывается красными пятнами, становится грубой, появляются пузыри с серозным содержимым. Субъективно пациент испытывает зуд и жжение в местах высыпаний. Через несколько дней кожа в пораженных областях приобретает коричневатый оттенок, начинает шелушиться, истончаться.
Самыми частыми неспецифическими неврологическими симптомами считаются головная боль, головокружения, бессонница. Часто случаются обмороки. При тяжелом течении наблюдаются нарушение координации движений, неустойчивость при ходьбе, тремор рук и головы. Часто встречаются отклонения в психической сфере, например, постоянные перепады настроения, плаксивость. Очень редки косоглазие, непроизвольные колебательные движения глаз.
Осложнения
Какие-либо серьезные неблагоприятные последствия, представляющие непосредственную угрозу для жизни пациента, страдающего болезнью Хартнупа, крайне редки. Лишь при очень тяжелом течении патологии в единичных случаях у детей младшего возраста возможно глубокое поражение центральной нервной системы, которое приводит к летальному исходу. Также у детей иногда наблюдается отставание в умственном развитии.
Встречаются осложнения со стороны психической сферы – депрессия, острые психозы со зрительными, слуховыми галлюцинациями. После вскрытия пузыри на кожных покровах оставляют язвенные поверхности, что создает благоприятные условия для присоединения вторичной бактериальной флоры (стафилококки, стрептококки). Частые падения вследствие нарушения равновесия и потерь сознания повышают риск черепно-мозговых травм и различных переломов.
Диагностика
Пациентов с болезнью Хартнупа курируют врачи-педиатры, неврологи. В установлении диагноза большую помощь оказывают анамнестические данные (наличие близкого родственника с подтвержденной болезнью Хартнупа). При расспросе больного уточняют, что предшествовало возникновению симптомов (нарушение диеты, инфекционное заболевание, стресс).
При неврологическом осмотре больной демонстрирует затруднения при выполнении координационных тестов – позы Ромберга, пяточно-коленной, пальце-носовой пробы. Чтобы подтвердить диагноз, назначаются следующие дополнительные методы обследования:
Дифференциальная диагностика
Для исключения других видов аминоацидурий, например, синдрома Фанкони выполняетя анализ мочи на гидроксипролин, аргинин. Данные показатели при болезни Хартнупа остаются нормальными. Также дифференциальный диагноз проводится с дерматологическими заболеваниями (экземой, атопическим дерматитом), наследственной атаксией-телеангиэктазией.
Лечение болезни Хартнупа
В зависимости от тяжести состояния больного лечение может проводиться как амбулаторно, так и в условиях стационара. Пациенту рекомендуется избегать факторов, способствующих возникновению обострения болезни, особенно это касается инсоляции; употреблять достаточное количество белка и витамина гр. В. Защитные мероприятия включают ношение закрытой одежды, использование солнцезащитных кремов в летнее время. Для фармакотерапии болезни Хартнупа применяются:
Прогноз и профилактика
В подавляющем большинстве случаев болезнь Хартнупа имеет доброкачественное течение и благоприятный прогноз. Продолжительность жизни пациентов при своевременной диагностике и назначении лечения практически не отличается от общей популяции. Известны единичные ситуации с летальным исходом вследствие генерализованного поражения нервной системы.
Методов первичной профилактики не существует. Сбалансированная диета с высоким содержанием белка и витамина PP способствует предотвращению приступов. Если в семье есть родственники с диагностированной болезнью Хартнупа, рекомендуется сделать анализ мочи для определения концентрации аминокислот и пройти медико-генетическое консультирование для раннего выявления заболевания.
Болезнь Хартнупа
Общие сведения о болезни Хартнупа
Болезнь Хартнупа — это редкое генетическое заболевание, для которого характерно врожденное нарушение метаболизма аминокислот, в частности, триптофана, метионина, фенилаланина и других моноаминокарбоксилиновых кислот.
Заболевание обусловлено мутацией в гене натрий-зависимого переносчика аминокислот в почках и почечных канальцах. Наследуется по аутосомно-рецессивному признаку.
Накопление неабсорбированных аминокислот в желудочно-кишечном тракте увеличивает их обработку бактериальной флорой. Некоторые продукты распада триптофана, в том числе индолы, кинуренин и серотонин, всасываются в кишечнике и выводятся с мочой. Когда метаболизм аминокислот нарушен, это состояние называется общей аминоацидурией с участием всех нейтральных аминокислот, кроме пролина и гидроксипролина. При нарушении нормального усвоения триптофана происходит его реабсорбция в почечных канальцах, что проявляется в мозжечковой атаксии, пеллагроподобных изменениях кожи, аминоацидурией, повышенным содержанием индикана и других индольных соединений.
Для болезни Хартнупа характерна специфическая сыпь на фоне неврологических симптомов, проявляющихся в неконтролируемых движениях (атаксия), проблемах со зрением и когнитивными нарушениями.
Симптомы, связанные с этим расстройством, могут быть вызваны также обычно лихорадкой, приемом наркотиков или интенсивным эмоциональным стрессом, например, во время продолжительной болезни. Частота эпизодов обострения заболевания снижается с возрастом.
Причины болезни Хартнупа
Болезнь Хартнупа вызывается мутациями в гене SLC6A19 и наследуется по аутосомно-рецессивному типу. Данный ген содержит информацию (инструкции) для синтеза белков, важных для множества функций организма человека.
При возникновении генетической мутации белковый продукт может иметь неправильную структуру, неэффективно выполнять свои функции или вовсе отсутствовать. В зависимости от функций конкретного белка и его наличия или отсутствия, последствия для организма могут быть самыми разными.
Эти изменения наследуются по аутосомно-рецессивному типу. Большинство генетических заболеваний определяется наличием двух копий гена, один ребенок получает от отца, а другой – от матери. Рецессивные генетические нарушения происходят, когда ребенок наследует две копии аномального гена с одним и тем же признаком, по одному от каждого родителя. Если ребенок наследует один нормальный ген и один ген болезни, он будет являться носителем заболевания, но, как правило, не будет страдать от его симптомов. Риск передачи дефектного гена родителями-носителями их ребенку составляет 25% для каждой беременности.
Ген SLC6A19 производит белок, известный своими функциями переносчика аминокислот (триптофана, аланина и других). Этот белок особенно активен в почках и кишечнике. Без наличия белков-переносчиков такие важные аминокислоты, как триптофан, аланин, аспарагин, глутамин, гистидин, изолейцин, лейцин, фенилаланин, серин, треонин, тирозин и валин не выполняют свои прямые функции и не воздействуют необходимым образом на различные системы организма и внутренние органы.
Аминокислоты являются химическими строительными блоками белков и имеют важное значение для правильного роста и развития. Из-за генетического дефекта при болезни Хартнупа кишечник не может правильно усваивать аминокислоты, а почки не могут должным образом абсорбировать их. Такие процессы со временем вызывают чрезмерное накопление аминокислот в моче и, как следствие, их ускоренный вывод из организма.
Например, дефицит триптофана чаще всего связывают с болезнью Хартнупа. Триптофан необходим человеку для синтеза никотинамида, также известного как витамин В3. Известно, что без витамина В3 полноценное функционирование мозга, мышц и нервной системы просто невозможно.
В особенности риск интенсивного проявления болезни Хартнупа возрастает на фоне рядовых хронических заболеваний и стресса.
Отягчающими факторами являются:
Симптомы болезни Хартнупа
Симптомы болезни Хартнупа отличаются у разных пациентов, они могут проявляться с разной интенсивностью, при этом течение заболевания строго индивидуально. Встречаются и бессимптомные случаи.
Первые симптомы обычно проявляются в возрасте от 3 до 9 лет. Изредка начало болезни приходится на зрелый возраст.
Основные симптомы болезни Хартнупа это:
Диарея может предшествовать или сопровождать это заболевание. Во взрослом возрасте первыми симптомами болезни Хартнупа нередко становятся судороги и отвердение мышц ног, может присутствовать периодическая изжога.
Лечение болезни Хартнупа
При симптоматических случаях болезни Хартнупа лечение направлено в основном на нормализацию состояния и снятие симптомов, а также на поддержание нормальной функции мышц и нервной системы.
Некоторых симптомов можно избежать при помощи сбалансированного питания, диеты с высоким содержанием белка.
Меры предосторожности:
Эффективные средства лечения болезни Хартнупа это:
Условия, при которых обычная вода может привести к расстройству пищеварения
Создана вакцина для уничтожения стареющих клеток
Один из видов лечения рака позволяет человеку хорошо видеть в темноте
5 вариантов завтрака, которые помогут избавиться от жира на животе
Неправильные формы микропластика разрушают клетки человека и вызывают аллергию
Бег в районах с плохой экологией так же опасен, как и низкий уровень физической активности
Болезнь Хартнупа: причины возникновения и основные симптомы, способы лечения заболевания
Представляет собой редкое заболевание, характеризующееся нарушением реабсорбции и экскреции триптофана и других аминокислот. Патологическое состояние проявляется появлением сыпи, нарушения работы центральной нервной системы, головными болями, а также обмороками и коллапсом.
Причины
Болезнь Хартнупа представляет собой наследственную патологию, которая передается по аутосомно-рецессивному типу. У больных с данным нарушением развивается ухудшение адсорбции в тонком кишечнике триптофана, фенилаланина, метионина и других моноаминомонокарбоновых аминокислот. Длительное накопление не адсорбированных аминокислот в желудочно-кишечном тракте усиливает их метаболизацию бактериальной флорой. Некоторые продукты деградации триптофана, включая индолы, кинуренин и серотонин, всасываются в кишечнике и появляются в моче. Помимо этого, у таких больных отмечается нарушение почечной реабсорбции аминокислот, что сопровождается развитием генерализованной аминоацидурии, включая все нейтральные аминокислоты, за исключением пролина и гидроксипролина. Кроме этого, при данной патологии нарушается превращение триптофана в ниацинамид.
Различают два механизма возникновения и развития болезни. Первый обусловлен нарушением всасывания триптофана в кишечнике, что проявляется его накоплением и расщеплением посредством кишечной микрофлоры до продуктов, которые оказывают токсическое действие на организм и в первую очередь на центральную нервную систему и кожу. Во-втором случае отмечается усиление выделения аминокислот почками. В моче обнаруживаются аминокислоты, которых в норме там не должно быть. Снижение уровня триптофана в организме сопровождается нарушением синтеза витамина РР, что и вызывает развитие изменений в коже и слизистых оболочек, а также нарушений в работе пищеварительной системы.
Симптомы
Практически во всех случаях появлению признаков болезни Хартнупа предшествует низкое поступление в организм питательных веществ. Симптомы болезни Хартнупа развиваются вследствие дефицита ниацинамида и очень похожи на проявления пеллагры, особенно возникновением высыпаний на открытых участках тела. У больных с данной патологий отмечается развитие неврологических симптомов, проявляющихся мозжечковой атаксией и психическими нарушениями. У малышей с данным диагнозом очень часто обнаруживается задержка умственного развития, низкий рост, головные боли, коллаптоидные состояния, обмороки. Несмотря на то что заболевание имеется у ребенка с рождения, его симптомы могут появиться только в грудном возрасте, а иногда даже в детском или во взрослом возрасте. Появлению симптомов болезни Хартнупа может способствовать инсоляция, прием некоторых лекарственных средств или стресс.
У большинства больных может отмечаться развитие астенического синдрома, проявляющегося повышенной утомляемостью и потерей способности к продолжительному физическому и умственному труду. Такие больные страдают повышенной раздражительностью и возбудимостью, у них выявляются частые смены настроения, снижение памяти, а при тяжелом течении патологии может отмечаться развитие психоза.
Помимо этого, у больного может обнаруживаться тремор конечностей и головы, а также шаткие дискоординированные движения. Такие лица не способны поддерживать равновесие в положении стоя и испытывают трудности при необходимости выполнения согласованных движений.
Также у больных с данным диагнозом могут обнаруживаться нистагм, птоз и косоглазие.
Диагностика
Постановка диагноза происходит на основании выявления характерных нарушений экскреции аминокислот с мочой. Помимо этого, дополнительно на наличие патологии могут указывать присутствие других продуктов деградации триптофана в моче.
Лечение
Болезнь Хартнупав большинстве случаев имеет благоприятный прогноз, частота атак как правило снижается с возрастом. Для профилактики возникновения приступов рекомендовано поддержание хорошего нутритивнового статуса, посредством дополнительного введения в рацион ниацина или ниацинамида. Купирование возникшего приступа происходит посредством ведения никотинамида.
Профилактика
На данный момент не разработаны методы, позволяющие предупредить развитие болезни Хартнупа.
Протокол лечения
Связанные лекарства:
Информация является обобщающей и не может быть использована для лечения, без рекомендации врача.
Анализы
Все лаборатории – в одном месте. Удобное расположение и подходящий график работы, все это позволит вам не тратить лишнее время на поиски.
Атопический дерматит: особенности дифференциальной диагностики у детей
Атопический дерматит не имеет специфических лабораторных маркеров диагностики, и потому диагностика заболевания основывается в основном на характерных клинических признаках. В 1980 г. J. Hanifin и G. Rajka опубликовали большие
Атопический дерматит не имеет специфических лабораторных маркеров диагностики, и потому диагностика заболевания основывается в основном на характерных клинических признаках.
В 1980 г. J. Hanifin и G. Rajka опубликовали большие и малые критерии атопического дерматита, которые оказали неоценимое влияние на научную и клиническую медицинскую практику, хотя считается, что они больше пригодны для использования в стационарных условиях, чем для популяционных исследований.
Диагностический алгоритм атопического дерматита, предложенный американскими экспертами в 1999 г. и основанный на критериях Hanifin и Rajka, включает обязательные и дополнительные критерии [1].
Нижеперечисленные симптомы также включают в диагностический алгоритм атопического дерматита [2], поскольку они встречаются у большинства таких больных: хейлит, трещины за ушами, экзема лица, шелушение кожи без экземы, плантарный дерматоз.
Диагноз атопического дерматита считается доказанным, если у больного выявлены три и более обязательных и дополнительных признаков.
Критерии Hanifin и Rajka сохраняют свою силу и вполне подходят для клинической диагностики обеих форм атопического дерматита. Как известно, согласно номенклатуре Европейского респираторного общества, различают две формы заболевания: extrinsic, которая связана с сенсибилизацией к внешним аллергенам и характеризуется повышением уровня IgE; intrinsic, при которой не удается подтвердить наличие атопии, несмотря на типичную клиническую картину поражения кожи.
Американские специалисты предлагают более упрощенные диагностические критерии атопического дерматита у детей [3].
Обязательные: зуд, экзематозные изменения, хроническое или рецидивирующее течение.
Типичная для данного возраста локализация кожного поражения: вовлечение лица, шеи и разгибательных поверхностей конечностей у младенцев и детей; поражение сгибательных поверхностей, особенно у детей более старшего возраста и взрослых; щадящее — паховых областей и подмышечных впадин.
Важные особенности (свидетельствуют в пользу данного диагноза, но встречаются не у всех пациентов):
Как показывает практика, для атопического дерматита характерен клинический полиморфизм. Достаточно сказать, что в литературе описано более 26 отдельных мест локализации кожного процесса на участках тела и 9 типичных признаков атопического дерматита. Выделяют, наряду с сухостью кожи, три основных признака: зуд, эритема, папулы. У детей клинические проявления заболевания, особенно локализация кожных повреждений, зависят от возраста. Так, в младенческом периоде (с рождения до 2 лет) поражаются щеки, лицо, шея, наружная поверхность конечностей. В детском возрастном периоде (от 2 до 10 лет) высыпания обычно локализуются в локтевых и подколенных складках, на спине, задней поверхности шеи, боковых поверхностях туловища. Для подросткового и взрослого периода характерно поражение лица (в основном периорбитально или по типу атопического хейлита), тыльных поверхностей кистей, в области локтевых и коленных сгибов. Зудящие папулы располагаются на фоне лихенизированной и сухой кожи, нередко с выраженным шелушением.
Дифференциальная диагностика
Даже тщательно разработанные обязательные и дополнительные критерии атопического дерматита Hanifin и Rajka не позволяют во всех случаях точно диагностировать болезнь. Практика показывает, что применение данного алгоритма более целесообразно при проведении дифференциальной диагностики атопического дерматита и других кожных заболеваний, к которым российские эксперты относят [4]:
В одном из последних руководств по аллергическим заболеваниям американские специалисты предлагают следующий спектр для дифференциальной диагностики атопического дерматита у детей [5]:
Ведущий американский специалист по атопическому дерматиту профессор D. Leung рекомендует исключать у больных подросткового возраста также кожную Т-клеточную лимфому и аллергический контактный дерматит [6]. По мнению D. Leung, в плане дифференциальной диагностики всегда важно помнить о том, что самой главной причиной неудачного исхода в терапии атопического дерматита является низкий уровень комплаентности.
Остановимся более подробно на заболеваниях, с которыми рекомендуют проводить дифференциальную диагностику атопического дерматита американские специалисты и которые плохо освещены в отечественной литературе в качестве нозологий. Однако о них следует помнить при исключении диагноза атопического дерматита у детей.
Энтеропатический акродерматит. Это аутосомно-рецессивное заболевание, чаще встречается у девочек и начинается на первом году жизни. Везикулобуллезные и экзематозные высыпания располагаются симметрично, чаще вокруг рта, на щеках, коленных и локтевых суставах, а также в перианальной области. Со временем эти эритематозные и эрозивные элементы становятся сухими, гиперкератическими и даже напоминают псориаз. Для этого заболевания характерна алопеция, а волосы отличаются своеобразным рыжеватым оттенком. Другими характерными признаками энтеропатического акродерматита являются хроническая диарея и различные проявления со стороны глаз (фотофобия, конъюнктивит, блефарит, дистрофия роговицы), стоматит, паронихии, отставание в росте и интеркуррентные бактериальные и грибковые инфекции. Заболевание связывают с дефицитом цинка и нарушением его абсорбции в кишечнике. Для диагностики энтеропатического акродерматита исследуют концентрации цинка в плазме крови и щелочной фосфатазы, цинкозависимого фермента.
Агаммаглобулинемия. Первичное иммунодефицитное состояние, которое проявляется у мальчиков в возрасте 6–12 мес жизни повторными бактериальными пневмониями, а также высокой частотой хронических и рецидивирующих гнойно-воспалительных инфекций ЛОР-органов, кишечника, глаз, кожи, лимфоузлов. Лабораторная диагностика основывается на выявлении (минимум двукратном) сывороточной концентрации IgG 1000 МЕ/мл при наличии в анамнезе дерматита и повторных глубоких гнойных инфекций с «холодным» течением. У таких больных в анамнезе отмечаются повторные «холодные» абсцессы кожи и подкожной клетчатки, лимфоузлов, повторные гнойные отиты с «холодным» течением [7, 10]. Особую опасность представляют тяжелые эпизоды острых пневмоний, в том числе деструктивных (у 50%) с исходом в пневмоцеле (у 50%); абсцессы печени.
Заболевание иногда действительно трудно отличить от атопического дерматита, особенно у детей — при обеих патологиях у больных могут встречаться такие симптомы, как экзематозный зуд, высыпания; атопия, стафилококковая инфекция, высокий уровень IgE, эозинофилия.
Однако сыпь при атопическом дерматите редко появляется у детей младше 4 мес; она обычно локализуется на лице, щеках, лбу, наружной поверхности конечностей и ягодиц, тогда как у более старших детей — в локтевых и подколенных складках, на кистях и стопах. Сыпь при гипер-IgE-синдроме наблюдается у детей более раннего возраста, располагается на лице, чаще на разгибательных, чем сгибательных поверхностях тела.
Кроме того, у больных с синдромом гипер-IgE чаще наблюдаются инфекции паренхиматозных органов (в основном в виде стафилококковых легочных инфекций), тогда как пациенты, страдающие тяжелым атопическим дерматитом, могут иметь суперинфекцию Staphylococcus (S.) aureus, осложняющую течение экземы, и регионарный лимфаденит. В крови больных гипер-IgE-синдромом выявляют специфические IgE-антитела к S. aureus, Candida albicans, Aspergillus fumigatus. При обеих патологиях очень часто высеивают S. aureus с кожи больных. У взрослых больных с синдромом гипер-IgE часто приходится проводить дифференциальную диагностику с аллергическим бронхолегочным аспергиллезом.
Литература
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва