Болезнь девика что это
Оптикомиелит
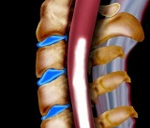
Оптикомиелит (болезнь Девика) — демиелинизирующая патология, отличающаяся избирательным поражением спинного мозга и зрительных нервов. Клиническая картина характеризуется сочетанием зрительных расстройств с симптомами миелита (пара- или тетрапарез, нарушения чувствительности, тазовая дисфункция). Диагностика оптикомиелита осуществляется при помощи исследования ликвора, МРТ спинного и головного мозга, определения в крови специфичных антител. Лечится оптикомиелит комбинацией иммуносупрессивной (кортикостероиды, цитостатики) и симптоматической (миорелаксанты, анальгетики, антидепрессанты) терапии. Альтернативным является иммуномодулирующее лечение.
Общие сведения
Впервые сходная с оптикомиелитом симптоматика была описана в 1870 г. К 1894 г. французский врач Девик описал 16 случаев оптикомиелита и предложил выделить это заболевание в качестве отдельной нозологии. Однако длительный период в клинической неврологии болезнь Девика считалась одним из тяжелых вариантов рассеянного склероза. Лишь к концу ХХ века достижения в исследовании патогенеза демиелинизирующих заболеваний позволили считать оптикомиелит самостоятельной нозологической формой. Наиболее распространен оптикомиелит в Юго-Восточной Азии. Основной контингент заболевших составляют женщины среднего возраста. Хотя возрастной диапазон манифестации первых клинических признаков варьирует от 1 года до 77 лет, в большинстве случаев дебют оптикомиелита приходится на возраст 35-47 лет. Женщины более подвержены заболеванию, по различным данным на 1 заболевшего мужчину приходится 2-8 женщин.
Причины оптикомиелита
В настоящее время оптикомиелит относят к аутоиммунным заболеваниям, хотя его патогенез не полностью ясен. Специфические для оптикомиелита антитела NMO-IgG были определены в 2004 г. Они выявляются у 65-73% больных и отсутствуют у пациентов с другой аутоиммунной патологией, типичными формами рассеянного склероза, РЭМ или иными воспалительными поражениями ЦНС. В 2005 г. был найден белковый канал аквапорин-4, являющийся мишенью для антител NMO-IgG. Аквапорин-4 располагается преимущественно в тканях спинного мозга, в головном мозге — перивентрикулярно и в области гипоталамуса. Он локализуется в отростках астроцитов и стенке сосудов, формирующих гематоэнцефалический барьер. Повреждение белковых каналов антителами NMO-IgG приводит к повышению проницаемости гематоэнцефалического барьера, свободному проникновению через него других иммунных комплексов с развитием аутоиммунного воспаления.
Морфологически оптикомиелит сопровождается некрозом белого и серого мозгового вещества, образованием зон демиелинизации. Патологические изменения затрагивают спинной мозг, зрительные нервы, гипоталамус и хиазму. В зонах демиелинизации и периваскулярно при оптикомиелите обнаруживаются отложения IgG. Хронические спинальные воспалительные очаги представляют собой кистозную дегенерацию, атрофию и глиоз. В ряде случаев наблюдается формирование полостей, характерных для сирингомиелии. Одним из компонентов морфологических изменений при оптикомиелите практически во всех случаях выступает аутоиммунный васкулит.
Симптомы оптикомиелита
Базовыми проявлениями, характеризующими оптикомиелит, являются оптический неврит и воспалительное поражение спинного мозга (миелит). В 80% наблюдений неврит зрительного нерва предшествует развитию миелита, который появляется не позже, чем через 3 месяца от дебюта зрительных нарушений. В 20% случаев оптикомиелит манифестирует симптомами миелита, а затем присоединяется оптический неврит. В литературе по неврологии описан ряд случаев оптикомиелита Девика, при которых появлению неврологических проявлений предшествовали лихорадка, ОРВИ или другие инфекции. В отдельных случаях оптикомиелит развивался на фоне других аутоиммунных заболеваний (ревматоидного артрита, СКВ, синдрома Шегрена, антифосфолипидного синдрома, аутоиммунного тиреоидита, НЯК, тромбоцитопенической пурпуры).
Оптикомиелит, как правило, протекает с двусторонним поражением зрительных нервов. В дебюте заболевания пациенты отмечают нарушение четкости изображения, появление «пелены» перед глазами. Возможны болевые ощущения в орбитах. Известны случаи субклинического течения оптического неврита, диагностируемые при проведении офтальмоскопии. После затихания острого воспалительного процесса может наблюдаться некоторое восстановление зрительной функции, в других случаях наступает полная атрофия зрительного нерва и слепота.
Сопровождающие оптикомиелит Девика спинальные поражения могут носить полный поперечный, распространенный продольный или частичный поперечный характер. Клинически они проявляются нижним парапарезом или тетрапарезом, спастической мышечной гипертонией, атаксией и дискоординацией в конечностях, расстройством чувствительности ниже уровня спинального поражения, вегетативными нарушениями, тазовой дисфункцией (недержанием кала и задержкой мочи). Примерно у 35% пациентов с оптикомиелитом наблюдается симптом Лермитта — идущий в каудальном направлении резкий «прострел» в позвоночника, иррадиирующий в ноги. Возможны крампли, периодически возникающие в ногах. Отличительной особенностью оптикомиелита является распространение патологических изменений на 3 и более спинальных сегмента.
Оптикомиелит может иметь монофазное или ремиттирующее течение. Последнее составляет до 85-90% случаев. Оно характеризуется периодами обострения и относительной ремиссии. При этом возможно как совместное обострение неврита и миелита, так и раздельное появление их атак с временным интервалом до нескольких месяцев или даже лет. В первый год заболевания рецидив отмечается у 55% пациентов, в первые 3 года — у 78%, в первые 5 лет — у 99%. Монофазный оптикомиелит отличается прогрессирующим развитием одновременно миелита и неврита без последующих рецидивов.
Диагностика оптикомиелита
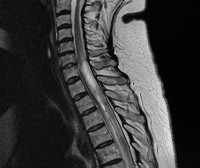
В ходе диагностического поиска наряду с анализом клинической картины невролог опирается на данные исследования спинномозговой жидкости и магнитно-резонансной томографии. Необходимо дифференцировать оптикомиелит от острого рассеянного энцефаломиелита, рецидивирующего ретробульбарного неврита, миелопатии, рецидивирующего миелита.
С целью забора цереброспинальной жидкости (ликвора) проводится люмбальная пункция. В острой фазе заболевания анализ ликвора выявляет плеоцитоз свыше 50 клеток в 1 мм3. Типичные для рассеянного склероза олигоклональные антитела определяются менее чем у 20% пациентов. Проводится также исследование крови на антитела NMO-IgG. Кроме того, в крови у пациентов с оптикомиелитом Девика могут выявляться антитиреоидные и антинуклеарные антитела. Офтальмолог осуществляет проверку остроты зрения и осмотр глазного дна (офтальмоскопию). Последняя даже при отсутствии клиники оптического неврита может выявлять стушеванность, бледность и отек диска зрительного нерва. Более точно диагностировать поражение зрительного нерва позволяет исследование зрительных ВП.
МРТ позвоночника визуализирует очаги поражения, охватывающие 2 и более спинальных сегментов и обычно имеющие некротический характер. При этом МРТ головного мозга выявляет демиелинизацию зрительных трактов. В некоторых случаях патологические изменения могут визуализироваться в области гипоталамуса. Другие церебральные структуры, как правило, остаются интактны. МРТ-картина в виде распространенного спинального поражения и отсутствия очагов в головном мозге позволяет дифференцировать оптикомиелит от рассеянного склероза и РЭМ.
Абсолютными диагностическими критериями оптикомиелита выступают: оптический неврит, острый миелит, отсутствие клиники иных поражений вне спинальных структур и зрительных нервов. Диагноз подтверждается наличием 1 из «больших» подтверждающих критериев: интактность церебральных структур по данным МРТ, патологические спинальные очаги протяженностью более 2-х сегментов, плеоцитоз ликвора свыше 50 клеток в 1 мм3. Новым дополнительным критерием оптикомиелита является наличие NMO-IgG антител.
Лечение и прогноз оптикомиелита
Терапия оптикомиелита Девика представляет собой сложную задачу. Имеются противоречивые данные о результатах лечения при помощи иммуномодулирующих и иммуносупрессивных препаратов. В мире зарегистрированы всего 6 фармпрепаратов для патогенетической терапии оптикомиелита, 3 из них являются интерферонами. Однако их клиническая эффективность не доказана. С целью купирования атак миелита и неврита традиционно используют высокие дозы кортикостероидов и плазмаферез. При некупируемой атаке возможно использование ритуксимаба или митоксантрона. Терапией выбора при предупреждении обострений выступает применение преднизолона.
Симптоматическое лечение оптикомиелита включает применение миорелаксантов (дантролена, толперизона), интратекальной инфузии баклофена, антидепрессантов (имипрамина, амитриптилина), центральных анальгетиков (прегабалина), физиотерапии (электрофореза, СМТ, озокерита, парафинотерапии, массажа). С целью восстановления двигательной и чувствительной функции конечностей, улучшения координации, уменьшения спастичности показана лечебная физкультура.
Среди исходов оптикомиелита Девика может наблюдаться полное выздоровление, остаточные парезы и расстройства зрения (в наихудшем варианте — амавроз), ремиссия, в тяжелых случаях — летальный исход. Причиной последнего зачастую выступает тяжелый миелит шейных сегментов спинного мозга, приводящий к развитию дыхательной недостаточности. Прогностически более неблагоприятным считается оптикомиелит с монофазным течением, стойким двигательным дефицитом, атрофией зрительных нервов.
Болезнь Девика
Под таким необычным названием в медицинских кругах подразумевают сложное заболевание воспалительного характера, известное как оптикомиелит. В процессе развития этого недуга в области спинного мозга активно разрушается миелин, что является причиной нарушен
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Согласно статистике, представительницы прекрасной половины человечества страдают от этого заболевания намного чаще по сравнению с мужчинами.
Болезнь Девика является распространенным проявлением рассеянного склероза и считается наиболее опасной его разновидностью. Эффективная терапия оптикомиелита зависит от множества факторов. Сегодня заболевание представляет собой особую нозологическую разновидность, которая в большинстве случаев диагностируется специалистом не в качестве рассеянного склероза, а как отдельная патология человеческого организма.
Основные симптомы заболевания
Первое, на что необходимо обратить внимание – это наличие неврита и миелита, так как эти патологические состояния являются постоянными «спутниками» болезни Девика. Нужно заметить, что нарушение работоспособности зрительного нерва может впоследствии стать причиной полной потери зрения. Миелит, появление которого напрямую связано с заболеванием Девика, протекает очень тяжело: развиваются различные двигательные патологии, которые полностью излечить на сегодняшний день не представляется возможным, однако облегчить болезненное состояние при помощи адекватной терапии вполне под силу.
В числе второстепенных признаков болезни Девика находятся различные отклонения кишечника, параличи, осложнения, связанные с работой мочеиспускательной системы и мочевого пузыря, а также парезы. Клинические проявления данного заболевания зачастую дают о себе знать не сразу, а спустя несколько недель, когда воспалительный процесс очень трудно остановить. Оптикомиелит характеризуется обострениями различной степени тяжести и ремиссиями.
В медицинской практике имеются сведения о том, что болезнь Девика нередко может развиваться на фоне некоторых аутоиммунных патологий, среди которых присутствует ревматоидный артрит, тромбоцитопеническая пурпура и другие.
Как диагностировать
Выявить очаги воспаления в области спинного мозга (особенно когда болит позвоночник) можно при помощи магнитно-резонансной томографии. Помимо этого, врач может назначить специальный тест, который позволяет определить наличие в организме больного определенных антител. Обычно при болезни Девика одновременно поражаются несколько позвонков, что является причиной сильных болевых ощущений в области спины. Результаты своевременно проведенной лабораторной диагностики дают возможность лечащему врачу назначить эффективную терапию и увеличить шансы на скорейшее выздоровление.
Принцип терапии
Если игнорировать вышеперечисленные симптомы, то очень часто воспалительный процесс при болезни Девика достигает своей критической точки и случается летальный исход. По этой причине, крайне важно назначить лечение как можно скорее.
В первую очередь необходимо устранить основные симптомы заболевания и всеми возможными способами облегчить болезненное состояние пациента. Широкое распространение получил такой лекарственный препарат, как ритуксимаб. В отдельных случаях целесообразнее пользоваться другим средством – митоксантроном. Кроме этого, в целях поддержания истощенного организма используют различные иммунодепрессанты и глюкокортикостероиды.
Демиелинизирующее заболевание
Демиелинизирующее заболевание представляет собой патологический процесс разрушения миелиновой оболочки, при котором поражаются нейроны головного и спинного мозга. При этом ухудшается проводимость импульсов в нервной системе. Болезнь характеризуется уничтожением миелина мозга. Это опасное состояние влияет на функционирование всего организма. Заболевание встречается с одинаковой частотой как у взрослых, так и детей. Современная медицина не обладает средствами для полного излечения от этого заболевания. Его можно лишь ослабить и замедлить течение.
Демиелинизация
Демиелинизирующее заболевание головного мозга по МКБ-10 имеет коды G35, G36 и G77. Процесс, вызванный поражением нервной ткани, негативно сказывается на функционировании всего организма в целом. Определенные нервные окончания покрыты миелиновой оболочкой, которая выполняет в организме важные функции. Например, миелин обеспечивает быструю передачу электрических импульсов и соответственно при нарушении этого процесса страдает вся система. Миелин состоит из липидов и белковых соединений в пропорции 70/30.
Демиелинизирующее заболевание — это не только рассеянный склероз, это еще и оптиконевромиелит и острый диссеминированный энцефаломиелит. Эти болезни не лечатся, но развитие их можно замедлить. В целом медики дают благоприятный прогноз при лечении этих патологий. Диагноз «рассеянный склероз» сейчас ставят чаще, но само заболевание протекает легче, чем 30-40 лет назад.
Механизмы развития
Нервная система состоит из центрального и периферического отделов. Механизм регуляции между ними работает следующим образом: импульсы от рецепторов периферической системы передаются в нервные центры спинного мозга, а оттуда в головной мозг. Расстройство этого сложного механизма становится причиной демиелинизации.
Нервные волокна покрыты миелиновой оболочкой. В результате рассматриваемого патологического процесса эта оболочка разрушается и на ее месте формируется фиброзная ткань. Она в свою очередь не может проводить нервные импульсы. В условии отсутствия нервных импульсов нарушается работа всех органов, поскольку мозг не может отдавать команды.
Причины
Демиелинизирующие заболевания головного мозга характеризуются поражением периферической и центральной нервной системы. Они чаще всего возникают на фоне генетической предрасположенности. Случается и так, что сочетание определенных генов провоцирует нарушения в функционировании иммунной системы. Выделяются и иные причины возникновения демиелинизирующих заболеваний:
Наиболее подверженной этой патологии считается европеоидная раса, особенно те ее представители, которые проживают в северных географических широтах. Такой тип заболевания может провоцироваться травмой головы или позвоночника, депрессией, вредными привычками. Некоторые типы вакцин также могут стать пусковым механизмом для начала развития таких патологий. Это относятся к прививкам против кори, оспы, дифтерии, гриппа, коклюша, гепатита В.
Классификация
Демиелинизирующее заболевание нервной системы классифицируется на различные типы, в основе которых лежит разрушение миелиновой оболочки. В связи с этим рассматриваемая патология подразделяется соответствующим образом на рассеянный склероз, болезнь Марбурга, болезнь Девика, прогрессирующую мультифокальную лейкоэнцефалопатию и синдром Гийена-Барре.
Рассеянный склероз
Рассеянный склероз характеризуется как тяжелое хроническое и дезиммуно- нейродегенеративное заболевание ЦНС, склонное к прогрессированию. В большинстве случаев заболевание встречается в молодом возрасте и почти всегда приводит к инвалидности. Этому демиелинизирующему заболеванию ЦНС по МКБ-10 присвоен код G35.
В настоящее время причины развития рассеянного склероза до конца не изучены. Большинство ученых склоняются к мультифакторной теории развития этого заболевания, когда сочетается генетическая предрасположенность и внешние факторы. К числу последних относятся:
Прогрессирование рассеянного склероза характеризуется развитием следующей симптоматики:
Лечение рассеянного склероза осуществляется с помощью таких методов, как:
В период ремиссии пациентам показано санаторно-курортное лечение, массаж, лечебная физкультура. При этом должны быть исключены все тепловые процедуры. Для облегчения симптомов заболевания назначаются препараты: снижающие мышечный тонус, устраняющие тремор, нормализующие мочеиспускание, стабилизирующие эмоциональный фон, противосудорожные средства.
Болезнь Марбурга
Геморрагическая лихорадка или болезнь Марбурга представляет собой острую инфекционную патологию, вызванную марбургским вирусом. Он проникает в организм через поврежденную кожу и слизистую оболочку глаз и полости рта.
Симптоматика заболевания зависит от стадии патологического процесса. Инкубационный период длится от 2 до 16 дней. Болезнь имеет острое начало и характеризуется повышением температуры тела до высоких показателей. Наряду с температурой может появиться озноб. Нарастают признаки интоксикации, такие как разбитость, головная боль, боль в мышцах и суставах, интоксикация и обезвоживание. Через 2-3 дня после этого присоединяются расстройство функционирования ЖКТ и геморрагический синдром.
Все симптомы усиливаются к концу первой недели. Также могут наблюдаться кровотечения, из носа, желудочно-кишечного тракта, половых путей. К началу 2 недели все признаки интоксикации достигает своего максимума. При этом возможны судороги и потеря сознания. По анализу крови происходят специфические изменения: тромбоцитопения, пойкилоцитоз, анизоцитоз, зернистость эритроцитов.
При подозрении у человека болезни Марбурга он экстренно госпитализируется в инфекционное отделение и должен находиться в изолированном боксе. Период выздоровления может затянуться до 21-28 дней.
Болезнь Девика
Оптикомиелит или болезнь Девика по хронической картине похож на рассеянный склероз. Это аутоиммунное заболевание, причины возникновения которого до сих пор не выяснены. В качестве одной из причин его развития отмечается увеличение проницаемости барьера между мозговой оболочкой и сосудом.
Некоторые аутоиммунные заболевания способны спровоцировать прогресс болезни Девика:
Болезнь имеет специфическую симптоматику. Клинические проявления обусловлены нарушением проводящих импульсов. Кроме того, поражается зрительный нерв и ткань спинного мозга. В большинстве случаев болезнь заявляет о себе нарушением зрения:
При прогрессировании заболевания и отсутствии адекватного лечения больной рискует полностью потерять зрение. В некоторых случаях возможен регресс симптоматики с частичным восстановлением функций глаз. Иногда случается так, что миелит предшествует невриту.
Оптиконевромиелит имеет два варианта течения: поступательное нарастание симптоматики с одновременным поражением ЦНС. В редких случаях встречается монофазное течение болезни. Оно характеризуется устойчивым прогрессом и усугублением симптоматики. В этом случае повышен риск летального исхода. При правильно подобранном лечении патологический процесс замедляется, но при этом полное выздоровление не гарантируется.
Второй вариант, наиболее распространенный, характеризуется поочередной сменой ремиссии и обострения и обозначается понятием «рецидивирующее течение». Также сопровождается зрительными нарушениями и расстройством функции спинного мозга. В период ремиссии человек ощущает себя здоровым.
Для выявления болезни Девика проводится комплекс мероприятий. Помимо стандартных диагностических процедур проводится люмбальная пункция с анализом ликвора, офтальмоскопия и МРТ позвоночника и головного мозга.
Прогрессирующая мультифокальная лейкоэнцефалопатия
Люди с иммунным дефицитом могут столкнуться с прогрессирующей многоочаговой мультифокальной лейкоэнцефалопатией. Это инфекционное заболевание, спровоцированное проникновением в организм вируса JC, относящегося к семейству Полиомавирусов. Особенностью патологии является то, что происходит несимметричное и многоочаговое поражение головного мозга. Вирусом поражаются оболочки нервных окончаний, состоящие из миелина. Поэтому данное заболевание принадлежит к группе демиелинизирующих патологий.
Почти 85% пациентов с таким диагнозом являются больными СПИДом или ВИЧ инфицированными. В группу риска входят пациенты со злокачественными опухолями.
Основные симптомы заболевания:
Синдром Гийена-Барре
Острое воспалительное заболевание, характеризующееся «демиелинизирующей полирадикулоневропатией». В ее основе лежат аутоиммунные процессы. Болезнь проявляется сенсорными расстройствами, мышечной слабостью и болью. Для нее характерны гипотония и расстройство сухожильных рефлексов. Также может наблюдаться дыхательная недостаточность.
Все пациенты с таким диагнозом должны госпитализироваться в отделение интенсивной терапии. Поскольку существует риск развития дыхательной недостаточности и может потребоваться подключение к ИВЛ, в отделении должна быть реанимация.
Демиелинизирующее заболевание ЦНС
Демиелинизирующие заболевания головного и спинного мозга – это патологические процессы, приводящие к разрушению миелиновой оболочки нейронов, нарушению передачи импульсов между нервными клетками мозга. Считается, что в основе этиологии заболеваний лежит взаимодействие наследственной предрасположенности организма и определенных факторов внешней среды. Нарушение передачи импульсов приводит к патологическому состоянию центральной нервной системы.
Какие это заболевания
Существуют следующие виды демиелинизирующих заболеваний:
Генетические заболевания
Когда происходит повреждение нервной ткани, организм отвечает реакцией – разрушением миелина. Заболевания, которые сопровождаются разрушением миелина, подразделяются на две группы – миелинокластии и миелинопатии. Миелинокластии – это разрушение оболочки под воздействием внешних факторов.
Миелинопатия – это генетически обусловленное разрушение миелина, связанное с биохимическим дефектом строения оболочки нейронов. В то же время, такое распределение на группы считается условным – первые проявления миелинокластии могут говорить о предрасположенности человека к заболеванию, а первые проявления миелинопатии могут быть связаны с повреждениями под воздействием внешних факторов.
Рассеянный склероз считают заболеванием людей с генетической предрасположенностью к разрушению оболочки нейронов, с нарушением метаболизма, недостаточностью иммунной системы и наличием медленной инфекции. К генетическим демиелинизирующим заболеваниям относятся: невральная амиотрофия Шарко-Мари-Тута, гипертрофическая невропатия Дежерина-Сотта, диффузный периаксиальный лейкоэнцефалит, болезнь Канавана и многие другие заболевания. Генетические демиелинизирующие заболевания встречаются реже, чем демиелинизирующие заболевания с аутоиммунным характером.
Симптомы
Демиелинизация всегда проявляется неврологическим дефицитом. Этот признак свидетельствует о начале процесса разрушения миелина. В него вовлекается и иммунная система. Атрофируются ткани мозга — спинного и головного, а также наблюдается расширение желудочков.
Проявления демиелинизации находятся в зависимости от вида заболевания, причинных факторов и локализации очага. Симптоматика может отсутствовать, когда поражение мозгового вещества незначительное, до 20%. Это обусловлено компенсаторной функцией: здоровые ткани мозга выполняют задачи пораженных очагов. Неврологическая симптоматика проявляется редко — только при повреждении более 50% нервной ткани.
В качестве общих признаков демиелинизирующих заболеваний головного мозга отмечаются следующие:
Нейропсихологические нарушения, характерные для рассматриваемой патологии, вызваны ухудшением памяти и снижением мыслительной деятельности, а также изменениями поведения и личностных качеств. Это проявляется развитием неврозов, депрессии, слабоумием органического генеза, эмоциональными перепадами, выраженной слабостью и снижением работоспособности.
Диагностика
Ранняя стадия течения патологии с отсутствием характерной симптоматики случайно обнаруживается во время диагностического обследования по другому поводу.
Для подтверждения диагноза проводится нейровизуализация, а также невролог определяет степень нарушения проводящей функции мозга. Основным методом диагностики является магнитно-резонансная томография. На снимках можно отчетливо увидеть участки пораженной ткани. Если сделать ангиографию, то можно определить степень повреждения сосудов.
Лечение
Демиелинизирующее заболевание ЦНС относится к категории неизлечимых. Терапевтические меры направлены на улучшение качества жизни пациента и устранение симптоматики. Для проведения симптоматической терапии назначают:
Прогноз
Прогноз относительно жизни больного напрямую зависит от характера течения заболевания, вида патологии и объема пораженной мозговой ткани. Если заболевание было диагностировано на ранней стадии и начато адекватное лечение, то прогноз относительно жизни благоприятный. Тем не менее невозможно полностью излечить болезнь. Она может привести к инвалидности или окончиться летальным исходом.