Болевой шок что это
Травматический шок
Травматический шок – это патологическое состояние, которое возникает вследствие кровопотери и болевого синдрома при травме и представляет серьезную угрозу для жизни пациента. Вне зависимости от причины развития всегда проявляется одними и теми же симптомами. Патология диагностируется на основании клинических признаков. Необходима срочная остановка кровотечения, обезболивание и немедленная доставка пациента в стационар. Лечение травматического шока проводится в условиях реанимационного отделения и включает в себя комплекс мер для компенсации возникших нарушений. Прогноз зависит от тяжести и фазы шока, а также от тяжести вызвавшей его травмы.
МКБ-10
Общие сведения
Травматический шок – тяжелое состояние, представляющее собой реакцию организма на острую травму, сопровождающуюся выраженной кровопотерей и интенсивным болевым синдромом. Обычно развивается сразу после травмы и является непосредственной реакцией на повреждение, но при определенных условиях (дополнительной травматизации) может возникнуть и через некоторое время (4-36 часов). Является состоянием, представляющим угрозу для жизни больного, и требует срочного лечения в условиях реанимационного отделения.
Причины
Травматический шок развивается при всех видах тяжелых травм, вне зависимости от их причины, локализации и механизма повреждения. Его причиной могут стать ножевые и огнестрельные ранения, падения с высоты, автомобильные аварии, техногенные и природные катастрофы, несчастные случаи на производстве и т. д. Кроме обширных ран с повреждением мягких тканей и кровеносных сосудов, а также открытых и закрытых переломов крупных костей (особенно множественных и сопровождающихся повреждением артерий) травматический шок могут вызывать обширные ожоги и отморожения, которые сопровождаются значительной потерей плазмы.
В основе развития травматического шока лежит массивная кровопотеря, выраженный болевой синдром, нарушение функции жизненно важных органов и психический стресс, обусловленный острой травмой. При этом потеря крови играет ведущую роль, а влияние остальных факторов может существенно различаться. Так, при повреждении чувствительных зон (промежности и шеи) возрастает влияние болевого фактора, а при травме грудной клетки состояние больного усугубляется нарушением функции дыхания и обеспечения организма кислородом.
Патогенез
Пусковой механизм травматического шока в значительной степени связан с централизацией кровообращения – состоянием, когда организм направляет кровь к жизненно важным органам (легким, сердцу, печени, мозгу и т.д.), отводя ее от менее важных органов и тканей (мышц, кожи, жировой клетчатки). Мозг получает сигналы о нехватке крови и реагирует на них, стимулируя надпочечники выбрасывать адреналин и норадреналин. Эти гормоны действуют на периферические сосуды, заставляя их сужаться. В результате кровь оттекает от конечностей и ее становится достаточно для работы жизненно важных органов.
Спустя некоторое время механизм начинает давать сбои. Из-за отсутствия кислорода периферические сосуды расширяются, поэтому кровь оттекает от жизненно важных органов. При этом из-за нарушений тканевого обмена стенки периферических сосудов перестают реагировать на сигналы нервной системы и действие гормонов, поэтому повторного сужения сосудов не происходит, и «периферия» превращается в депо крови. Из-за недостаточного объема крови нарушается работа сердца, что еще больше усугубляет нарушения кровообращения. Падает артериальное давление. При значительном снижении АД нарушается нормальная работа почек, а чуть позже – печени и кишечной стенки. Из стенки кишок в кровь выбрасываются токсины. Ситуация усугубляется из-за возникновения многочисленных очагов омертвевших без кислорода тканей и грубого нарушения обмена веществ.
Из-за спазма и повышения свертываемости крови часть мелких сосудов закупоривается тромбами. Это становится причиной развития ДВС-синдрома (синдрома диссеминированного внутрисосудистого свертывания), при котором свертывание крови сначала замедляется, а затем практически исчезает. При ДВС-синдроме может возобновиться кровотечение в месте травмы, возникает патологическая кровоточивость, появляются множественные мелкие кровоизлияния в кожу и внутренние органы. Все перечисленное приводит к прогрессирующему ухудшению состояния больного и становится причиной летального исхода.
Классификация
Существует несколько классификаций травматического шока в зависимости от причин его развития. Так, во многих российских руководствах по травматологии и ортопедии выделяют хирургический шок, эндотоксиновый шок, шок вследствие раздробления, ожога, действия ударной воздушной волны и наложения жгута. Широко используется классификация В.К. Кулагина, согласно которой существуют следующие виды травматического шока:
Вне зависимости от причин возникновения травматический шок протекает в две фазы: эректильная (организм пытается компенсировать возникшие нарушения) и торпидная (компенсационные возможности истощаются). С учетом тяжести состояния больного в торпидной фазе выделяют 4 степени шока:
Симптомы травматического шока
В эректильной фазе пациент возбужден, жалуется на боль, может кричать или стонать. Он тревожен и испуган. Нередко наблюдается агрессия, сопротивление обследованию и лечению. Кожа бледная, артериальное давление немного повышено. Отмечается тахикардия, тахипноэ (учащение дыхания), дрожание конечностей или мелкие подергивания отдельных мышц. Глаза блестят, зрачки расширены, взгляд беспокойный. Кожа покрыта холодным липким потом. Пульс ритмичный, температура тела нормальная или немного повышенная. На этой стадии организм еще компенсирует возникшие нарушения. Грубые нарушения деятельности внутренних органов отсутствуют, ДВС-синдрома нет.
С наступлением торпидной фазы травматического шока пациент становится апатичным, вялым, сонливым и депрессивным. Несмотря на то, что боль в этот период не уменьшается, больной перестает или почти перестает о ней сигнализировать. Он больше не кричит и не жалуется, может лежать безмолвно, тихо постанывая, или вовсе потерять сознание. Реакция отсутствует даже при манипуляциях в области повреждения. Артериальное давление постепенно снижается, а частота сердечных сокращений увеличивается. Пульс на периферических артериях ослабевает, становится нитевидным, а затем перестает определяться.
Глаза больного тусклые, запавшие, зрачки расширенные, взгляд неподвижный, под глазами тени. Отмечается выраженная бледность кожных покровов, цианотичность слизистых, губ, носа и кончиков пальцев. Кожа сухая и холодная, упругость тканей снижена. Черты лица заострены, носогубные складки сглажены. Температура тела нормальная или пониженная (возможно также повышение температуры из-за раневой инфекции). Пациента бьет озноб даже в теплом помещении. Нередко наблюдаются судороги, непроизвольное выделение кала и мочи.
Выявляются симптомы интоксикации. Больной мучается от жажды, язык обложен, губы запекшиеся, сухие. Может наблюдаться тошнота, а в тяжелых случаях даже рвота. Из-за прогрессирующего нарушения работы почек количество мочи уменьшается даже при обильном питье. Моча темная, концентрированная, при тяжелом шоке возможна анурия (полное отсутствие мочи).
Диагностика
Травматический шок диагностируют при выявлении соответствующей симптоматики, наличии свежей травмы или другой возможной причины возникновения данной патологии. Для оценки состояния пострадавшего производят периодические измерения пульса и артериального давления, назначают лабораторные исследования. Перечень диагностических процедур определяется патологическим состоянием, вызвавшим развитие травматического шока.
Лечение травматического шока
На этапе первой помощи необходимо провести временную остановку кровотечения (жгут, тугая повязка), восстановить проходимость дыхательных путей, выполнить обезболивание и иммобилизацию, а также предупредить переохлаждение. Перемещать больного следует очень осторожно, чтобы не допустить повторной травматизации.
В стационаре на начальном этапе реаниматологи-анестезиологи осуществляют переливание солевых (лактасол, раствор Рингера) и коллоидных (реополиглюкин, полиглюкин, желатиноль и т. д.) растворов. После определения резуса и группы крови продолжают переливание указанных растворов в сочетании с кровью и плазмой. Обеспечивают адекватное дыхание, используя воздуховоды, оксигенотерапию, интубацию трахеи или ИВЛ. Продолжают обезболивание. Выполняют катетеризацию мочевого пузыря для точного определения количества мочи.
Оперативные вмешательства проводят по жизненным показаниям в объеме, необходимом для сохранения жизнедеятельности и предотвращения дальнейшего усугубления шока. Осуществляют остановку кровотечения и обработку ран, блокаду и иммобилизацию переломов, устранение пневмоторакса и т. д. Назначают гормонотерапию, и дегидратацию, применяют препараты для борьбы с гипоксией головного мозга, корректируют обменные нарушения.
Травматический шок: первая помощь, симптомы, признаки, стадии
Слово «шок» закрепилось в современной культуре, как чувство удивления, возмущения или другая похожая эмоция. Однако его истинное значение имеет совершенно другую природу. Этот медицинский термин возник в начале 18 века, благодаря известному хирургу Джеймсу Латта. С того самого времени, доктора широко используют его в специальной литературе и историях болезни.
Шок – это тяжелое состояние, при котором происходит резкое падение давления, изменение сознания, и возникают нарушения со стороны различных органов (почек, головного мозга, печени и других). Выделяют большое количество причин, способных привести к этой патологии. Одна из них это сильная травма, например, отрыв или разможжение руки/ноги; глубокая рана с кровотечением; перелом бедренной кости. В этом случае, шок называется травматическим.
Причины развития
Возникновение этого состояния связано с двумя основными факторами – это боль и потеря крови. Чем сильнее они выражены, тем хуже будет самочувствие и прогноз для пострадавшего. Больной не осознает наличие угрозы для жизни и не может самостоятельно оказать себе даже первую помощь. Именно этим особенно опасна данная патология.
Любая сильная травма может вызвать запредельный болевой синдром, с которым человеку самостоятельно крайне сложно справиться. Как на это реагирует организм? Он пытается уменьшить восприятие неприятных ощущений и сохранить себе жизнь. Головной мозг практически полностью подавляет работу болевых рецепторов и усиливает сердцебиение, увеличивает кровяное давление и активирует дыхательную систему. На это тратиться огромное количество энергии, запас которой достаточно быстро истощается.
Схема
После исчезновения энергетических ресурсов, сознание затормаживается, давление падает, но сердце продолжает работать изо всех сил. Несмотря на это, кровь плохо циркулирует по сосудам, из-за чего большей части тканей не хватает кислорода и питательных веществ. Первыми начинают страдать почки, а дальше нарушаются функции всех остальных органов.
Еще больше ухудшить прогноз могут следующие факторы:
Шоковое состояние развивается стремительно, оно нарушает работу всего организма и нередко заканчивается смертью. Только своевременное лечение может улучшить прогноз и увеличить шансы пострадавшего на жизнь. А чтобы ее оказать, необходимо своевременно распознать первые признаки травматического шока и вызвать бригаду СМП (скорой помощи).
Симптомы
Все многообразные проявления патологии можно свести к 5-ти основным признакам, которые отражают работу всего организма. Если у человека имеется серьезная травма и эти симптомы – вероятность наличия шокового состояния крайне велика. В этом случае, не следует медлить с оказанием первой помощи.
К типичным клиническим проявлениям относятся:
Изменение сознания
В большинстве случаев, сознание проходит 2 стадии во время развития этого состояния. На первой (эректильной), человек сильно возбужден, его поведение неадекватно, мысли его «скачут» и не имеют логичной связи. Как правило, она продолжается недолго – от нескольких минут до 1-2 часов. После этого наступает вторая стадия (торпидная), при которой поведение пострадавшего значительно изменяется. Он становиться:
Объединяет эти две стадии одно – неспособность адекватно оценить наличие у себя серьезного повреждения и угрозу для своей жизни. Поэтому ему необходима помощь окружающих людей, для вызова доктора.
Увеличение количества сокращений сердца (ЧСС)
Сердечная мышца до последней минуты жизни пытается поддерживать достаточное артериальное давление и кровоснабжение жизненно-важных органов. Именно поэтому при ЧСС может значительно увеличиваться — у некоторых пациентов оно может доходить до 150 и более ударов/минуту, при норме до 90 уд/мин.
Нарушение дыхания
Так как большинству тканей не хватает кислорода, организм пытается увеличить его приток из окружающей среды. Это приводит к увеличению частоты дыхания, оно становиться поверхностным. При значительном ухудшении самочувствия, его сравнивают с «дыханием загнанного зверя».
Снижение кровяного давления (АД)
Главный критерий патологии. Если на фоне тяжелой травмы, цифры на тонометре снижаются до 90/70 мм.рт.ст. и менее – это можно считать первым признаком нарушения работы сосудов. Чем более выражено падение АД, тем хуже прогноз для пациента. Если нижняя цифра давления снижается до 40 мм.рт.ст – прекращается работа почек и возникает острая почечная недостаточность. Она опасна накоплением токсинов (креатинина, мочевины, мочевой кислоты) и развитием тяжелой уремической комы/уросепсиса.
Нарушение метаболизма
Проявления этого синдрома достаточно сложно обнаружить у пострадавшего, тем не менее, именно он нередко приводит к летальному исходу. Так как практически все ткани испытывают дефицит энергии, их работа нарушается. Иногда эти изменения становятся необратимыми, и приводят к недостаточности различных органов кроветворной, пищеварительной и иммунной систем, почек.
Классификация
Как определить, насколько опасно состояние человека и приблизительно сориентироваться в тактике лечения? С этой целью, докторами были разработаны степени, которые отличаются по уровню АД, ЧСС, степени угнетения сознания и дыхания. Эти параметры можно быстро и достаточно точно оценить в любой обстановке, что делает определение степени достаточно простым процессом.
Современная классификация по Keith представлена ниже:
I (легкая)Угнетено, однако, больной идет на контакт. Отвечает кратко, беэмоционально, мимики практически нет.Неглубокое, частое (20-30 вдохов в минуту), легко определяется.До 9090-10070-80
| Степени | Степень сознания | Изменения дыхания | ЧСС (уд/мин) | АД (мм.рт.ст.) | |
| Сист. (верхнее на тонометре) | Диаст. (нижнее на тонометре) | ||||
| I (легкая) | Угнетено, однако, больной идет на контакт. Отвечает кратко, беэмоционально, мимики практически нет. | Неглубокое, частое (20-30 вдохов в минуту), легко определяется. | До 90 | 90-100 | 70-80 |
| II (средней тяжести) | Пострадавший отвечает только на сильный раздражитель (громкий голос, похлопывание по лицу и т.д.). Контакт затруднен. | Очень поверхностное, частота дыхательных движений более 30. | 90-119 | 70-80 | 50-60 |
| III (тяжелая) | Больной без сознания или в полной апатии. Он не отвечает на любые раздражители. Зрачки практически не суживаются на свету. | Дыхание практически незаметно, очень поверхностное. | Более 120 | Менее 70 | Менее 40 |
В старых монографиях, доктора дополнительно выделяли IV или крайне тяжелую степень, однако в настоящее время, это считается нецелесообразным. IV степень – это предагония и начало умирания, когда любое проводимое лечение становиться бесполезным. Добиться существенного эффекта от терапии можно только на первых 3-х стадиях патологии.
Дополнительно, доктора разделяют 3 стадии травматического шока, в зависимости от наличия симптомов и ответа организма на лечение. Эта классификация также помогает предварительно оценить угрозу жизни и вероятный прогноз.
I стадия (компенсированная). Больной сохраняет нормальное/повышенное артериальное давление, но при этом имеются типичные признаки патологии;
II (декомпенсированая). Помимо выраженного снижения давления, могут проявляться нарушения функций различных органов (почек, сердца, легких и других). Организм реагирует на проводимое лечение и при правильном алгоритме помощи, существует возможность спасти жизнь пострадавшего;
III (рефрактерная). На данной стадии, любые лечебные мероприятия оказываются неэффективными – сосуды не могут удержать необходимое давление крови, а работа сердца не стимулируется фармпрепаратами. В подавляющем большинстве случаев, рефрактерный шок заканчивается смертью.
Предсказать заранее, какая стадия разовьется у пациента достаточно трудно – это зависит от большого количества факторов, включая состояние организма, тяжесть травм и объема лечебных мероприятий.
Первая помощь
От чего зависит, выживет человек или умрет при развитии данной патологии? Ученые доказали, что наибольшее значение имеет своевременность оказания первой медицинской помощи при травматическом шоке. Если она будет оказана в ближайшее время и пострадавший в течение часа будет доставлен в больницу – вероятность летального исхода значительно снижается.
Перечислим действия, которые можно выполнить, чтобы оказать помощь больному:
Существует много нюансов наложения шин, однако главное – качественно обездвижить конечность в физиологичном для нее положении и не травмировать ее. Руку необходимо согнуть в локтевом суставе на 90 о и «примотать» к туловищу. Нога должна быть выпрямлена в бедренном и коленном суставах.
При расположении травмы на туловище, оказать качественную помощь несколько сложнее. Необходимо также вызвать бригаду СМП и обезболить пострадавшего. Но для остановки кровотечения рекомендуется наложить тугую давящую повязку. Если есть возможность, на место раны накладывают плотную ватную подушечку, для усиления давления на сосуды.
Что нельзя делать при шоке
Лечение
Всех пострадавших в шоковом состоянии обязательно госпитализируют в отделение реанимации ближайшей больницы. По возможности, бригады скорой стараются поместить таких больных в многопрофильные хирургические стационары, где доступна вся необходимая диагностика и требуемые специалисты. Лечение таких пациентов – одна из самых сложных задач, так как нарушения возникают практически во всех тканях.
Лечебный процесс включает в себя огромное количество процедур, которые направлены на восстановление функций организм. Упрощенно, их можно разделить на следующие группы:
При успешном достижении перечисленных целей, жизнь человека перестает быть под угрозой. Для дальнейшего лечения он переводиться в ПИТ (палату для интенсивной терапии) или в обычное стационарное отделение больницы. О сроках лечения, в данном случае, говорить достаточно сложно. Оно может составлять от 2-3 недель до нескольких месяцев, в зависимости от тяжести состояния.
Осложнения
Шок после аварии, бедствия, нападения или любой другой травмы страшен не только своими симптомами, но и осложнениями. При этом человек становиться уязвимым к различным микробам, в организме в десятки раз увеличивается риск закупорки сосудов тромбами, может необратимо нарушаться функция почечного эпителия. Нередко, люди умирают не от шоковых проявлений, а из-за развития тяжелых бактериальных инфекций или повреждений внутренних органов.
Сепсис
Это частое и опасное осложнение, которое встречается у каждого третьего пациента, поступающего в реанимационное отделение после травмы. Даже при современном уровне медицины, около 15% больных с этим диагнозом не выживают, несмотря на совместные усилия докторов различных специальностей.
Сепсис возникает при попадании большого количества микробов в кровеносное русло человека. В норме, кровь полностью стерильна – в ней не должны находиться какие-либо бактерии. Поэтому их появление приводит к сильной воспалительной реакции всего организма. У больного повышается температура до 39 о С и выше, в различных органах появляются гнойные очаги, которые могут нарушить их работу. Нередко данное осложнение приводит к изменениям сознания, дыхания и нормального метаболизма тканей.
Повреждения тканей и сосудистой стенки вызывает формирование тромбов, которые пытаются собой закрыть сформировавшийся дефект. Как правило, этот защитный механизм помогает организму остановить кровотечение только из небольших ран. В остальных случаях, процесс тромбообразования представляет опасность для самого человека. Также необходимо помнить, что из-за низкого кровяного давления и длительного лежачего положения, происходит системный застой крови. Это может приводить к «слипанию» клеток в сосудах и повышать риск ТЭЛА.
Тромбоэмболия лёгочной артерии (или сокращенно ТЭЛА) возникает при изменении нормального состояния крови и попадании в легкие тромбов. Исход зависит от размеров патологических частиц и своевременности проведенного лечения. При одновременной закупорке обеих легочных артерий неизбежен летальный исход. При непроходимости только мельчайших ветвей сосуда единственным проявлением ТЭЛА может быть сухой кашель. В остальных случаях, для сохранения жизни необходимо проведение специальной терапии, разжижающей кровь, или ангиохирургического вмешательства.
Госпитальная пневмония
Несмотря на тщательную дезинфекцию, в любом стационаре есть небольшой процент микробов, сформировавших устойчивость к различным антисептикам. Это может быть синегнойная палочка, резистентный стафилококк, палочка инфлюенцы и другие. Основной мишенью для данных бактерий являются больные, с ослабленным иммунитетом, в том числе шоковые пациенты реанимационных отделений.
Госпитальная пневмония стоит на первом месте в ряду осложнений, вызываемых больничной флорой. Несмотря на устойчивость к большинству антибиотиков, это поражение легких, в большинстве своем, поддается лечению резервными препаратами. Однако пневмония, развившаяся на фоне шока, всегда является серьезным осложнением, которое ухудшает прогноз для человека.
Острая почечная недостаточность/хроническая болезнь почек (ОПН и ХБП)
Почки – это первый орган, страдающий от низкого давления в артериях. Для их работы необходимо диастолическое (нижнее) АД более 40 мм.рт.ст. Если оно пересекает эту черту, начинается острая недостаточность почек. Данная патология проявляется прекращением выработки мочи, накоплением в крови токсинов (креатинина, мочевины, мочевой кислоты) и общим тяжелым состоянием человека. Если в короткий срок не устранить интоксикацию перечисленными ядами и не восстановить выработку мочи, велика вероятность развития уросепсиса, уремической комы и летального исхода.
Однако даже при успешном избавлении от ОПН, почечные ткани могут повредиться достаточно, для развития хронической болезни почек. Это патология, при которой ухудшается способность органа к фильтрации крови и выведению токсических веществ. Полностью излечиться от нее практически невозможно, однако правильная терапия может замедлить или прекратить прогрессирование ХБП.
Стеноз гортани
Очень часто шокового больного необходимо подключать к дыхательному аппарату или проводить трахеостомию. Благодаря данным процедурам, можно сохранить ему жизнь при нарушенном дыхании, однако и они имеют отдаленные осложнения. Наиболее частое из них – стеноз гортани. Это сужение одного из отделов верхних дыхательных путей, развивающееся после удаления инородных тел. Как правило, оно возникает через 3-4 недели и проявляется нарушением дыхания, осиплостью голоса и сильным «свистящим» кашлем.
Лечение выраженного стеноза гортани проводится хирургическим способом. При своевременной диагностике патологии и нормальном состоянии организма, практически всегда прогноз при этом осложнении является благоприятным.
Шок – одна из самых тяжелых патологий, которая может возникнуть после серьезных травм. Его симптомы и осложнения нередко приводят к смерти пострадавшего или развитию инвалидизации. Чтобы снизить вероятность неблагоприятного исхода, необходимо правильно оказать первую помощь и в кратчайший срок доставить человека в больницу. В лечебном учреждении доктора проведут необходимые противошоковые мероприятия и постараются максимально снизить вероятность возникновения неблагоприятных последствий.
Травматический шок
Общие сведения
В связи с высоким ритмом жизни, работой с техникой, вождением транспорта, постоянной миграцией и активными путешествиями людей увеличивается риск травм, в том числе и тяжелых. При тяжелых повреждениях и политравме у пострадавших развивается травматическая болезнь — это совокупность изменений и реакций, которые возникают в организме с момента травмы и до ее исхода.
Травматическая болезнь протекает в несколько периодов. Первым из них является травматический шок (код по МКБ-10 T79.4). Это тяжёлое, критическое состояние, характеризующееся выраженными нарушениями жизненно важных функций, прежде всего кровообращения — развивается критическое снижение кровотока в тканях. Также нарушается легочный и тканевой газообмен, метаболизм в тканях, нарастает эндотоксикоз (отравление организма продуктами распада тканей).
Нарушения гемодинамики возникают в связи с развившейся на фоне кровопотери гиповолемии (уменьшение объема циркулирующей крови). У больных с тяжелой формой шока уменьшается объем жидкой части крови также за счет перехода ее в ткани (интерстициальные отеки). В связи с чем резко сгущается кровь, снижается давление, и в этих условиях почти в два раза уменьшается функция сердца, как насоса (синдром малого выброса). Таким образом, при шоке на первое место выступает синдром гипоциркуляции с нарушением перфузии тканей в ответ на механическое повреждение. Разновидностью травматического шока является ожоговый шок. Они имеют много общего в патогенезе и основных подходах к лечению.
За периодом острого шока следует период полиорганной недостаточности длительностью 3-7 суток. Затем следует период инфекционных осложнений (до 1 месяца) и период замедленной реконвалесценции. Таким образом, нарушения важных функций организма, вызванные травмой, имеют длительный характер. Если при шоке все мероприятия направлены на спасение жизни (устраняют причины шока, проводят коррекцию кровообращения и дыхания), то в дальнейшем травматическая болезнь требует длительного лечения до исхода.
Процессы, происходящие в поздние периоды, связаны с начальными часами болезни. Актуальность проблемы состоит в том, что шоковое состояние представляет не только угрозу для жизни при неправильно и несвоевременно оказанной помощи, но также имеет неблагоприятные последствия, касающиеся физического и психического здоровья человека.
Патогенез
Патогенез травматического шока можно представить следующим образом: дефицит циркулирующей крови и плазмы за счет кровопотери и выхода жидкой части крови в ткани, что приводит к уменьшению венозного возврата и снижению ударного объёма сердца с развитием изменений в жизненно важных органах и с нарушением их функции.
Пусковой механизм любого шока — несоответствие объёма циркулирующей крови объему сосудистого русла. В результате этого снижается давление, на что реагируют барорецепторы сосудистой стенки. Импульсы от них поступают в головной мозг и активируется симпатоадреналовая система: из синапсов высвобождаются адреналин и норадреналин и накапливаются в них. Катехоламины, воздействуя на сердце и сосуды вызывают учащение и усиление сердечных сокращений, спазм сосудов (кожи, почек, ЖКТ). Происходит централизация кровообращения. Катехоламины не воздействуют на сосуды головного мозга. Этим механизмом давление поддерживается на достаточном уровне до тех пор, пока не исчерпывается запас катехоламинов. Эти явления соответствуют эректильной фазе шока.
Когда запасы катехоламинов исчерпаны, развивается вторая фаза шока (торпидная). Все спазмированные сосуды теряют тонус (расширяются) и снижается минутный объем сердца. В поврежденных тканях к этому времени накопились неокисленные продукты, которые поступают в кровеносное русло, что ухудшает ситуацию. В результате разнообразных влияний и патологических реакций быстро развивается полиорганная недостаточность.
Классификация
По этиологии (причине) травматический шок бывает:
По времени возникновения:
Если рассматривать клинические стадии травматического шока, то выделяются две фазы:
Истинный шок классифицируется по тяжести проявлений. Выделяют следующие степени травматического шока:
Ожоговый шок — это одна из разновидностей травматического, который развивается при глубоких ожогах, занимающих более 15% тела. Он является первой стадией ожоговой болезни. На тяжесть его оказывает влияние общая площадь ожога и глубина. Патогенез ожогового шока связан с болевым влиянияем из зоны ожога, который вызывает перевозбуждение ЦНС, а затем возникают расстройства гемодинамики и микроциркуляции. Генерализованный спазм артерий на периферии в ближайшие 1-2 часа поддерживает давление и функции органов жизнеобеспечения, но после этого снижается объем циркулирующей крови из-за потери плазмы, которое нарастает в течение двух суток. У пострадавших отмечается повышенная коагуляция крови и тромбозы. Появляется олигурия, связанная со спазмом артерий.
Большая потеря плазмы, сгущение крови и образование токсических веществ в зоне некроза после ожога ведет к нарушениям кислотно-щелочного состояния и электролитного равновесия. Отмечается своеобразная клиническая картина: сначала больной возбужден, разговорчив, метушлив, неадекватно оценивает состояние. После этого возбуждение сменяется заторможенностью, поскольку у больного нарастает гиповолемия — степень ее зависит от тяжести ожога. Также различают 4 степени тяжести, которые зависят от площади ожогов.
В клинической практике встречается не только посттравматический шок, связанный с различными травмами, но и шок, развивающийся на фоне различных заболеваний, например, сердечно-сосудистой системы. Так, аритмический шок (другое название «кардиогенный») встречается у 4-5% пациентов с крупноочаговым трансмуральным инфарктом миокарда. Развитие его связано со снижением минутного объема сердца из-за нарушений частоты сердечных сокращений. Протекает в виде тахисистолии (учащенные сокращения сердца) или брадисистолии (чрезмерное урежение сокращений).
Тахисистолический шок, развивается у больных с фибрилляцией предсердий. При этом состоянии укорачивается диастола, поэтому уменьшается наполнение сердца и уменьшается его минутный объем. Однако ведущее значение в развитии шока отводится желудочковой тахисистолии, при которой он развивается в первые часы заболевания. Состояние больных тяжелое, поскольку значительно снижается давление и снижается диурез. Больным проводится адекватное обезболивание (наркотические анальгетики), вводятся антиаритмические препараты.
При некупирующейся тахисистолии развивается застой в легких и недостаточность правого желудочка. Прогноз при тахисистолическом шоке неблагоприятен. Летальность составляет 40% и основной ее причиной является прогрессирующая сердечная недостаточность. Брадисистолический шок развивается при атриовентрикулярной блокаде, узловом ритме и синдроме Фредерика. Течение тяжелое, а летальность достигает 60%.
Среди осложнений острого панкреатита следует назвать панкреатогенный шок, который встречается у 20% больных. Наиболее часто он развивается при некротическом панкреатите и характеризуется нестабильной гемодинамикой. Причиной развития этого вида шока является эндотоксикоз в связи с некротическим поражением больших объемов ткани поджелудочной железы. Объем панкреанекроза определяет вероятность возникновения эндотоксического шока. Сроки его появления различны, в связи с чем выделяется ранний (появляется в первую неделю болезни) и поздний (развивается на третьей неделе) шок.
Основной причиной шока этой природы является уменьшение объема циркулирующей крови. Это может происходить за счет отека ткани железы, пропитывания жидкостью забрюшинного пространства, скопления геморрагической жидкости в брюшной полости и петлях кишечника, а также за счет застоя крови в портальной системе печени. Такие потери внеклеточной жидкости приводят к гиповолемии и шоку.
При раннем шоке у больного отмечается тахикардия (или брадикардия), признаки перитонита, снижение давления, похолодание конечностей и цианоз лица. Поздний шок протекает на фоне генерализованного сепсиса (повышенная температура, лейкоцитоз), к которому присоединяется нестабильность гемодинамики, что, собственно, и есть шок.
Причины
Также можно назвать факторы, которые способствуют и утяжеляют течение шока: переохлаждение или перегревание, неправильное оказание медицинской помощи или оказание ее с опозданием, неадекватная иммобилизация или отсутствие ее, грубая эвакуация.
Симптомы
Симптомы болевого шока отличаются в эректильной фазе и торпидной. Первая очень короткая, она наступает сразу после травмы, бывает не у всех пострадавших и характеризуется возбуждением симпатоадреналовой системы. У больного сохранено сознание, отмечается возбуждение (двигательное и речевое), дыхание учащено, пульс удовлетворительного наполнения, не ускорен, давление в норме или повышено. Поведение пострадавшего напоминает состояние алкогольного опьянения.
В торпидной фазе признаки травматического шока включают заторможенность, на первый план выступает угнетение психики, безучастное отношение ко всему, отсутствие реакции на боль. Температура понижена, кожа холодная, липкий пот, дыхание частое, пульс учащен, давление снижено, нарушение мочеотделения, выраженность которого зависит от стадий шока.
Травма любой локализации сопровождается кровопотерей. Между ней и тяжестью шока имеется взаимосвязь. При первой степени кровопотеря 500 мл, при второй 1 000 мл, а при третьей — 1 500 мл и более.
У больных, перенесших тяжелую травму и стресс, развивается посттравматический синдром, который характеризуется изменениями в психоэмоциональной сфере. У пациента появляется немотивированная бдительность, он следит за происходящим вокруг и его не покидает чувство угрожающей опасности. У пациентов появляется взрывная реакция, когда они при неожиданных громких звуках бросаются на землю. Таким больным становится трудно устанавливать контакты с окружающими и у них отмечается притупленность эмоций. Периодически возникает агрессивность и стремление решать все проблемы с помощью силы, добиваясь своего.
Самым важным симптомом являются непрошеные воспоминания. Именно они дают право говорить о том, что у больного имеется посттравматический синдром. В его памяти всплывают сцены, связанные с травмой, катастрофой, пожаром или другим событием. Воспоминания возникают во сне, а при бодрствовании появляются в случаях, когда обстановка чем-то напоминает случившееся (это может быть запах, звук или зрелище). Пациента беспокоит тревожность, постоянное беспокойство, чувство страха, боязнь преследования, постоянная озабоченность. Немаловажным в этом состоянии является депрессия, когда человеку кажется, что все бесполезно, присутствует отрицательное отношение к жизни и апатия. Также возможно появление склонности к злоупотреблению алкоголем и наркотическими веществами. У некоторых пациентов посттравматический синдром очень выражен и требует психиатрической коррекции.
Анализы и диагностика
В диагностике шока основное значение имеют осмотр, физикальное обследование и инструментальные методы обследования. Пациенту проводят постоянный мониторинг жизненно важных функций, что позволяет следить за тяжестью шока и эффективностью лечения.
На госпитальном уровне обследования в зависимости от состояний и показаний включают:
Лечение
Чем раньше оказана первая помощь при травматическом шоке, тем она эффективнее. ПМП направлена на устранение причин шока: снятие или уменьшение болей, остановка кровотечения, восстановление проходимости дыхательных путей и улучшение дыхания, иммобилизация при наличии переломов, предупреждение охлаждения.
В связи с этим важен правильный порядок действий при оказании помощи. Алгоритм неотложной помощи при травматическом шоке включает:
Пострадавшего нельзя переносить без особой необходимости, поскольку неправильная переноска может причинить дополнительную травму и ухудшить состояние. При повреждении конечности ее нельзя вытягивать или выправлять. Это может усугубить шок из-за боли или кровотечения.
Дальнейшую специализированную помощь оказывают в отделении реанимации и интенсивной терапии. Все мероприятия направлены на восстановление целости органов, восстановление объема циркулирующей крови и поддержание жизненно важных функций.
Основой лечения шока является инфузионно-трансфузионная терапия, которая проводится по строгим показаниям с целью восполнения ОЦК, что в итоге сопровождается стабилизацией систолического давления выше критического уровня (70 мм.рт.ст.) и повышением центрального венозного давления. Для достижения эффекта при легкой и средней тяжести используют натрийсодержащие и полиионные растворы, которые относятся к кристаллоидным: физиологический раствор, Рингер Лактат, Дисоль, Трисоль, Ацесоль, Лактасол, Плазма-Лит, Йоностерил, а также раствор Глюкозы. Объем инфузий должен превышать объем потерянной крови, поскольку данные растворы покидают сосудистое русло относительно быстро.
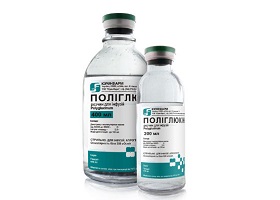
Следующий этап предусматривает назначение препаратов, воздействующих на сократительную способность миокарда и тонус сосудов, что увеличит системное давление. Это препараты «резерва», действующие на адренорецепторы: Адреналина гидрохлорид, Норадреналин Агетан, Мезатон, Добутрекс и Дофамин. Использование вазопрессоров без восполненной кровопотери недопустимо, поскольку это может привести к усугублению микроциркуляции и метаболических нарушений. С целью увеличения венозного возврата крови к сердцу внутривенно вводится до 250 мг преднизолона.
У большей части пострадавших отмечаются нарушения кислотно-основного состояния крови — развивается метаболический ацидоз. Поэтому в лечение включаются растворы Натрия гидрокарбоната, Трометамола Н. Продолжается введение обезболивающих препаратов: в/в капельно Натрия оксибутират, Кеталар.
При оказании помощи важным критерием являются показатели артериального давления. При систолическом давлении ниже 60 мм. рт. ст. нарушается мозговой кровоток с вытекающими последствиями, поэтому давление нужно поддерживать не ниже 70 мм. рт. ст. Повышение систолического давления должно сочетаться с повышением центрального венозного давления. Важным показателем, который характеризует органный кровоток, является диурез — отделение мочи у пострадавшего контролируется ежечасно. Больному нужно создать комфортную температуру окружающего воздуха (24-26 0С), поскольку у пострадавших нарушается теплорегуляция, а резерв теплопродукции истощен.



