Боль в пояснице по синельникову что значит
«Возлюби болезнь свою»
Тематика: Нетрадиционная медицина
СПИНА
Спина — это символ опоры жизни. Позвоночник символизирует гибкую опору жизни.
Проблемы со спиной и позвоночником отражают отсутствие опоры и поддержки в жизни. Вы воспринимаете жизнь как непосильную ношу, как постоянное перенесение жизненных тягот.
Ко мне на прием пришла женщина, у которой недавно был перелом позвоночника. Когда мы стали выяснять подсознательные причины травмы, она сказала:
— Вы знаете, доктор, я никогда не чувствовала поддержки от своего мужа.
— Поддержки в чем? — спросил я ее.
— Ну, вы же знаете, что женщина всегда хочет чувствовать в мужчине опору. А я ее не ощущала. У меня было такое чувство, что он не любит меня, а только живет со мной из-за детей. Да и материальной поддержки особой не было.
Очень часто страх за деньги, за свое материальное благополучие приводит к проблемам с нижней частью спины.
Недавно зашел к своему другу в гости.
— Слушай, — спрашивает он меня, — сегодня целый день поясницу тянет, в ногу отдает. С чем это связано?
— У тебя есть какие-то переживания, связанные с деньгами, — говорю я ему.
— Точно! Сегодня утром передал большую сумму денег и не знаю, вернутся они мне или нет.
Когда ко мне приходят люди с остеохондрозом позвоночника, то часто от них можно слышать такие фразы:
— Я взвалила все это на свои плечи.
— Я беру на себя в жизни слишком много.
— Это для меня непосильная ноша.
— У меня такое ощущение, что сын уселся мне на плечи и свесил ножки.
— Это мой «крест», и я должен пронести его через всю жизнь.
Передо мной сидит молодая женщина. Причина, которая заставила ее обратиться к врачу, — боль в спине.
— Доктор, я всю жизнь тяну на себе всех и все. Я зарабатываю больше, чем мой муж, и поэтому меня считают «кормилицей» и «добытчицей». А еще я помогаю своим родителям. И еще у меня в жизни есть свой «крест». Это мой брат — инвалид. Я ему тоже помогаю. Если бы вы знали, как я устала, как мне хочется сбросить с себя эту тяжелую ношу. Помогите мне! Научите меня заботиться о своих близких с чувством радости и легкости.
Я считаю, что мы должны с радостью переносить все перипетии жизни. Ведь только наше отношение к жизни превращает ее в обузу. И поэтому, прежде чем брать на себя, на свои плечи чужие проблемы, разберитесь сначала со своей жизнью. Внесите в свое мировоззрение новшества: научитесь видеть, как жизнь заботится о вас и поддерживает вас.
Я прочувствовал на себе, как по мере взятия на себя ответственности за свой мир жизнь моя стала гораздо легче. С моих плеч свалилось тяжелое бремя чувства вины, обид, критики и осуждения.
Мы обратились к подсознанию пациента, который недавно сильно растянул связки голеностопного сустава.
«Какое позитивное намерение ты для меня хотело осуществить с помощью этой травмы?» — спросили мы его подсознание.
«Я забочусь о твоей безопасности», — получил пациент мысленный ответ.
Оказывается, накануне травмы мужчина должен был заключить с одной фирмой сделку на большую сумму денег. У него были сомнения в законности этой сделки, но он все же решил идти. И вот, уже выходя из своего дома, он споткнулся на ступеньках и подвернул ногу. Травма заставила его остаться в тот день дома.
— А вы знаете, через неделю эта фирма лопнула, —сообщил пациент. — Но я как-то не связывал эти два события. Хотя и был рад, что меня пронесло. Но почему мое подсознание выбрало именно такой болезненный способ заботы обо мне?
— Наверное, по-хорошему не понимали.
— Это точно. Еще когда я познакомился с этими людьми, у меня уже было предчувствие чего-то плохого, но я не обратил на это внимания.
© Все права принадлежат авторам и издателям.
Информация на данном сайте предоставлена исключительно в ознакомительных целях, чтобы Вы могли читать книги онлайн бесплатно без регистрации.
DMCA
Болезни спины с точки зрения психосоматики
Синельников:
Спина — это символ опоры жизни. Позвоночник символизирует гибкую опору жизни.
Проблемы со спиной и позвоночником отражают отсутствие опоры и поддержки в жизни. Вы воспринимаете жизнь как непосильную ношу, как постоянное перенесение жизненных тягот.
Очень часто страх за деньги, за свое материальное благополучие приводит к проблемам с нижней частью спины.
Когда ко мне приходят люди с остеохондрозом позвоночника, то часто от них можно слышать такие фразы:
— Я взвалила все это на свои плечи.
— Я беру на себя в жизни слишком много.
— Это для меня непосильная ноша.
— У меня такое ощущение, что сын уселся мне на плечи и свесил ножки.
— Это мой «крест», и я должен пронести его через всю жизнь.
Передо мной сидит молодая женщина. Причина, которая заставила ее обратиться к врачу, — боль в спине.
— Доктор, я всю жизнь тяну на себе всех и все. Я зарабатываю больше, чем мой муж, и поэтому меня считают «кормилицей» и «добытчицей». А еще я помогаю своим родителям. И еще у меня в жизни есть свой «крест». Это мой брат — инвалид. Я ему тоже помогаю. Если бы вы знали, как я устала, как мне хочется сбросить с себя эту тяжелую ношу. Помогите мне! Научите меня заботиться о своих близких с чувством радости и легкости.
Я считаю, что мы должны с радостью переносить все перипетии жизни. Ведь только наше отношение к жизни превращает ее в обузу. И поэтому, прежде чем брать на себя, на свои плечи чужие проблемы, разберитесь сначала со своей жизнью. Внесите в свое мировоззрение новшества: научитесь видеть, как жизнь заботится о вас и поддерживает вас.
Я прочувствовал на себе, как по мере взятия на себя ответственности за свой мир жизнь моя стала гораздо легче. С моих плеч свалилось тяжелое бремя чувства вины, обид, критики и осуждения.
Луиза Хей:
Спина представляет собой систему поддержки. Проблемы со спиной указывают на то, что вы чувствуете недостаточную поддержку. Слишком часто мы думаем, что нас поддерживают семья и друзья. В действительности же, это поддержка Вселенной и самой Жизни.
Проблемы с верхней частью спины — сигнал недостаточной эмоциональной поддержки: «Мой муж (любовник, друг) не понимает и не поддерживает меня». Средняя часть спины имеет прямое отношение к чувству вины. Боитесь ли вы того, что у вас сзади, или прячете что-то там? Нет ли у вас чувства, что кто-то ударил вас в спину?
Беспокоитесь ли вы все время о своих деньгах? Какова у вас ваша денежная ситуация? Она может быть источником проблем с нижней частью спины.
Психосоматика боли в спине: основные психологические причины
Психосоматические боли в спине – самые неоднозначные, изматывающие, требующие долгой и сложной диагностики. Заподозрить психогенные причины такого дискомфорта способен далеко не каждый специалист. В результате люди лечатся от несуществующих болезней и все так же испытывают острую боль, не понимая, почему не помогает традиционное лечение.
Как психосоматика связана с болями в спине
Согласно теории психосоматики, медицинское проявление болей тесно связано с психологическим состоянием человека. Эта наука изучает взаимосвязь болевых синдромов с сильными, как правило, негативными эмоциями человека.
Заподозрить психосоматическую природу болей можно по отсутствию объективных органических факторов: болезней, дистрофических процессов в спине и других нарушений.
Связана психосоматика и с другими факторами и симптомами. При подобных болях нередко возникает общая усталость, пациент ощущает острую слабость, а также апатию и другие симптомы со стороны эмоциональных состояний.
Наиболее яркий и агрессивный провокатор психосоматических болей – стресс. Из-за стресса в организме возникает кислородное голодание, уменьшается поступление и циркуляция питательных веществ, из-за чего нарушается функционирование организма, появляются боли. Чем чаще человек подвергается стрессу, тем сильнее выражены эти изменения.
Клинические проявления психосоматических нарушений
Впервые этот термин применил невролог Ж. М. Шарко на основании длительных наблюдений за пациентами с острыми переживаниями.
К симптомам конверсионного расстройства в первую очередь стали относить:
Главным отличием психогенных факторов от других будет отсутствие каких-либо дегенеративных процессов в органах и системах.
Какие переживания ведут к дискомфорту
Специалисты выделяют несколько эмоций, согласно психосоматике, при которых возникают боли в лопатке, посередине спины, в шее и пояснице:
Согласно общей теории психосоматики, причины болей в спине делятся на 3 отдела:
Если у человека нет этих проблем, то и спина у него не болит.
Теория Лиз Бурбо
Одной из самых распространенных теорий, как и методика Синельникова, полагает, что спина болит по следующим причинам:
Синельников в дополнение к этой теории отмечает, что боль во всех частях спины может возникнуть из-за недостатка поддержки.
Теория Луизы Хей
Теория Луизы Хей – одна из самых точных и распространенных, у нее много приверженцев, написано более 10 книг. В каждой из них психиатр и психотерапевт описывает проблемы и пути их решения методом самовнушения.
Если боль локализована сверху, Луиза Хей связывает ее с безграничной потребностью в любви, подавленными чувствами. Если симптомы локализованы в середине спины, это связано с виной и зацикленностью на прошлом. Боли в нижней части связаны, как и в других теориях, – с материальной незащищенностью.
Луиза Хей детально расписывает причины болей и дистрофических изменений в каждом позвонке:
Отдельно выделяют причины болей в средней и нижней части спины:
Позвонки L1, L2, L3, L4 и L5 связаны с детскими повреждениями психики, боязнью карьеры.
Методы диагностики психосоматических нарушений
Обнаружить психосоматические причины болей в спине гораздо сложнее, чем органические. Иногда уходят десятилетия на обнаружение настоящего источника болей. Поэтому диагностику начинают с исключения всех органических факторов: делают рентген, УЗИ, ЭКГ, КТ и МРТ по назначению, сдают анализы.
Обнаружением психогенных причин занимаются соматологи, но в России таких специалистов нет. Тогда на поиск провоцирующих факторов направляются психотерапевты и психиатры.
Важнейший этап диагностики, если анализы и аппаратные методы не выявили нарушений, – беседа с терапевтом, сбор анамнеза, а также изучение истории болезни. Если у пациента в семье были люди с психическими отклонениями, риск психосоматических нарушений возрастает на 50%.
Обязательно пациенту дают тесты-опросники. Этот этап диагностики может занять несколько часов или даже дней, так как в тестах часто более 100 вопросов. Дополнительно используют проективную методику рисунков.
Чтобы поставить диагноз, врачу нужно убедиться в наличии или отсутствии следующих факторов:
Перед врачом при постановке диагноза возникает много трудностей: маскировка симптомов под психические отклонения, недостаточная диагностика на фоне рассеянного склероза, болезни Паркинсона, органические патологии органов.
Методы лечения боли
При психосоматических отклонениях очень сложно подобрать подходящую тактику лечения. Если врач поставил верный диагноз, психокоррекция в сочетании с медикаментами существенно повысит результат лечения.
Из медикаментов для облегчения боли используют НПВС типа Диклофенак, Найз, ибупрофен и другие.
К методам психокоррекции относят:
Большой эффективностью при психосоматических нарушениях обладают методики релаксации и медитации. Их можно проводить с врачом, психотерапевтом, потом заниматься дома самостоятельно. Главное при медитации – очистить сознание от мыслей и переживаний.
Наиболее значимое направление терапии при обнаружении психосоматических причин болей в спине – проработка скрытых эмоций через их поиск, переосмысление, изменение отношения. Если у человека накоплены обиды, отрицание мудрости и духовности, ему нужно долго работать над необходимостью открыться миру, людям.
Психотерапия, самовнушение, а иногда и гипноз требуют очень долгой, упорной работы пациента. Иногда излечиться от негативных эмоций, научиться бороться со стрессом, противостоять апатии и переживаниям намного сложнее, чем победить рак или другие тяжелые органические расстройства. Многим пациентам помогает открытость перед родственниками и близкими людьми, а также поддержка с их стороны. Поэтому психотерапевты нередко настаивают на первых сеансах совместной терапии с родными или их консультации перед началом лечения.
Вертебральная поясничная боль: полифакторное происхождение, симптоматология, принципы лечения
Боль в спине, знакомая почти каждому человеку, чаще всего связана с поражением пояснично-крестцового отдела позвоночника. Развитию хронической вертебральной, в том числе поясничной боли, способствуют большие физические нагрузки и наоборот — отсутств
Боль в спине, знакомая почти каждому человеку, чаще всего связана с поражением пояснично-крестцового отдела позвоночника. Развитию хронической вертебральной, в том числе поясничной боли, способствуют большие физические нагрузки и наоборот — отсутствие адекватных нагрузок, неблагоприятные метеорологические факторы (особенно перманентные, связанные с неудовлетворительными условиями труда и быта), врожденная или приобретенная патология опорно-двигательного аппарата и позвоночного столба, а также наличие избыточного веса и остеопороза. По своей распространенности в нашей стране хроническая вертебральная боль относится к числу массовых проблем здоровья населения.
Поясничная вертебральная боль, помимо первичного поражения позвоночника, может иметь «вневертебральное» происхождение — за счет вторичного вовлечения костно-хрящевых и нервных структур позвоночного столба.
Основные факторы и клинические формы поражения позвоночника
К первичным факторам поражения позвоночника — в частности, его пояснично-крестцового отдела — относятся очаговые или распространенные вертебральные изменения, связанные с самостоятельно возникшей патологией позвоночного столба. Среди них основным фактором является дистрофический вертебральный процесс (остеохондроз позвоночника).
Вторичные факторы поражения связаны с наличием экстравертебрального патологического процесса, также приводящего к развитию очаговых или распространенных изменений в позвоночнике. Наибольшее клиническое значение среди них имеют остеопороз и метастатическое поражение позвоночника.
Первый фактор (остеопороз) отличается значительной распространенностью среди женщин среднего, пожилого и старческого возраста. В то же время остеопороз позвоночника чаще всего протекает без развития неврологических расстройств, в связи с чем его клинические проявления редко являются поводом неврологического наблюдения. Второй фактор (метастатическое поражение) во много раз превышает частоту первичных опухолей позвоночника. В ряде случаев вертебральные нарушения метастатического происхождения попадают в сферу наблюдения невролога еще до установления диагноза основного заболевания. Схема — факторы и клинические формы первичного и вторичного поражения позвоночника — представлена на рис. 1.
Клинические проявления патологии пояснично-крестцового отдела позвоночника
В неврологической практике дифференциация форм вертебрального поражения начинается с определения вертебрального синдрома, с учетом особенностей которого проводится установление основного заболевания. Клинические проявления патологии пояснично-крестцового отдела позвоночника представляют собой 3 группы вертебральных синдромов (рис. 2):
Болевые (рефлекторные) синдромы
Болевые (рефлекторные) синдромы пояснично-крестцовой области, не сопровождающиеся очаговой неврологической симптоматикой, могут проявляться:
Корешковые синдромы (радикулопатии)
Корешковые синдромы (радикулопатии), вызванные поражением пояснично-крестцового отдела позвоночника, встречаются реже болевых поясничных синдромов. О наличии радикулопатии свидетельствуют симптомы выпадения чувствительной, рефлекторной и двигательной функций определенного спинномозгового корешка.
Проявления пояснично-крестцовых радикулопатий:
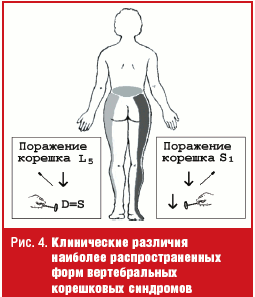
Наиболее распространенные формы пояснично-крестцовых радикулопатий связаны с поражением пятого поясничного (L5) и первого крестцового (S1) спинномозговых корешков. Клинические различия данных радикулопатий касаются зон локализации боли и чувствительных расстройств, а также наличия ахиллова рефлекса, исчезающего при радикулопатии S1 (рис. 4).
Клинические особенности остеохондроза позвоночника
В подавляющем большинстве случаев развитие поясничных болевых и корешковых синдромов вызвано остеохондрозом позвоночника, особенно часто затрагивающим сочленения двух нижних поясничных позвонков и основания крестца (межпозвоночные диски LIV–LV, LV –SI).
Основные клинические проявления остеохондроза позвоночника, в разной степени ограничивающие двигательную активность больного, включают рецидивирующую или хроническую вертебральную боль, болезненную подвижность позвоночника, а также монорадикулярные неврологические расстройства.
Течение клинических проявлений остеохондроза позвоночника чаще всего циклическое — с чередованием периодов обострения и ремиссии (полной или частичной). Обострения, как правило, носят сезонный характер (осень и весна). Наибольшая частота обострений заболевания приходится на пятое десятилетие жизни. В большинстве случаев развитие обострений вертебральной патологии бывает предсказуемым — при нарушении режима, ограничивающего физические нагрузки и исключающего охлаждение.
Самой характерной клинической особенностью остеохондроза позвоночника как заболевания с хроническим, многолетним течением является неизбежность постепенного «затихания» вертебральной боли (обычно на рубеже 5–6-го десятилетий жизни). Данная особенность остеохондроза позвоночника обусловлена переходом текущего дистрофического процесса в заключительную стадию, стабилизирующую положение костных и мягкотканных структур позвоночного столба. В связи с этим регресс вертебральной боли часто сопровождается еще большим ограничением подвижности позвоночника. Сохраняющиеся после 50 лет боль и ограничения повседневной двигательной активности больного чаще всего бывают связаны с предшествующей травмой, иной формой поражения позвоночника или остеоартрозом тазобедренного сустава.
Наиболее неблагоприятной формой проявлений поясничного остеохондроза является развитие дискогенной компрессии структур позвоночного канала, в частности — конского хвоста, угрожающей тяжелыми неврологическими осложнениями и инвалидизацией больного. Компрессия структур позвоночного канала также может быть связана с вторичными формами поражения позвоночника (рис. 1).
Признаки острой компрессии структур позвоночного канала (в том числе конского хвоста):
Клинические особенности вторичного поражения позвоночника
Симптоматическая вертебральная боль, вызванная вторичным поражением позвоночника, в самом начале своего развития может протекать подобно проявлениям остеохондроза позвоночника. Наличие данной боли часто становится поводом для проведения физиотерапии, способной еще больше усугубить проявления основного заболевания.
Установлению симптоматического характера вертебральной боли способствуют:
Атипичные вертебральные проявления (характерны для вторичного поражения позвоночника):
–чаще возникает у больных старше 40, особенно 50 лет;
–постепенно нарастает;
–усиливается при движениях, сохраняется или усиливается в покое;
–дневная, а также ночная, в том числе «пробуждающая»;
–сопровождается локальной вертебральной болью — «болезненностью» или резкой болью в пределах одного или двух смежных позвонков при надавливании и «поколачивании» остистых отростков;
–повышением температуры тела;
–общей слабостью, снижением аппетита, потерей массы тела;
–изменениями лабораторных показателей— ускорением СОЭ, анемией, лейкоцитозом.
Принципы лечения
Анальгетические средства
Основными анальгетическими средствами для устранения вертебральной боли являются нестероидные противовоспалительные препараты (НПВП). НПВП, как и другие обезболивающие препараты, обычно самостоятельно принимаются больными при усилении и возобновлении боли. Однако длительное применение анальгетических средств, повышающее риск развития осложнений лекарственной терапии, предусматривает контролируемое врачом применение НПВП.
На сегодняшний день в арсенале практикующего врача имеется широкий ряд НПВП, относящихся по механизму действия к «неселективным» противовоспалительным препаратам — блокирующим фермент циклооксигеназу (ЦОГ) и «селективным» — блокирующим изофермент ЦОГ-2. Эти препараты существенно различаются между собой соотношением преимуществ и недостатков, соответственно — выраженностью и продолжительностью лечебных эффектов и вызываемыми побочными действиями. Вероятно, более предпочтительными для больных с вертебральной болью (по доступности, эффективности и меньшей вероятности побочных эффектов) являются: среди «неселективных» НПВП — диклофенак, ибупрофен и кетопрофен, а среди «селективных» — мелоксикам.
Способы применения НПВП:
Диклофенак — внутрь 100–150 мг/сут (обычные таблетированные формы 25–50 мг, форма ретард — 100 мг); внутримышечно или подкожно; ректально; местно.
Ибупрофен — внутрь 1200 мг/сут; местно.
Кетопрофен — внутрь 150–300 мг/сут (обычная таблетированная форма 50 мг, форма ретард— 150 мг); внутримышечно; ректально; местно.
Мелоксикам— внутрь 7,5–15 мг/сут (однократно); внутримышечно; ректально.
Общим правилом для НПВП является применение пероральных форм во время или сразу после еды с достаточным количеством воды.
Длительность применения НПВП зависит от выраженности и продолжительности вертебральной боли. При остро возникшей боли в спине бывает достаточно кратковременного (в течение нескольких дней) применения НПВП. При наличии интенсивной, особенно корешковой боли, период применения одного и того же НПВП обычно составляет не менее 3–4 недель.
Наиболее вероятные побочные эффекты НПВП связаны с их воздействием на желудочно-кишечный тракт. Меньшая частота развития желудочной и кишечной диспепсии, а также желудочно-кишечного кровотечения отмечается при использовании мелоксикама.
Витамины группы В
Применение нейротропных витаминов группы В — распространенный в клинической практике метод лечения больных с поражением периферической нервной системы, в том числе неврологическими проявлениями остеохондроза позвоночника. Для проведения так называемой витаминотерапии традиционно использовался способ попеременного введения растворов тиамина (витамина В1), пиридоксина (витамина В6) и цианокобаламина (витамина В12) — по 1–2 мл внутримышечно с ежедневным чередованием каждого препарата — в течение 2–4 недель. Недостатки такой схемы уже давно известны — малые дозы и частые инъекции приводят к низкому комплайенсу.
В настоящее время чаще применяется поликомпонентный препарат «Мильгамма», каждая ампула которого содержит по 100 мг тиамина и пиридоксина и 1000 мкг цианокобаламина, а также лидокаин, обеспечивающий местноанестезирующий эффект при внутримышечном введении препарата. Мильгамма, обладающая антиноцицептивным (вероятно, серотонинергическим) действием, применяется при острой, рецидивирующей и хронической вертебральной боли. Ввиду установленного влияния Мильгаммы на процессы регенерации нервных волокон и миелиновой оболочки, данный препарат особенно широко используется при вертебральных и экстравертебральных формах поражения периферической нервной системы.
Мильгамма композитум — для перорального приема, включает бенфотиамин (жирорастворимая форма витамина В1, сохраняющая свою фармакологическую активность после всасывания в желудочно-кишечном тракте) и пиридоксин. Наличие этих двух компонентов обеспечивает эффективность дальнейшей терапии (в течение 6 недель, после курсового применения препарата «Мильгамма».
Мильгамма — внутримышечно 2 мл, ежедневно, в течение 10 или 15 дней.
Мильгамма композитум — внутрь, по 1 драже 3 раза в день, в течение 6 недель.
Немедикаментозные методы лечения
При обострении вертебральной боли и ее обратном развитии наряду с медикаментозным лечением попеременно и в различной последовательности проводятся физиотерапия (включая массаж), иглотерапия и мануальная терапия. Одновременно с этим должна проводиться постепенная, не усиливающая выраженности боли, двигательная активизация, являющаяся для больного действенным методом «самопомощи», а вне обострения — методом предупреждения хронической вертебральной боли.
Хирургические методы лечения
Хирургические методы лечения вертебральной патологии могут носить плановый или экстренный характер. Плановый порядок проведения хирургического вмешательства определяется относительно стабильной клиникой вертебральной патологии, требующей радикального удаления или доступной для хирургического воздействия.
Целью проведения подобных операций (на поясничном уровне) является:
Большинство хирургических операций на позвоночнике проводится по поводу хронической или часто рецидивирующей поясничной боли. Основным аргументом в пользу выбора хирургического лечения обычно является «исчерпанность» всего арсенала доступных для данного случая консервативных методов.
При принятии решения о проведении хирургического лечения — радикального, но значительно более дорогостоящего, — необходимо учитывать:
Необходимость проведения экстренного хирургического вмешательства возникает при остром развитии неврологических расстройств, обусловленных компрессией спинного мозга и конского хвоста. При отсутствии радикального лечения, на фоне дальнейшего нарастания спинномозговой и полирадикулярной симптоматики, возможно развитие необратимых неврологических нарушений. Однако проведенная в экстренном порядке хирургическая операция позволяет устранить остро возникшую компрессию спинного мозга, его сосудов и конского хвоста, и обеспечить восстановление двигательных, чувствительных и тазовых функций.
Ю. В. Грачев, доктор медицинских наук
В. И. Шмырев, доктор медицинских наук, профессор
НИИ ОПП РАМН, МЦ Управления делами Президента РФ, Москва