Боль в горле при герпесе чем лечить
Герпетическая ангина: диагностика и лечение
Герпетическая ангина: откуда берется и как лечить
Почему именно ангина? Такое название болезнь получила из-за сильных болевых ощущений в горле, которые больше характерны для обычной стрептококковой ангины.
Симптомы герпетической ангины
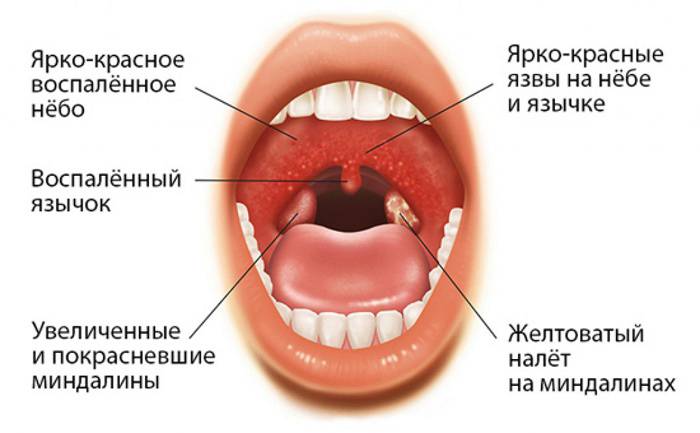
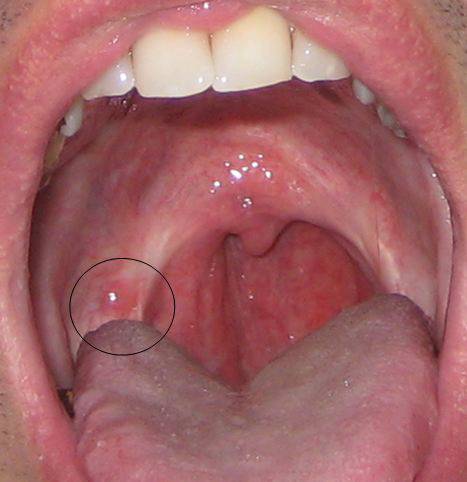
Симптомы герпетической ангины у детей и взрослых достаточно специфичны. Специалисту достаточно легко их отличить от признаков другого заболевания. В первую очередь это небольшие красные высыпания на слизистой полости рта, реже на языке и на миндалинах.
На ранней стадии сыпь проявляется в виде небольших
(до 2 мм), насыщенного красного цвета образований, выступающих над поверхностью. Через некоторое время пузырьки-везикулы бледнеют и становятся прозрачными. Каждый из них приобретает небольшой красноватый ореол (очертания) вокруг, из-за чего становится очень похожим на герпетическую сыпь. Однако, высыпания могут быть не только в горле, но и вокруг рта, на руках и ногах. Новые высыпания чаще всего появляются после резкого скачка температуры.
Через несколько дней после начала заболевания, признаки везикулярного фарингита будут несколько иными:
Другие симптомы болезни:
Гораздо реже встречаются следующие симптомы и последствия:
Характерным признаком везикулярного фарингита является двукратный резкий скачок температуры: на первый и на третий день заболевания.
Наиболее распространенными осложнениями, возникающими на фоне заболевания, являются:
Причины и диагностика герпетической ангины
Лечение герпетической ангины
В основном лечение герпетической ангины сводится к устранению симптомов, повышению иммунитета больного человека и минимизации возможных осложнений.
Симптоматическое лечение направлено на:
Препарат для лечения герпетической ангины
Имудон ® не только усиливает собственные защитные функции организма, но и устраняет первопричины болезни – вирусы и бактерии. Препарат помогает уменьшить воспаление, быстрее справиться с болью в горле.
Имудон ® можно использовать не только как препарат против везикулярного фарингита, но и как лечебно-профилактическое средство инфекционно-воспалительных заболеваний рта и глотки (например таких, как хронический тонзиллит) и ряда стоматологических показаний:
Герпетическая ангина
Как и другие типы ангины, герпесная представляет собой острое инфекционное заболевание. Для нее характерно поражение слизистой горла, миндалин и всей гортани. Отличительная особенность этого типа ангины — появление пузырьков с жидкостью в ротовой полости при заболевании — на нёбе и задней стенки глотки. Как правило, когда эта сыпь становится заметной, и начинается лечение болезни. Что интересно, этот вид ангины никак не связан с герпетическим вирусом (вирусом герпеса), поэтому в медицине можно встретить и другие названия этой болезни: герпесная ангина, афтозная, везикулярная, пузырьковая или более привычные нам тонзиллит или фарингит.
Возбудителями герпетической ангины являются энтеровирусы Коксаки, а также ECHO-вирусы. Разновидности этих вирусов окружают человека повсеместно. Герпетическая ангина — сезонное заболевание. Пик его приходится на лето и осень.
Герпесная инфекция передается от больного человека к здоровому. Заразить способен даже случайный прохожий. Реже переносчиками являются домашние животные, например, свиньи. Самые распространенные способы заражения — контактный (когда патологическое содержимое носоглотки попадает на руки или в ротовую полость здорового человека) и воздушно-капельный (во время чихания, кашля или при беседе с заболевшим). Встречается и фекально-оральный способ заражения (проникновение через рот). При этом способе заразиться можно через грязные рукопожатия, зараженную еду, соски. Этот способ заражения характерен чаще для детей, так как взрослые более тщательно относятся к соблюдению правил гигиены. Носителем вируса может быть даже пациент, уже идущий на поправку. После излечения пациент еще несколько недель (до месяца) является источником распространения вируса. Контагиозность заболевания настолько велика, что если заболевает один член семьи, с большой вероятностью переболеет каждый.
Попав в организм, инфекция достигает лимфоузлов, откуда болезнь и набирает обороты. После инфекция попадает в кровь и беспрепятственно распространяется дальше по организму, поэтому герпесная ангина развивается очень быстро. Но переболев раз герпесной ангиной, спровоцированной конкретным вирусом, возможность повторно заболеть практически сводится к нулю. При заражении другим штаммом вируса — заболевание может вернуться вновь, и способы лечения будут уже иными.
Симптомы болезни
Первые симптомы появляются не раньше, чем через одну или две недели — таков инкубационный период этой болезни. В начале у больного появляются следующие симптомы:
То есть болезнь начинается как обычный грипп. Затем к общим симптомам добавляются насморк и слюнотечение. Воспаление охватывает всю ротовую полость — появляются красноватые высыпания на задней стенке глотки, затем становятся заметными пузырьки с жидкостью, напоминающие сыпь при герпесе, что значительно упрощает диагностику герпангины. Впоследствии эти пузырьки лопаются, образуя бело-сероватые язвочки. Пузырьки возникают хаотично — в одном месте появляются, в другом уже заживают. Ощущения по рту становятся неприятными и даже болезненными. Больному сложно глотать не только пищу, даже воду. Многие больные, особенно дети, начинают отказываться от еды. Болезнь протекает тяжело не зависимо от возраста пациента. В особо тяжелых случаях и сильно ослабленном иммунитете сыпь может проявиться на стопах, кистях рук и теле.
Если болезнь проходит без осложнений, выздоровление наступает через неделю. К третьему дню после появления первых симптомов жар, как правило, спадает, на пятый день пузырьки начинают лопаться. В момент обострения заболевания больной является очень сильным распространителем вируса, поэтому нужно по максимуму снизить количество контактирующих с ним лиц.
Самостоятельно очень сложно диагностировать герпетическую ангину, так как начало болезни схоже с другими заболеваниями: ОРВИ, кишечные инфекции, грипп и т.д. Поэтому при выявлении первых симптомов необходимо обращаться к врачу-оториноларингологу, который сможет поставить верный диагноз и определить эффективное лечение.
Лечение герпетической ангины
Лечение герпесной ангины у взрослых должно проходить комплексно. Как правило, схема лечения включает следующие меры:
Сначала назначают прием антигистаминных препаратов, снимающих отечность, например, «Супрастин» или «Кларитин». Боль в горле эффективно снимают полоскания отварами ромашки, шалфея, коры дуба, настойка календулы, эвкалипта, орошения горла антисептиками («Гексорал», «Тантум-Верде», «Мирамистин», «Ингалипт» и др.) Можно рассасывать пастилки от боли в горле. Полоскать горло рекомендуется через каждый час. При сильном насморке следует промывать носовую полость солевым раствором.
При герпетической ангине нельзя делать ингаляции, прогревания и накладывать компрессы — тепловой эффект только спровоцирует распространение инфекции по организму.
При температуре выше 38°С нужно принимать жаропонижающие средства, например, «Ибупрофен». Антибактериальные средства при обычном течении заболевания не назначаются. Антибиотики вводят в том случае, когда добавляются бактериальные осложнения, например, бронхит или трахеит.
Важно соблюдать особую диету: ничего горячего, острого, твердого, что могло бы раздражать слизистую и без того больное горло. Пища в идеале должна быть жидкообразной. Приготовленное лучше измельчать в пюре.
Если придерживаться четкой схемы лечения и следовать назначениям врача, выздоровление не заставит себя долго ждать, и все неприятные симптомы быстро сойдут на нет.
Герпетическая ангина у беременных.
Герпетическая ангина, как и другие вирусные инфекции, опасны для развития плода особенно в первом триместре беременности. При попадании вируса в кровь матери, нарушается поступление питательных веществ плоду, что замедляет его развитие. Возникает гипоксия, что может привести к заболеваниям сердца и нервной системы. Прием антибиотиков и многих жаропонижающих средств беременным противопоказан. Самолечение или отсутствие его чревато опасными последствиями. Герпетическая ангина — не банальная простуда, сама по себе не пройдет. Как правило, при герпетической ангине у беременных назначаются противовирусные гомеопатические препараты, полоскание горла, обильное теплое питье и строгое соблюдение постельного режима.
Если будущая мама перенесла ангину в самом начале беременности, увеличивается вероятность появления пороков развития плода или выкидыша. Ангина во втором и третьем триместрах грозит преждевременными родами. Нужно сразу же обратиться за помощью к оториноларингологу при появлении малейшего подозрения на герпесную ангину, лечение которой будет проводиться уже под контролем специалиста. Только это поможет избежать тяжелых последствий как для будущей мамы, так и для малыша.
Возможные осложнения и профилактика
Тяжелое течение герпесной ангины может привезти к распространению инфекции по организму и поражению внутренних органов — возникают так называемые осложнения. Самое распространенное осложнение после перенесенной герпесной ангины — это серозный менингит, или воспаление мозга. Болезнь может привести к нарушениям работы сердца и вызвать миокардит, что диагностируется при проведении электрокардиограммы. Заболевания почек (пиелонефрит), печени, геморрагический конъюнктивит — вот лишь неполный список осложнений при поздней диагностике заболевания и запоздалом его лечении. При малейшем подозрении на заболевание — не затягивайте с визитом к врачу!
Предупреждающих заболевание герпангиной вакцин на сегодняшний день не разработано. Во время эпидемии ребенка, по возможности, не водите в детский сад или школу. Взрослым надо стараться избегать мест с большим количеством народа и помнить о правилах гигиены. Как детям, так и взрослым, нужно укреплять иммунитет в целом, питаться правильно и сбалансированно, принимать витамины и закаляться.
Если дома больной, необходимо часто проветривать помещение, а заболевшему выделить индивидуальную посуду, белье и полотенце.
Лечение герпетической ангины в «Лор Клинике Доктора Зайцева»
Многолетний опыт работы специалистов нашей клиники позволяет с уверенностью утверждать, что в стенах «Лор Клиники Доктора Зайцева» вы получите грамотную квалифицированную помощь. Наш прейскурант на процедуры и манипуляции не менялся вот уже 3 года. Профессионализм врачей, доступные цены, современное оборудование и личная ответственность главного врача клиники В.М. Зайцева за выздоровление каждого пациента подкрепляются многочисленными положительными отзывами наших пациентов.
Герпетическая ангина, как правило, заканчивается благоприятно для больного. Чтобы избежать осложнений и неприятных последствий, обращаться за помощью и лечением нужно на ранних ее этапах. Пожалуйста, не затягивайте с визитом к врачу. Обращайтесь к нам — звоните и приходите. Мы вам поможем.
Об авторе: ЛОР врач высшей категории, кандидат мед. наук.
Герпангина (герпесная ангина): симптомы, лечение у детей и взрослых
Герпесная ангина (герпангина) — острое вирусное заболевание, способное поражать людей разного возраста. Большинство случаев фиксируют в середине лета–начале осени. Именно в это время присутствуют самые благоприятные условия для жизнедеятельности возбудителя болезни. Патология способна протекать с тяжелыми симптомами и провоцировать многие осложнения, поэтому требует обязательного лечения под контролем специалиста.
Причины развития и пути передачи инфекции
Несмотря на термин «герпангина», заболевание не имеет отношения к вирусу герпеса. Свое название этот вид тонзиллита получил из-за формирования мелких пузырьков, внешне напоминающих герпетические высыпания.
Основными причинами развития болезни выступают патогенные микроорганизмы:
Возбудители проникают в тело человека сквозь слизистые рта или кишечника. Оказавшись в кровеносном русле, они разносятся по всему организму.
Герпангина считается высококонтагиозным заболеванием. Инфекция быстро передается от зараженного человека к здоровому. Основные пути ее передачи — контактный (через слюну, носовую слизь), воздушно-капельный (при разговорах, чихании, кашле), фекально-оральный (через грязные руки, продукты питания, бытовые предметы).
Вирусные частицы выделяются из верхних дыхательных путей больного или вирусоносителя на протяжении 3 недель после заражения. В фекалиях патоген присутствует дольше — в течение 8 недель. Наибольший риск заразиться от заболевшего присутствует в первые две недели протекания болезни. Даже после выздоровления и исчезновения всех прежних симптомов пациент должен соблюдать 14-дневный карантин, поскольку может представлять опасность для окружающих.
Иногда инфицирование происходит при купании в загрязненных водоемах, где способны обитать болезнетворные микроорганизмы. Также вирус передается трансплацентарным способом — от зараженной матери к пребывающему в утробе ребенку.
Симптомы герпесной ангины
Характерные признаки заболевания возникают спустя 7–10 суток после проникновения патогенов в организм. Иногда длительность инкубационного периода занимает более долгий период.
Основными симптомами болезни становятся:
В отличие от некоторых разновидностей тонзиллита, рассматриваемый вариант заболевания не склонен приобретать хронический характер и провоцировать регулярные рецидивы. Это связано с формированием пожизненного иммунитета. Если похожие симптомы возникают вновь, чаще всего говорят о герпесном стоматите, вызывающем возникновение подобной клинической картины.
Чаще всего герпангиной болеют дети от 3 до 10 лет. Малыши, не достигшие возраста 2 лет, практически не подвержены такой разновидности тонзиллита. Болезнь не фиксируют у младенцев до 6 месяцев, которых надежно защищают материнские антитела. Реже герпетическую ангину диагностируют у взрослых пациентов. Согласно статистике, таким тонзиллитом почти не болеют женщины в период вынашивания.
Классическая герпангина протекает поэтапно:
Внезапное повышение t тела до высоких показателей, опухание лимфатических узлов
Появление красных папул, переходящих в белесые прозрачные везикулы, незначительный спад t тела
Повышение температурных показателей, появление острой боли в горле и в мышцах, развитие диареи
Небольшое снижение температуры, самостоятельно вскрытие пузырьков
Сокращение выраженности интоксикации, стабилизация температуры, ослабление боли в горле
Полное исчезновение глоточного воспаления, нормализация самочувствия
Дольше всего при герпесной ангине сохраняется такой симптом как болезненность лимфоузлов. Это проявление патологии исчезает только на 10 день. Полностью воспаление устраняется через 2 недели после начала острого тонзиллита.
Протекание герпангины у детей и взрослых
Герпесная ангина у детей в среднем занимает около 8-10 суток. Симптоматика заболевания нередко оказывается слабовыраженной, без формирования красных образований на слизистых. Вместо них могут присутствовать катаральные проявления, образующиеся в носоглотке.
Если ребенок имеет сниженный иммунитет, может иметь место волнообразное появление герпетической сыпи. Такой симптом сопровождается высокими температурными показателями и интоксикацией. В некоторых случаях папулезные и везикулезные высыпания появляются в других участках тела:
У ослабленных пациентов инфекция способна принимать генерализованное течение и распространяться по всему организму. Это чревато развитием энцефалита, менингита, пиелонефрита, миокардита, геморрагического конъюнктивита.
Взрослые люди болеют герпангиной намного реже, поскольку у многих иммунитет формируется еще в детские годы. При поражении вирусом заболевание переносится в облегченной форме и не провоцирует опасных осложнений. Болезнь протекает щадящим образом даже у беременных женщин.
Выздоровление наступает быстро, а болезнетворные микроорганизмы не проникают сквозь плаценту и не приводят к аномалиям в развитии плода.
Диагностика и лечение
Обследованием и лечением пациентов с герпангиной занимаются педиатры, терапевты, отоларингологи. Диагностика заболевания включает в себя следующие процедуры:
Специфического лечения герпетической ангины не разработано. После поражения вирусом заболевание чаще всего проходит все положенные стадии, после чего у человека формируется пожизненный типоспецифический иммунитет. После постановки диагноза «герпангина» осуществляется симптоматическая терапия, позволяющая облегчить неприятное состояние. При умеренно выраженной клинической картине лечебный курс может проводиться в амбулаторных условиях (на дому). В более тяжелых случаях требуется госпитализация больного в стационар.
Лечение предусматривает прием жаропонижающих средств в тех случаях, когда температура поднимается выше 38 градусов и плохо переносится заболевшим. В острый период рекомендовано соблюдать постельный режим. Также применяются местные обезболивающие средства в виде спреев, леденцов для рассасывания, растворов для полоскания горла и обработки папул. Такие препараты помогают быстрее снять воспаление, избавить от болезненных ощущений и трудностей с глотанием, оказывают дезинфицирующее действие, снижают риск развития осложнений.
В дополнение к лечебному курсу могут использоваться народные средства на основе целебных растений. Чаще всего применяются отвары и настои трав, которые усиливают терапевтическое действие основных медикаментов.
Опоясывающий герпес и герпес-ассоциированная боль
Опоясывающий герпес (ОГ) — спорадическое заболевание, представляющее собой реактивацию латентной вирусной инфекции, вызванной вирусом герпеса 3-го типа (Varicella zoster virus (VZV)). Заболевание протекает с преимущественным поражением кожи и нервной сист
Опоясывающий герпес (ОГ) — спорадическое заболевание, представляющее собой реактивацию латентной вирусной инфекции, вызванной вирусом герпеса 3-го типа (Varicella zoster virus (VZV)). Заболевание протекает с преимущественным поражением кожи и нервной системы.
VZV является этиологическим агентом двух клинических форм заболевания — первичной инфекции (ветряной оспы) и ее рецидива (опоясывающего герпеса). После перенесенной, как правило, в детском или подростковом возрасте первичной инфекции (ветряной оспы) вирус переходит в латентное состояние, локализуясь в чувствительных ганглиях спинномозговых нервов. Общность возбудителя ветряной оспы и опоясывающего лишая была установлена еще до выделения вируса с помощью серологических реакций, в которых в качестве антигена использовалась жидкость, полученная из пузырьков на коже пациентов. Позднее методом геномной гибридизации было доказано, что в остром периоде заболевания опоясывающим лишаем частота выявления VZV составляет 70–80%, а у лиц без клинических проявлений, но имеющих антитела, ДНК вируса определяется в 5–30% нейронов и глиальных клеток.
Распространенность опоясывающего лишая в различных странах мира составляет от 0,4 до 1,6 случаев заболевания на 1000 пациентов/в год в возрасте до 20 лет и от 4,5 до 11,8 случаев на 1000 пациентов/в год в старших возрастных группах. Вероятность заболевания опоясывающим лишаем в течение жизни составляет до 20%. Основным фактором риска его возникновения является снижение специфического иммунитета к VZV, возникающее на фоне различных иммуносупрессивных состояний.
Клиническая картина ОГ
Клиническая картина ОГ складывается из кожных проявлений и неврологических расстройств. Наряду с этим у большинства больных наблюдаются общеинфекционные симптомы: гипертермия, увеличение региональных лимфатических узлов, изменение ликвора (в виде лимфоцитоза и моноцитоза). Приблизительно 70–80% пациентов с ОГ в продромальном периоде предъявляют жалобы на боли в пораженном дерматоме, в котором впоследствии проявляются кожные высыпания. Продромальный период обычно длится 2–3 дня, но нередко превышает неделю. Высыпания при ОГ имеют короткую эритематозную фазу, часто она вообще отсутствует, после чего быстро появляются папулы. В течение 1–2 дней эти папулы превращаются в везикулы, которые продолжают появляться в течение 3–4 дней — везикулярная форма herpes zoster. На этой стадии на коже могут присутствовать элементы всех типов. Элементы склонны к слиянию. Пустулизация везикул начинается через неделю или даже раньше после появления первых высыпаний. Через 3–5 дней на месте везикул появляются эрозии и образуются корочки. Если период появления новых везикул длится более одной недели, это указывает на возможность наличия иммунодефицитного состояния. Корочки обычно исчезают к концу 3-й или 4-й недели. Однако шелушение и гипо- или гиперпигментация могут надолго оставаться после разрешения ОГ.
Болевой синдром является наиболее мучительным проявлением ОГ. У одних пациентов сыпь и боль имеют относительно короткую длительность, у 10–20% пациентов возникает постгерпетическая невралгия (ПГН), которая может длиться месяцы и годы, значительно снижает качество жизни, доставляет большие страдания, может приводить к потере независимости и сопровождается существенными финансовыми затратами. Эффективное лечение болевого синдрома, ассоциированного с ОГ, является важной клинической задачей.
Герпес-ассоциированная боль
Согласно современным представлениям болевой синдром при ОГ имеет три фазы: острую, подострую и хроническую. Если в острой фазе болевой синдром носит смешанный (воспалительный и нейропатический) характер, то в хронической фазе — это типичная нейропатическая боль (рис.). Каждая из перечисленных фаз имеет свои особенности лечения, основанные на патогенетических механизмах болевого синдрома и подтвержденные контролируемыми клиническими исследованиями.
Острая герпетическая невралгия
Боль при острой герпетической невралгии возникает как правило в продромальную фазу и длится в течение 30 дней — это время, необходимое для разрешения сыпи. У большинства пациентов появлению сыпи предшествует чувство жжения или зуд в определенном дерматоме, а также боль, которая может быть колющей, пульсирующей, стреляющей, носить приступообразный или постоянный характер. У ряда больных болевой синдром сопровождается общими системными воспалительными проявлениями: лихорадкой, недомоганием, миалгиями, головной болью. Определить причину боли на этой стадии крайне сложно. В зависимости от ее локализации дифференциальный диагноз следует проводить со стенокардией, межреберной невралгией, острым приступом холецистита, панкреатита, аппендицита, плевритом, кишечной коликой и др. Причина болевого синдрома становится очевидной после появления характерных высыпаний. В типичных случаях продромальный период длится 2–4 дней, не более недели. Интервал между началом продромального периода до появления высыпаний — это время, необходимое для репликации реактивированного VZV в ганглии и переноса по кожному нерву в нервные окончания в дермоэпидермальном соединении. Еще некоторое время занимает репликация вируса в коже с последующим образованием воспалительных реакций. Непосредственной причиной продромальной боли является субклиническая реактивация и репликация VZV в нервной ткани. В экспериментальных исследованиях на животных было показано, что в местах репликации VZV повышается концентрация нейропептида Y в нервной ткани, являющегося маркером нейропатической боли [1]. Присутствие выраженной боли в продромальном периоде увеличивает риск более выраженной острой герпетической невралгии и вероятность развития впоследствии постгерпетической невралгии.
У большинства иммунокомпетентных пациентов (60–90%) сильная, острая боль сопровождает появление кожной сыпи. Выраженность острого болевого синдрома увеличивается с возрастом. Сильная боль отмечается также чаще у женщин и при наличии продрома. Характерной особенностью острой герпетической невралгии является аллодиния — боль, вызванная действием неболевого стимула, например прикосновением одежды. Именно аллодиния в остром периоде является предиктором возникновения постгерпетической невралгии [2, 3]. Отсутствие аллодинии, наоборот, хороший прогностический признак и может предполагать выздоровление в течение трех месяцев.
Подострая герпетическая невралгия
Подострая фаза герпетической невралгии начинается после окончания острой фазы и длится до начала постгерпетическй невралгии. Другими словами, это боль, которая длится более 30 дней от начала продрома и заканчивается не позднее 120 дней (рис.). Подострая герпетическая невралгия может переходить в постгерпетическую невралгию. К факторам, предрасполагающим к продолжению боли, относят: более старший возраст, женский пол, наличие продрома, массивные кожные высыпания, локализация высыпаний в области иннервации тройничного нерва (особенно области глаза) или плечевого сплетения, сильную острую боль, наличие иммунодефицита [3, 4].
Постгерпетическая невралгия
Согласно определению Международного форума по лечению герпеса ПГН определяют как боль, длящуюся долее четырех месяцев (120 дней) после начала продрома. ПГН, особенно у пожилых пациентов, может длиться в течение многих месяцев или лет после заживления высыпаний. При ПГН можно выделить три типа боли: 1) постоянная, глубокая, тупая, давящая или жгучая боль; 2) спонтанная, периодическая, колющая, стреляющая, похожая на «удар током»; 3) боль при одевании или легком прикосновении у 90%.
Болевой синдром, как правило, сопровождается нарушениями сна, потерей аппетита и снижением веса, хронической усталостью, депрессией, что приводит к социальной изоляции пациентов.
ПГН рассматривают как типичную нейропатическую боль, возникающую в результате поражения или дисфункции соматосенсорной системы. В ее патогенезе участвует несколько механизмов.
У большинства пациентов боль, связанная с ПГН, уменьшается в течение первого года. Однако у части пациентов она может сохраняться годами и даже в течение всей оставшейся жизни, причиняя немалые страдания. ПГН оказывает значительное отрицательное влияние на качество жизни и функциональный статус пациентов, у которых могут развиваться тревога и депрессия.
Как уменьшить риск ПГН?
Этот вопрос является наиболее важным для любого врача, занимающегося лечением пациента с ОГ, и включает раннее начало этиотропной (противовирусной) терапии и адекватное обезболивание в острой стадии.
Противовирусная терапия. Результаты многих клинических исследований показали, что назначение противовирусных препаратов уменьшает период вирусовыделения и образование новых очагов, ускоряет разрешение сыпи и уменьшает тяжесть и продолжительность острой боли у пациентов с ОГ. Так, в контролируемых исследованиях с использованием рекомендуемых дозировок время до полного прекращения болевого синдрома при назначении фамцикловира составило 63 дня, а при назначении плацебо — 119 дней. В другом исследовании была показана большая эффективность валацикловира по сравнению с ацикловиром: болевой синдром при назначении валацикловира (Валавира) исчезал полностью через 38 дней, а при назначении ацикловира через 51 день. Валацикловир и фамцикловир имеют сходный эффект на герпес-ассоциированную боль у иммунокомпетентных пациентов [13, 23]. Таким образом, противовирусная терапия показана не только для скорейшего купирования кожных проявлений, но и острой фазы болевого синдрома.
Во всех контролируемых клинических исследованиях по противовирусной терапии (табл.) рекомендуется начало терапии в течение 72 часов от начала высыпаний [1, 14].
Эффективность противоболевого действия противовирусной терапии, начатой в более поздние сроки, систематически не изучалась, однако многочисленные клинические данные говорят о том, что и поздно начатая терапия также может влиять на длительность и выраженность острого болевого синдрома.
Противоболевая терапия. Эффективное купирование острого болевого синдрома при ОГ является важнейшим этапом профилактики ПГН. Целесообразно поэтапное лечение зостер-ассоциированного болевого синдрома во всех его фазах. Так, при лечении острой и подострой герпетической невралгии противоболевая терапия состоит из трех основных этапов:
Учитывая, что в нашей стране имеются известные организационные трудности при назначении опиоидных анальгетиков, при недостаточной эффективности простых анальгетиков и НПВС необходимо переходить к назначению препаратов с центральным действием.
Лечение постгерпетической невралгии
В настоящее время выделяют 5 основных групп лечебных средств: антиконвульсанты, трициклические антидепрессанты, пластырь с лидокаином, капсаицин, опиоидные анальгетики [21].
Антиконвульсанты: габапентин и прегабалин — два наиболее часто используемых для купирования невропатической боли, связанной с ПГН, антиконвульсанта. Препараты чаще применяются в начале развития ПГН для уменьшения острого компонента невропатической боли. В одном из исследований [15] у пациентов, принимавших габапентин, у 43,2% уменьшилось восприятие боли при 12,1% в группе плацебо. В аналогичном испытании [16] прегабалин также способствовал уменьшению числа пациентов с ПГН, особенно в возрасте 65 лет и старше. По-видимому, габапентин и прегабалин одинаково эффективны в отношении уменьшения невропатической боли [17]. Габапентин является препаратом первого выбора для лечения любого типа невропатической боли, относится к числу наиболее хорошо изученных и широко используемых в практике невролога средств для купирования болевого синдрома при ПГН. Это структурный аналог гамма-аминомасляной кислоты (ГАМК). Габапентин усиливает синтез ГАМК, стимулируя активность глутаматдекарбоксилазы; модулирует активность NMDA-рецепторов; блокирует a-2-d-субъединицы потенциалзависимых кальциевых каналов и тормозит вход Са 2+ в нейроны; снижает высвобождение моноаминов и активность натриевых каналов; уменьшает синтез и транспорт возбуждающего нейромедиатора глутамата; способствует уменьшению частоты потенциалов действия периферических нервов. Концентрация габапентина в плазме крови достигает пика через 2–3 ч после приема, период полувыведения 5–7 ч. Интервал дозирования не должен превышать 12 ч, биодоступность составляет 60%. Прием пищи не влияет на фармакокинетику препарата, антациды снижают его концентрацию в крови, поэтому принимать габапентин следует не ранее чем через 2 ч после приема антацидов. Выводится с грудным молоком; действие препарата на организм ребенка не изучено. Крайне редко развиваются побочные реакции: легкое головокружение, сонливость. Габапентин усиливает эффект лидокаина и антидепрессантов. Следует воздерживаться от сочетания его с алкоголем, транквилизаторами, антигистаминными препаратами, барбитуратами, снотворными средствами, наркотиками. Препарат имеет важные преимущества при лечении невропатической боли: безопасность, низкий потенциал взаимодействия с другими препаратами, хорошая переносимость, он не метаболизируется в печени. Габапентин — препарат выбора для лечения пожилых людей при полифармакотерапии, удобен при использовании, доказана его высокая эффективность.
Схема применения габапентина. Начальная доза: 1-й день 300 мг вечером; 2-й день по 300 мг 2 раза (днем и вечером); 3-й день по 300 мг 3 раза. Титрование: 4–6 день 300/300/600 мг; 7–10 день 300/600/600 мг; 11–14 день 600/600/600 мг. Cуточная терапевтическая доза 1800–3600 мг, поддерживающая доза 600–1200 мг/сут.
Прегабалин обладает сходным с габапентином механизмом действия, однако не требует медленного титрования и поэтому более удобен при клиническом применении. Препарат назначают два раза в сутки. Начальная доза 75 мг два раза, суточная терапевтическая доза 300–600 мг. Проведено несколько рандомизированных клинических исследований эффективности прегабалина при постгерпетической невралгии, в которых было показано быстрое развитие противоболевого эффекта (в течение первой недели приема), хорошая переносимость, простота применения и уменьшение нарушений сна, связанных с болевым синдромом [22].
Антидепрессанты. Препараты этой группы, особенно трициклические (нортриптилин и амитриптилин), являются важными компонентами в лечении боли при ПГН. Благодаря активации нисходящих серотонин- и норадреналинергических антиноцицептивных систем и способности блокировать натриевые каналы антидепрессанты блокируют восприятие боли. В клинических исследованиях эффективности трициклических антидепрессантов в уменьшении боли при ПГН от 47% до 67% пациентов сообщили об «умеренном до превосходного» эффекте купирования болевого синдрома, причем сообщалось об эквивалентном действии амитриптилина и нортриптилина [17]. Однако нортриптилин не вызывает большого числа антихолинергических эффектов, поэтому может быть более предпочтительным по сравнению с амитриптилином.
Пластырь с 5% лидокаином апплицируется на зону воздействия в начале хронизации боли или сразу после установления диагноза ПГН. Пластырь накладывают на интактную, сухую, невоспаленную кожу. Его не используют на воспаленной или поврежденной коже (т. е. во время активных герпетических высыпаний). Лидокаин является антагонистом ионных натриевых анналов, анальгетический эффект развивается в результате предотвращения генерации и проведения потенциалов нейрональной активности, путем связывания натриевых каналов гиперактивных и поврежденных ноцицепторов. Пластырь с 5% лидокаином обладает местным действием и почти не оказывает системных влияний. В нескольких работах показано, что пластырь с лидокаином уменьшает интенсивность боли по сравнением с плацебо [18]. В сравнительных исследованиях эффективности 5% лидокаина и прегабалина показана их одинаковая эффективность [19]. Капсаицин, изготовляемый из красного перца и оказывающий раздражающее действие, используется в виде мази или пластыря. При нанесении на кожу истощает запасы пептидергических нейромедиаторов (например, вещество Р) в первичных ноцицептивных афферентах. Препарат должен наноситься на область поражения 3–5 раз в день для поддержания длительного эффекта. Несмотря на то, что в ряде исследований показана эффективность капсаицина в отношении ПГН, у многих пациентов часто наблюдались существенные побочные реакции: так, треть больных сообщали о развитии «невыносимого» раздражающего эффекта препарата, что значительно ограничивает его клиническое применение при ПГН.
Опиоидные анальгетики (оксикодон, метадон, морфий) также могут использоваться в лечении ПГН. Они уменьшают невропатическую боль благодаря связыванию опиоидных рецепторов в ЦНС либо ингибированию обратного захвата серотонина или норадреналина в периферических нервных окончаниях — нервных синапсах. Согласно результатам исследований, оксикодон по сравнению с плацебо способствует большему облегчению боли и уменьшает тяжесть аллодинии, но вызывает развитие таких побочных реакций, как тошнота, запор, сонливость, потеря аппетита, лекарственная зависимость [20]. Сравнительное изучение эффективности опиоидов и трициклических антидепрессантов продемонстрировало их эквивалентную эффективность.
В разделе «Лечение постгерпетической невралгии» в Европейских рекомендациях 2009 [21] по лечению нейропатической боли выделяют терапию первой линии (препараты с доказанной эффективностью — класс А): прегабалин, габапентин, лидокаин 5%. Препараты второй линии (класс В): опиоиды, капсаицин.
При лечении пациентов с ПГН целесообразно соблюдать определенные этапы.
Вначале назначают препараты первой линии: габапентин (прегабалин), или ТЦА, или местные анестетики (пластины с 5% лидокаином). Если удается достигнуть хорошего снижения боли (оценка боли по ВАШ –3/10) при допустимых побочных эффектах, то лечение продолжают. Если ослабление боли недостаточно, то добавляют другой препарат первого ряда. При неэффективности средств первого ряда можно назначить препараты второго ряда: трамадол или опиоиды, капсаицин, нефармакологическую терапию. В комплексной терапии постгерпетической невралгии используют также нефармакологическую терапию: иглорефлексотерпию, обезболивающий аппарат ЧЭНС, наиболее перспективным и эффективным методом является нейростимуляция.
Лечение ПГН является крайне сложной задачей. Даже при использовании различных противоболевых препаратов и направлении к специалисту-алгологу не всегда удается добиться исчезновения болевого синдрома.
Литература
Первый МГМУ им. И. М. Сеченова, Москва





.gif)