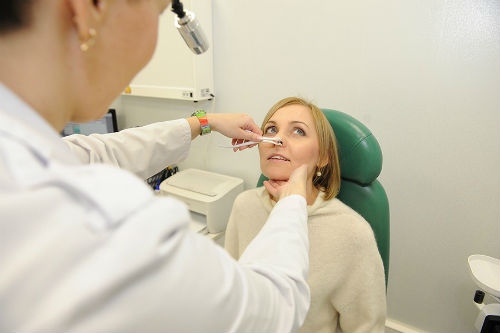
Боль под глазом на скуле что это может быть
Что делать, когда болит пазуха носа под глазом
Самым распространенным патологическим процессом, поражающим внутричерепные полости, выступает воспаление пазух носа. В клинической практике применяется такой термин, как синусит, разновидностью которого является гайморит, развивающийся в верхнечелюстной области черепной коробки. При развитии заболевания человек жалуется на распирающие боли, локализующиеся преимущественно под глазами. К основному признаку присоединяется сопутствующая симптоматика, которая не является специфической, но позволяет заподозрить пазушную патологию.
Симптомы воспаления пазухи носа
Патологический процесс в околоносовой области возникает по разным причинам, среди которых выделяют снижение иммунного ответа на патогенное воздействие инфекций различной природы, а также аллергические реакции организма. Основными признаками аномалии, помимо болезненности и дискомфорта, выступают:
Любой воспалительный процесс опасен распространением на сопредельные участки. Из околоносовых полостей патогены способны поразить мозговые оболочки и привести к критическим последствиям. Для предотвращения осложнений необходимо как можно раньше обратиться за медицинской помощью. Исходя их характера заболевания и причины инфицирования, разрабатывается персональная схема лечения, назначаемая ЛОР-специалистом.
Как лечат пазухи носа?
Использование народных методов для восстановления дыхания и других способов самолечения не рекомендуется, если манипуляции не прописаны врачом.
При первых признаках заболевания можно пользоваться привычными назальными препаратами для облегчения симптоматики, но только до тех пор, пока на консультации с отоларингологом не будут выписаны конкретные средства направленного действия, воздействующие на первопричину патологии. При сложной аномалии предварительно проводится аппаратная диагностика посредством МРТ. В комплексной терапии применяются:
Инструментальное эндоскопическое лечение применяется в случае, когда традиционная терапия оказалась неэффективной. Для определения целесообразности операции требуется заранее пройти МРТ. Во время хирургического лечения проводится механическое расширение полостей, что помогает гнойному субстрату естественным образом выйти из дыхательных каналов. В процессе манипуляций больной не испытывает дискомфорта, так как процедура проходит с использованием анестезии.
Где делают МРТ пазух носа?
Прицельное сканирование необходимо, если степень сложности заболевания не может быть выяснена другими аппаратными способами, если проведенное медикаментозное лечение не помогло, и в качестве мониторинга проведенного инструментального лечения. Скрининг проводится в специализированных центрах томографии, обладающих необходимым оборудованием.
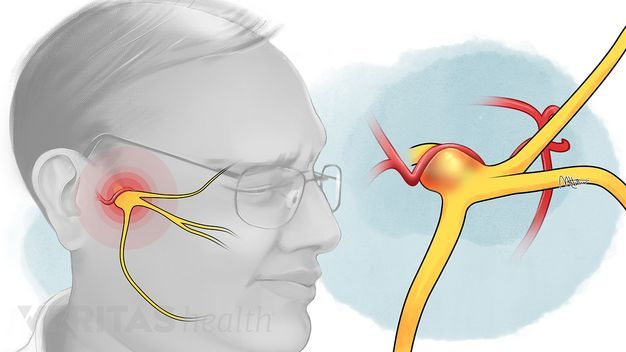
Воспаление тройничного нерва
Тройничный нерв представляет собой узел, из которого образуются три «ветви», выходящие непосредственно из ствола головного мозга. Три «ветви» достигают непосредственно лица человека, снабжая его нервами и связывая с центральной нервной системой.
Тройничный нерв выходит из черепа через три различных отверстия. Первая «ветка» выходит через симметричные точки, которые находятся немного выше бровей человека (так называемый глазной отросток). Вторая, выходя, проходит по обеим сторонам носа (чуть ниже области глаз и близко к щекам) и поэтому называется верхнечелюстной, третья «ветвь» выходит в области нижней челюсти (нижнечелюстная) по направлению от уголков рта к его центру.
При воспалении различных отростков тройничного нерва наблюдаются боли, локализированные в различных местах лица. При воспалении первой «ветви» боль возникает выше или ниже надбровного дуги, в области лба и в передней части височной области головы. При воспалении второй и третьей «ветки» тройничного нерва боли возникают соответственно в верхней и нижней челюстях, что, в свою очередь, становится причиной сильнейшей зубной боли.
Далее мы расскажем о видах невралгии, причинах возникновения и способах лечения. Но если вы прямо сейчас испытываете нестерпимую боль, запишитесь к нам на прием. Во время записи сообщите администратору о том, что вам нужна экстренная помощь, вам подберут ближайшее время для приема. Запись к стоматологу ведется по телефону 8 (495) 033-00-63 или через форму записи онлайн.
Виды невралгии тройничного нерва
Невралгия тройничного нерва подразделяется на два вида. Первый – так называемая истинная невралгия тройничного нерва – представляет собой целостное заболевание, вызванное в большинстве случаев сдавливанием нерва или нарушением кровоснабжения. Второй вид – вторичная невралгия тройничного нерва – является симптомом общего заболевания организма. Это может быть опухоль или серьезное инфекционное заболевание.
В большинстве случаев врачи диагностируют воспаление одного из отростков тройничного нерва, но в некоторых ситуациях случается воспаление сразу двух или трех отростков. Воспаление может поразить как одну сторону лица, так и обе, причем в различном сочетании.
Причины воспаления тройничного нерва
Врачи полагают, что основная причина воспаления тройничного нерва – сдавливание его либо внутри черепной коробки, либо вне её. Внутри черепа тройничный нерв может быть сдавлен в результате образования опухолей, в большинстве случаев возникающих как следствие каких-либо травм головы.
Также довольно распространенной причиной воспаления тройничного нерва является внутреннее венозное или артериальное смещение.
Среди других причин невралгии тройничного нерва можно назвать:
Чаще всего воспалением тройничного нерва заболевают женщины в предпенсионном и пенсионном возрасте (обычно от пятидесяти до семидесяти лет). Если невралгия тройничного нерва диагностирована молодому человеку или девушке, то, скорее всего, её причиной является изменение артерий склеротического характера либо сильное расширение сосудов.
Как проявляется воспаление тройничного нерва
Главный симптом воспаления тройничного нерва – сильные боли, которые возникают в лицевой части. Боли действительно обладают мощной силой и стреляющим характером, поэтому пациенту очень тяжело спокойно переносить болевые приступы. Боль усиливается при совершении малейших действий мышцами лица и челюстями – зевании, пережевывании, смехе, проведении ежедневной гигиены полости рта. При этом чувствительность кожного покрова на воспаленной стороне лица снижается.
Очередной болевой приступ сопровождается быстрым расширением зрачков пациента и таким же стремительным сокращением мимических мышц. Может начаться повышенное слезоотделение.
Боли при невралгии тройничного нерва имеют сильный, но не постоянный характер. Боль возникает на несколько секунд и прерывается на некоторое время. Но если промежутки между болевыми приступами короткие, то создается впечатление, что боль носит постоянный характер.
Невралгия тройничного нерва опасна тем, что перерыв между приступами может составлять и несколько недель, а иногда даже и несколько месяцев. Но по истечении этого срока боль непременно возвращается. Долгий перерыв не означает, что заболевание прошло, поэтому если уже один раз вы заметили у себя симптомы невралгии, то необходимо незамедлительно обращаться к врачу.
Почему при воспалении тройничного нерва болят зубы
Как воспаление тройничного нерва связано с зубами? Связь здесь самая прямая. Во-первых, сильная боль во время приступов «отдает» в верхнюю либо нижнюю челюсти (в зависимости от того, какой отросток нерва воспален), а иногда и в обе челюсти. От этого возникает сильная и нестерпимая зубная боль.
Во-вторых, те нервы, которые находятся в верхних и нижних зубах и деснах, напрямую связаны с тройничным нервом. Второй отросток тройничного нерва иннервирует верхние зубы и десну, а третий, соответственно, нижнюю челюсть и десну.
Повредить тройничный нерв можно и при проведении ряда манипуляций с зубами. Неудачное удаление зубов или неграмотное проведенное пломбирование, хирургическое вмешательство в строение челюсти, окончившееся неудачно, и травмы могут стать причинами невралгии тройничного нерва.
Очень важно отличить воспаление тройничного нерва от других заболеваний полости рта, в частности пульпита – воспаления внутренних зубных тканей. Характерным признаком воспаления тройничного нерва является то, что, несмотря на сильную боль, не повышается чувствительность зубов при их контакте с холодными и горячими блюдами, а переохлаждение или нагревание не провоцирует начала нового болевого приступа. Острая чувствительность зубов является симптомом пульпита.
При повреждении тройничного нерва в области челюсти возникает острая зубная боль, боль в подбородке, ушах и иногда – в нижней губе. Боль может становиться все более интенсивной, и часто после приступа пациент продолжает чувствовать тупые болевые ощущения.
Лечение воспаления тройничного нерва
Первый этап лечения воспаления тройничного нерва – медикаментозный. Он направлен на снижение силы и частоты болевых ощущений у пациента. Чаще всего врачи прописывают пациенту, страдающему невралгией тройничного нерва, противосудорожные препараты. Также применяются успокаивающие средства.
Хороший лечебный эффект имеют физиотерапевтические процедуры, а также рассасывающая терапия для снятия воспалительного процесса. Далее врач может порекомендовать применение лазерного лечения, при котором лазер направляется накожно в области выхода отростков тройничного нерва из черепа.
Наша клиника расположена в одном здании с многопрофильной клиникой «Диамед на Щелковской», где для пациентов Стоматологии организованы особые условия получения физиотерапевтических процедур. Физиотерапевтический кабинет клиники оборудован современной аппаратурой, в том числе и лазерным физиотерапевтическим аппаратом, с помощью которого вы почувствуете облегчение уже после первой процедуры. Уйдет боль, вы сможете вернуться к нормальному питанию. Запишитесь на прием к стоматологу по телефону 8 (495) 033-00-63 или через форму записи онлайн. Врач поставит точный диагноз и направит вас на лечение.
Если вас сильно мучает боль, а к нам вы еще по каким-то причинам не записались, то её можно облегчить народными средствами. Возьмите одну столовую ложку тысячелистника, залейте стаканом кипятка, дайте настояться в течение одного часа и процедите. Настойку нужно принимать по одной столовой ложке перед едой три-четыре раза в день.
Воспаление тройничного (лицевого) нерва
Воспаление лицевого нерва – неприятный недуг, который не проходит безболезненно. Главные жалобы пациентов – резкие приступы боли в области лица, в верхних и нижних челюстях.
Такое воспаление считается одним из самых распространенных среди лицевых болей. Чаще всего недуг протекает бесследно, но при пренебрежении лечением может появиться паралич.
Заболевание чаще возникает у женщин старше 50 лет, мужчины обращаются с таким недугом гораздо реже. В группу риска также входят люди с генетической предрасположенностью, например, с узким костным каналом. Из-за такой анатомической особенности повышен риск защемления при нарушении кровоснабжения и различных воспалениях.
Что такое лицевой нерв?
Тройничный нерв, он же лицевой, является самым крупным среди двенадцати черепных нервов. Он берет свое начало в ухе, после чего разветвляется, первый путь доходит до лобной части, второй располагается у челюсти. Нерв огибает почти всю поверхность человеческого лица, он буквально управляет им.
У каждого человека два лицевых нерва – по одному на каждую из сторон головы. Он соприкасается с другими черепными нервами и имеет сверхчувствительные волокна.
Врачи разделяют заболевание на два вида – первичное и вторичное. Первичное проявляется как осложнение от перенесенной простуды, в этом случае нарушается нормальное питание нерва. Вторичное возникает при сильной интоксикации на фоне воспалительных или инфекционных заболеваний, а также опухолевых процессов.
Причины воспаления тройничного нерва на лице
Обычно провоцируют заболевание инфекции или бактерии. Список причин, по которым может возникнуть воспаление лицевого нерва:
Причины варьируются от незначительных до заболеваний, угрожающим жизни. Каждая из причин определяет дальнейшее лечение пациента. В некоторых случаях проводят специальные тесты для диагностики – слуховой, слезный, инфекционный, на слюноотделение или вкусовой. Таким образом проверяется работа рецепторов и органов чувств.
Симптомы воспаления тройничного нерва
Также пациенты сообщают о следующих симптомах:
Из-за дискомфорта и болей у пациента начинает развиваться фобия и повышенная тревожность. Он пытается избегать поз и движений, которые провоцируют неприятные ощущения.
Диагностика воспаления тройничного нерва
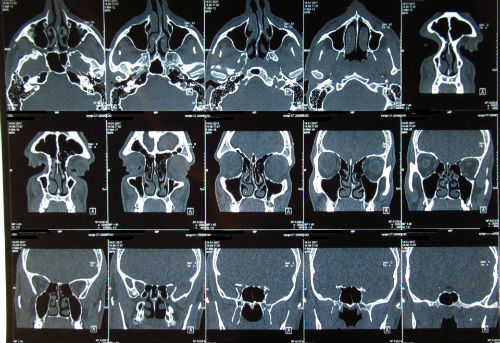
В зависимости от зоны поражения и набора симптомов определяется стратегия диагностики заболевания. Чтобы определить место поражения нерва, степень тяжести и динамику восстановления, врачи назначают метод аппаратной диагностики, например, электромиографию. Для определения наличия опухолей в головном мозге используются МРТ и КТ.
Также пациента могут направить на общий или биохимический анализ крови, рентген легких, УЗИ мягких тканей или офтальмоскопию.
Вы можете быть уверены в качестве проводимых в клинике процедур и высокой точности результатов МРТ, КТ и других способов диагностики различных заболеваний. В «Медюнион» проводятся магнитно-резонансные томографии всех видов: головы, позвоночника, брюшной полости и суставов на современном оборудовании.
Лечение при воспалении лицевого нерва
Медикаментозное лечение
Лечение неврита тройничного нерва носит комплексный характер. Заболевание сначала лечат медикаментозно – пациенту прописывают препараты, которые облегчат ситуацию. К ним относятся обезболивающие, противоотечные, сосудорасширяющие препараты и витамины группы «В». Чаще всего рекомендованные медикаменты – это таблетки, но можно ускорить процесс восстановления за счет применения мазей и гелей. Иногда врачи прописывают назначение на внутримышечные инъекции.
В особых случаях процесс восстановления лицевого нерва может быть замедлен. Тогда пациенту назначают глюкокортикостероиды, которые улучшают обменные процессы нервной ткани. Также скорейшему выздоровлению способствуют различные биостимуляторы и гиалуронидаз.
Нельзя назначать себе препараты самостоятельно. Обязательно при первых симптомах стоит показаться неврологу или невропатологу для определения диагноза и стратегии лечения. Препараты для восстановления рекомендуются пациентам в каждом конкретном случае, обращая внимание на наличие хронических заболеваний, особенности симптомов и так далее.
Хирургическое лечение
Еще один способ лечения лицевого нерва – хирургическое вмешательство. Однако к этому варианту врачи обращаются довольно редко – только при разрыве тройничного нерва. Также операция требуется в случае отсутствия эффекта от консервативного метода спустя полгода-год. Хирургическое вмешательство актуально только в течение первого года наличия заболевания, позднее мышцы на лице необратимо атрофируются.
Процесс операции – специалисты сшивают поврежденный участок лицевого нерва для восстановления его двигательной функции.
Массаж
Следующий метод лечения – массаж при лечении лицевого нерва. Цель такого способа – убрать отек, улучшить кровообращение, восстановить чувствительность и проведение нервных импульсов. Массаж противопоказан при туберкулезе, онкологии, атеросклерозе и повышенной температуре.
Изначально массажист работает только со здоровой стороной лица, воротниковой зоной, шеей и областью над плечами. В основном мастер использует растирание, поглаживание, разминание и вибрацию.
Для заметных желаемых изменений необходимо провести десять-двадцать сеансов массажа от пяти до пятнадцати минут. Длительность определяется исходя из степени воспаления тройничного нерва, задач терапии и динамики восстановления.
Физиотерапия
Следующий метод лечения – это физиотерапия. Она облегчает тяжесть симптомов, помогает активизировать обменные процессы в тканях и восстановить функции лицевого нерва.
Врачи назначают такой курс лечения с первых дней появления неврита. В список физиопроцедур входят:
Такой комплекс показан на первую неделю лечения. Врачи назначают его совместно с медикаментозным. Такой тандем помогает ускорить процесс восстановления лицевого нерва. А самые главные его преимущества – отсутствие побочных эффектов и безболезненность.
Альтернативные методы
Существуют и альтернативные методы лечения. Это процедуры, нацеленные на восстановление мимических мышц и устранение симптомов неврита лицевого нерва. К таким процедурам относят:
Гимнастика для лица
Также в совокупности с комплексным лечением можно делать гимнастику для лица. Перед этим необходимо проконсультироваться со специалистом, врач составит индивидуальный список упражнений, исходя из остроты процесса, места поражения и симптомов. Обычно такая гимнастика занимает около десяти минут в день.
Стандартный комплекс упражнений включает в себя расслабление и напряжение отдельных мышц лица. Например, для восстановления артикуляции рекомендовано произносить звуки «у», «о», «и». После необходимо подвести нижнюю губу под верхние зубы и воспроизводить звуки «в» и «а».
Гимнастика при воспалении тройничного нерва:
Профилактика заболевания
Врачи рекомендуют исключить воздействия на организм, которые вызывают воспаление тройничного нерва. Вот несколько рекомендаций, которые помогут избежать недуг:
Записаться на индивидуальную консультацию, сдать анализы или пройти лечение можно в частной клинике «Медюнион». К нам можно легко записаться по телефону 202-95-54 или онлайн, прямо на сайте, нажав на кнопку «Запись онлайн».
Мы работаем в Красноярске с 2006 года и оказываем качественные медицинские услуги населению. В штате работают высококлассные врачи широкой и узкой специализации.
Боли в лице
Поделиться:
Лицо — важная составляющая имиджа человека, оно отражает не только наше настроение и успешность по жизни, но и самочувствие. Поэтому значимость болей в этой части тела переоценить трудно.
Поставить при этом правильный диагноз, к сожалению, не всегда удается сразу, ведь причин для развития болей в лице множество. Чаще всего и пациенты, и врачи грешат на болезни зубов. Нередко пациент даже теряет совершенно здоровые зубы в попытках избавиться от боли, прежде чем будет установлен правильный диагноз.
Почему же болит?
Внимание! В этой статье не будут описаны боли в лице, вызванные заболеваниями лор-органов, глаз и зубочелюстной системы, первичные головные боли (мигрень, головная боль напряжения, кластерная головная боль) (согласно Международной классификации головных болей, 2004 г.).
Пациентов часто беспокоят невралгия тройничного нерва, синдром Толоса Ханта, атипичная лицевая боль.
1. При невралгии тройничного нерва боль чаще всего возникает в области второй и третьей ветви нерва (верхняя и нижняя челюсть). Для заболевания характерны жесточайшие кратковременные приступы боли длительностью до 2 минут, которые провоцируются раздражением определенного участка кожи лица или слизистой оболочки рта или носа. Боль могут спровоцировать самые обыденные события — прием холодной или горячей пищи, вытирание лица полотенцем и др. Обычно после начала приступа человек не плачет и не кричит, а замирает на месте, ожидая пока утихнет сильнейшая боль.
Причинами невралгии могут быть опухоли головного мозга, рассеянный склероз, инфекционные заболевания (чаще всего опоясывающий герпес), вазоневральный конфликт (контактное раздражение тройничного нерва проходящей рядом артерией).
Невралгии других черепных нервов (языкоглоточного, гортанного и т. д.) тоже могут быть причиной лицевых болей, однако встречаются крайне редко.
2. Если у вас постепенно нарастают такие симптомы, как «сверлящая» или «грызущая» боль в глазу, его покраснение, двоение, опущение века и экзофтальм (смещение глазного яблока вперед, «выпученный глаз»), то, скорее всего, это синдром Толоса Ханта (болезненная офтальмоплегия). Обычно симптомы усиливаются в течение нескольких дней. Могут быть спонтанные улучшения. Еще одним характерным признаком этой болезни считают драматическое улучшение при приеме кортикостероидов.
Диагноз синдрома Толоса Ханта ставят, если исключили все другие причины, а их немало: инфекционные заболевания, опухоли, поражения сосудов, саркоидоз. Причины этой болезни до конца не изучены, считается, что основной механизм развития — аутоиммунный.
3. Атипичная лицевая боль — еще одна причина болей в лице, которая является диагнозом исключения. При осмотре и расспросе пациенты с атипичной лицевой болью указывают зоны болезненности, которые не укладываются ни в одну зону иннервации черепных нервов.
Характеристики боли могут быть самыми разными, проявления маскируются под болезни зубов, лор-органов и другие болезни. Таким пациентам часто приходится пройти через множество обследований у стоматолога, челюстно-лицевого хирурга, лора, невролога. Причем данные этих обследований не объясняют причину болей в лице.
И это еще полбеды. Нередко удаляют здоровые зубы, считая, что боль в лице вызвана именно патологией зубов. Еще одной проблемой является то, что при этом заболевании пациенты часто страдают депрессией, тревогой и другими психическим расстройствами, что затрудняет и лечение, и постановку диагноза. Собственно, эти боли считают психогенными. Чаще всего их провоцирует стресс или какое-то психическое нарушение.
Обследования
При болях в лице очень часто требуются консультации стоматолога, лора, офтальмолога, иногда челюстно-лицевого хирурга, чтобы исключить боли, вызванные НЕ неврологическими проблемами.
В большинстве случаев болей в лице необходимо выполнить МРТ (нередко с контрастированием, в различных режимах) головного мозга для исключения опухолей, рассеянного склероза, вазоневральных конфликтов и другой патологии.
Лечение
В большинстве случаев болей в лице, за исключением, пожалуй, синдрома Толоса Ханта (его лечат как аутоиммунное заболевание с помощью гормонов), вам предложат прием антиконвульсантов (например, карбамазепина, прегабалина, топирамата) или антидепрессантов (амитриптилина, дулоксетина). Дело в том, что именно эти группы препаратов наиболее эффективны в лечении болей.
При наличии вазоневрального конфликта (например, при невралгии тройничного нерва) вам могут также предложить нейрохирургическую операцию, когда между сосудом и тройничным нервов устанавливают специальную прокладку, которая не позволяет артерии раздражать тройничный нерв. Очень эффективны и нелекарственные методы — иглоукалывание, физиотерапия, методы биологической обратной связи, психотерапия и др.
В любом случае не занимайтесь самодиагностикой и самолечением, обратитесь к врачу.
Боль в скуле
Боль в скуле наблюдается при травматических повреждениях, остеомиелите, невралгиях, бруксизме, миофасциальном синдроме, стоматологических и отоларингологических заболеваниях, некоторых вариантах головной и лицевой боли. Бывает тупой, острой, кратковременной, продолжительной, ноющей, распирающей, дергающей, стреляющей. Нередко возникает вследствие иррадиации, сочетается с болями в соседних анатомических структурах. Причину симптома устанавливают по данным опроса, стоматологического и отоларингологического осмотра, дополнительных исследований. Лечебные мероприятия включают обезболивание, этиопатогенетическую терапию, оперативные вмешательства.
Почему болит скула
Травматические повреждения
Самой частой травмой скуловой области является ушиб. Возникает в драках, реже – при падении или ударе о твердую поверхность (например, дверной косяк). Боль умеренная, быстро утихает. Наблюдаются локальный отек и гиперемия, возможны ссадины. Открывание рта не затруднено, речь не изменена. Все симптомы исчезают в течение нескольких дней или 1-2 недель.
При переломе скуловой кости боль очень острая, интенсивная. Выявляются кровоподтеки, отечность быстро распространяется на прилежащие отделы лица. Отмечаются боли при попытке открыть рот, онемение части щеки, крыла носа и верхней губы, иногда – диплопия. При нарушении целостности гайморовой пазухи развиваются носовые кровотечения, возможна подкожная эмфизема. При смещении отломков в области скулы прощупывается ступенька.
Скуловая кость участвует в образовании стенки орбиты. При повреждении костной стенки глазницы наряду с перечисленной выше симптоматикой обнаруживается ограничение подвижности глазного яблока, нарушения зрения, подкожная эмфизема, экзофтальм или эндофтальм. Травмы орбиты также могут сопровождаться двоением в глазах, косоглазием, в тяжелых случаях – слепотой.
Остеомиелит
Сильная дергающая, пульсирующая боль в скуле может быть следствием посттравматического остеомиелита. Заболевание развивается после открытого перелома, операции на скуловой кости и близлежащих тканях. Рана становится отечной, ее края краснеют. Наблюдаются гноетечение, интоксикация, общая гипертермия. После вскрытия гнойника боли и воспаление стихают, в зоне раны образуется свищевой ход.
Невралгии
Жгучие, стреляющие боли в скуле, напоминающие электрический разряд, характерны для поражения второй ветви тройничного нерва. Болевые ощущения распространяются от боковой части лица к центру, захватывают верхнюю часть щеки, верхнюю челюсть, верхнюю губу, слизистую носа. Приступы невралгии длятся до 2 минут, неоднократно повторяются, заставляя пациентов замирать на месте.
У больных ганглионитом крылонебного узла преобладают интенсивные прозопалгии в зоне скулы, глаза, твердого неба и основания носа, но симптом никогда не бывает четко локализованным, поскольку большое количество нервных ветвей обуславливает распространение болезненности на соседние отделы лица, десны, зубы, иногда – затылок, шею, висок и ухо. Отличительной особенностью патологии является выраженная вегетативная симптоматика: слезотечение, гиперсаливация, гиперемия и отечность половины лица.
Иногда причиной иррадиирующей боли в скуле становится ганглионит коленчатого узла, хотя для этого варианта ганглионеврита более типична боль в ухе с иррадиацией в затылок, лицо и шею. Болевые ощущения носят приступообразный характер, у ряда пациентов сочетаются с невритом лицевого нерва.
Поражение мышц
У больных бруксизмом двухсторонние ноющие боли в скулах обусловлены перенапряжением жевательных мышц во время повторяющихся ночных эпизодов скрежетания зубами. Возможны сонливость, головная и зубная боль, болезненность в области челюстей. Часто наблюдаются сколы, трещины, гиперестезия и патологическая стираемость зубов. При миофасциальном синдроме боли нарастают постепенно, являются следствием постоянного напряжения мышц при сжимании челюстей на фоне перегрузок, стрессовых ситуаций, невротических расстройств.
Стоматологические патологии
Иррадиация в скулу отмечается при поражении верхних премоляров и моляров с соответствующей стороны. В отдельных случаях боль в скуле настолько ярко выражена, что превалирует над болевыми ощущениями в области зубов. Симптом может наблюдаться после удаления зуба, при альвеолите, пульпите, периодонтите. При глубоком кариесе самопроизвольно не возникает, связан с попаданием пищи в кариозную полость.
Отоларингологические заболевания
Гайморова пазуха расположена в теле верхнечелюстной кости. Ее стенка граничит со скуловой костью, что обуславливает распространение болей на скулу при поражении данного синуса. Симптом появляется при следующих заболеваниях:
Кроме того, острые распирающие болевые ощущения в скуле типичны для одного из орбитальных осложнений синусита – остеопериостита глазницы. Распространение воспалительного процесса на нижненаружную стенку глазницы обуславливает вовлечение скуловой кости. Наряду с симптомами гайморита обнаруживаются значительный отек периорбитальной клетчатки, экзофтальм, смещение и ограничение подвижности глаза.
Другие причины
Головные боли с возможной иррадиацией в скулу наблюдаются при заболеваниях с окончательно не выясненной этиологией – кластерной головной боли и пароксизмальной гемикрании. Иногда эпицентр болезненных ощущений в скуле с распространением на другие участки отмечается при атипичной лицевой боли. Болевой синдром психогенного генеза на фоне стрессов или переутомления формируется у эмоционально неустойчивых, мнительных людей. В ряде случаев симптом обнаруживается у пациентов с ипохондрией, возникает при бредовых и галлюцинаторных расстройствах.
Диагностика
Причину болей в скуле определяет челюстно-лицевой хирург. По показаниям пациента направляют к отоларингологу, неврологу, другим специалистам. В ходе опроса устанавливают время и обстоятельства появления симптома, динамику его развития, наличие других проявлений, указывающих на характер и локализацию патологического процесса. В рамках стоматологического осмотра исключают болезни зубов.
При определении этиологии невропатических болей важную роль играют исследование триггерных точек, специальные пробы (например, с дикаином и адреналином при ганглионите крылонебного узла). Для уточнения диагноза назначают следующие процедуры:
Лечение
Консервативная терапия
Для устранения интенсивного болевого синдрома применяют анальгетики. Перечень других лечебных мероприятий определяют в зависимости от особенностей патологического процесса:
Хирургическое лечение
Возможно проведение следующих оперативных вмешательств: