Блуждающая селезенка что это значит
Блуждающая селезенка что это значит
Многолетний опыт изучения проблемы диагностики и лечения портальной гипер. тензии у детей позволил выделить группу больных, с которыми неоднократно приходилось сталкиваться в педиатрических отделениях, но чаще в отделениях, специализирующихся на лечении коллагенозов, хирургической и гематологической патологии. Всех их объединяла возникшая без видимых причин спленомегалия с явлениями гиперспленизма. Другая симптоматика наблюдалась в различной комбинации, но была менее постоянной. Обычно на основании всестороннего обследования у этих детей исключались портальная гипертензия, заболевания крови, коллагенозы и болезни накопления. В отдельных случаях при проведении спленоманометрии выявлялось увеличение портального давления в селезенке, но генез его повышения оставался неясным, поскольку не удавалось установить места блокады. Проходимость сосудов портальной системы была не нарушена, и варикозно-расширенных вен пищевода не обнаруживалось. Детям ставились предположительные диагнозы: недифференцированый коллагеноз, болезнь Стила или Фелти и другие, но чаще спленомегалия неясного генеза.
Для борьбы с явлениями гиперспленизма этим детям часто производилась спленэктомия, после чего наступало выздоровление, но диагноз так и оставался неясным. Гистология удаленной селезенки у этих больных не отличалась от таковой у детей с внепеченочной портальной гипертензией, что наводило на мысль о справедливости ранее распространенного диагноза. тромбофлебитическая спленомегалия.
Патогенез
Разгадать генез этого заболевания удалось после анализа случаев заворота патологически подвижной селезенки по данным литературы и ретроспективного анализа собственных наблюдений таких больных. Патологически подвижная, или блуждающая, селезенка длительное время может протекать практически бессимптомно до случайного неожиданного обнаружения у больного выраженной спленомегалии. Ретроспективный анализ их историй болезни позволяет выявить менее постоянную симптоматику, на которую обычно не обращают внимания, поскольку ее трудно связать со спленомегалией.
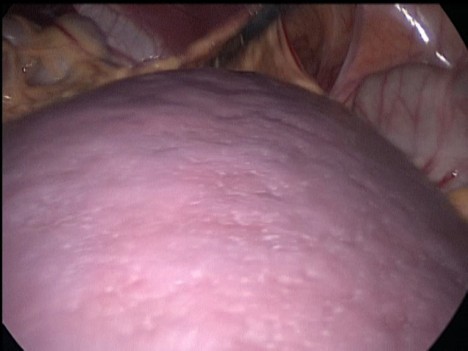
Несмотря на то, что заболевание обусловлено врожденной недостаточностью фиксирующего связочного аппарата селезенки, сроки его диагностики колеблются в широких пределах от внутриутробного периода до 74-летнего возраста, но чаще оно выявляется во время заворота блуждающей селезенки в возрасте 20-40 лет. Данные о частоте этой патологии довольно противоречивы. За период с 1983 по 2005 г. мы обнаружили сообщения о 69 случаях заворота блуждающей селезенки, в том числе у 41 ребенка и 28 взрослых пациентов. C.V. Brown с соавт. (2003) описали 127 наблюдений патологически подвижной селезенки у пациентов моложе 21 года. В педиатрической практике первые симптомы блуждающей селезенки чаще возникают у детей после годовалого возраста, когда они начинают ходить, что способствует смещению органа. Важно подчеркнуть, что практически во всех сообщениях приводятся единичные наблюдения заворота селезенки, требующего экстренного оперативного вмешательства.
Клиника
Таким образом, ранняя стадия этого заболевания обычно протекает латентно, и оно остается недиагностированным до перекрута блуждающей селезенки. В этих случаях у детей неожиданно появляются боли в животе, тошнота, рвота и другие симптомы раздражения брюшины. Чаще всего боли локализуются в левом подреберье или эпигастрии, но отмечается и другая их локализация, например в левой подвздошной области или (в редких случаях при перекруте дополнительной селезенки) она может меняться. Описаны наблюдения появления болей в правой половине живота у годовалого ребенка с аномальным поворотом кишечника и в случае перекрута одной из нескольких аномально расположенных селезенок. У одного новорожденного первым симптомом патологически подвижной селезенки было кровотечение из разрыва ее короткой артерии после срочных родов, что потребовало экстренной операции для остановки кровотечения и спленопексии. При завороте селезенки разрыв ее может происходить и спонтанно без какой-либо травмы.
Лапароскопическая спленопексия у детей с перекрутом “блуждающей” селезёнки
Лапароскопическая спленопексия у детей с перекрутом “блуждающей” селезёнки
Блуждающая селезёнка (wandering spleen) – редкая патология, при которой вследствие нарушения в эмбриональном периоде развития дорсальной брыжейки отсутствует полноценный связочный аппарат селезенки [1,2,3].
Приводим два клинических наблюдения перекрута “блуждающей селезенки” у детей, при которых удалось выполнить органосберегающие вмешательства – лапароскопическую деторзию селезенки и спленопексию.
Клиническое наблюдение №1
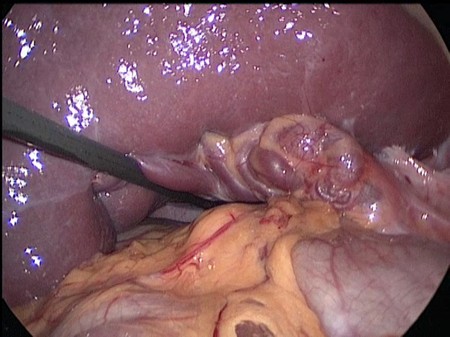
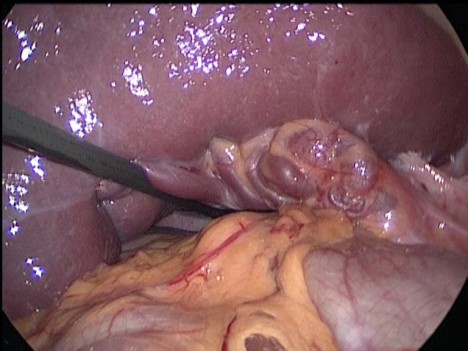
Рис 1. Интраоперационное фото. Связочный аппарат селезенки отсутствует. Имеется перекрут селезенки на 180 градусов, расширение и извитость селезеночной вены.
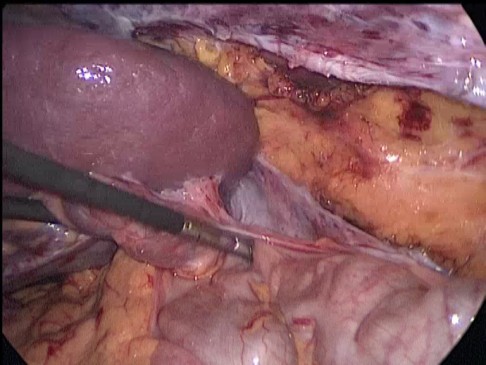
Произведена деторзия селезенки, последняя легко смещается по брюшной полости. Продольно рассечен листок брюшины по левому боковому каналу, листки брюшины мобилизованы. В созданный в забрюшинном пространстве карман уложена селезенка (Рис. 2).
Рис 2. Интраоперационное фото. Селезенка уложена в забрюшинное пространство.
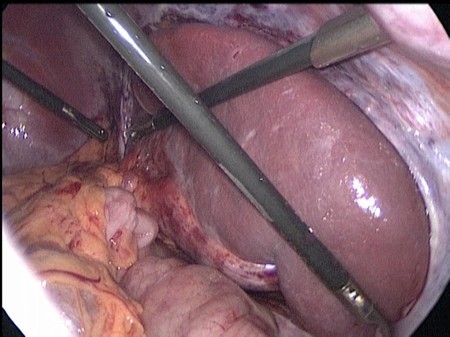
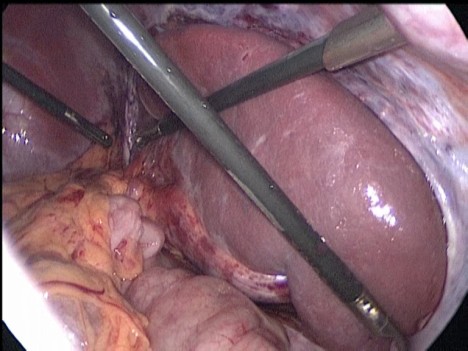
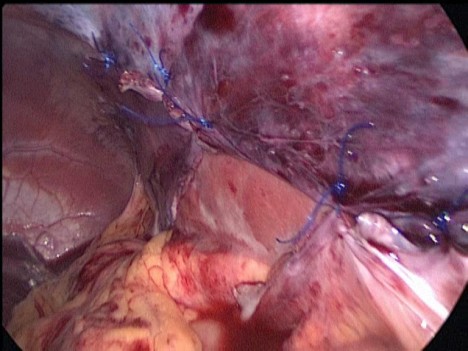
Листки брюшины сшиты над селезенкой отдельными узловыми экстракорпоральными швами нитями пролен 4-0 (Рис. 3).
Рис 3. Интраоперационное фото. Листки париетальной брюшины сшиты над селезенкой отдельными узловыми швами
Для профилактики сдавления селезеночных сосудов листок брюшины над сосудистой ножкой поперечно рассечен.
Послеоперационный период без осложнений. Мальчик выписан на 10-е сутки. При осмотре через 6 месяцев состояние удовлетворительное. Край селезенки пальпируется в левом верхнем квадранте. При УЗИ селезенка расположена в забрюшинном пространстве слева. Линейные размеры ее уменьшились на З см.
Клиническое наблюдение №2
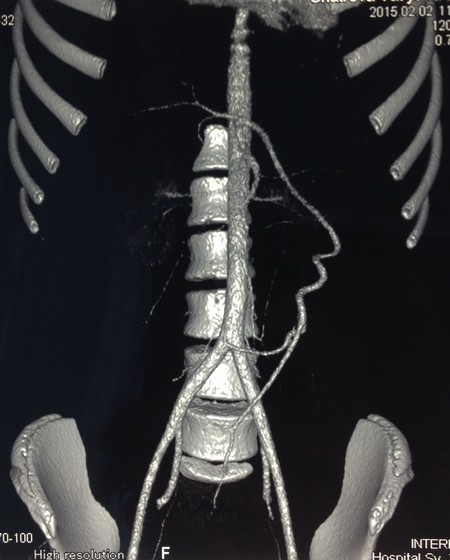
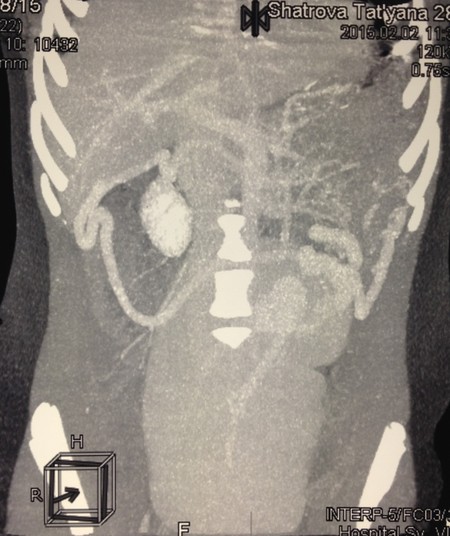
Девочка Ш. 13 лет госпитализирована в стационар для обследования по поводу увеличения селезенки, выявленного при УЗИ по месту жительства. На момент осмотра жалоб нет. Больная ведет активный образ жизни (занимается акробатическими танцами). В ходе УЗИ обнаружена увеличенная до 183×70 мм селезенка, расположенная в нижних отделах брюшной полости. Нижний полюс селезенки доходит до дна матки и мочевого пузыря, селезенка ротирована воротами к позвоночнику. Определяется массивный конгломерат извитых до 15мм в диаметре сосудов селезенки, при этом прослеживается ”whirlpool-sing”, сформированный извитыми сосудами с кровотоком преимущественно венозного характера. Выполнена спиральная компьютерная томография с болюсным введением контрастного вещества: cелезенка увеличена в размерах (42 х 23 х 12мм), расположена сразу за передней брюшной стенкой от уровня тела первого поясничного позвонка до уровня тела матки (4 крестцовый позвонок), где дислоцирует матку кзади. Контуры селезенки четкие, внутренняя структура однородная. Селезеночная артерия начинается в типичном месте от чревного ствола, значительно удлинена, ширина ее на всем протяжении от 4 до 5мм, направляется вниз и влево, имеет извитой, спиралевидный ход (Рис. 4)
Рис 4. Компьютерная томография. Селезеночная артерия значительно удлинена. Направляется вниз и влево, имеет извитой ход.
Селезеночная вена шириной до 12мм, значительно удлинена, имеет извитой ход, делает несколько изгибов, впадает в портальную вену в типичном месте (Рис. 5).
Рис. 5. Компьютерная томография. Селезеночная вена шириной до 12мм, значительно удлинена, имеет извитой, спиралевидный ход.
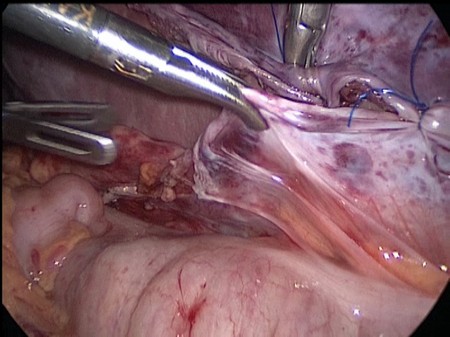
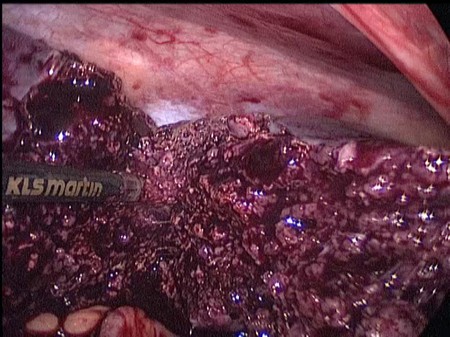
Заключение: дист опия селезенки с удлинением и умеренным расширением сосудов селезенки. По срочным показаниям ребенку выполнена лапароскопия, в ходе которой выявлена значительно увеличенная до 29x14x1Осм селезенка, расположенная в средних отделах брюшной полости над входом в малый таз. Связочный аппарат селезенки отсутствует. Имеется перекрут селезенки на три оборота. Отмечается выраженное расширение селезеночной вены. Признаков нарушения кровообращения селезенки нет. С техническими трудностями выполнена деторзия селезенки на два оборота. Учитывая спленомегалию и угрозу разрыва селезенки в ходе деторзии, решено предварительно выполнить резекцию селезенки. Нижнеполюсные сосуды селезенки коагулированы и пересечены. Сосудистая ножка селезенки временно пережата браншами аппарата Autosuter 60, введенным через расширенный до 12мм околопупочный троакарный доступ. C помощью электрокоагулятора Martin выполнена поперечная резекция нижней 1/2 селезенки (Рис. 6).
Рис. 6. Интраоперационное фото. С помощью электрокоагулятора Martin выполнена поперечная резекция нижней 1/2 селезенки.
Гемостаз среза культи аргоновой и монополярной коагуляцией. Аппарат с сосудистой ножки снят, кровоснабжение культи селезенки восстановилось. Дополнительная деторсия селезенки на один оборот. Продольно рассечен листок брюшины по левому боковому каналу, листки брюшины мобилизованы. В созданный в забрюшинном пространстве карман уложена резецированная селезенка. Листки брюшины сшиты над селезенкой отдельными узловыми экстракорпоральными швами нитями пролен 4-0 (Рис. 3). Резецированный фрагмент селезенки удален из брюшной полости в эндопакете. Дренирование брюшной полости однопросветным страховым дренажем.
Послеоперационный период протекал гладко. Страховой дренаж из брюшной полости удален на 4 сутки. Явления гиперспленизма купировались. На контрольном УЗИ размеры сохраненного фрагмента селезенки 142×72 мм, селезенка расположена ниже и медиальнее обычного с признаками васкуляризации оставленного сегмента, сохраняется дилатация до 9мм и извитость вен в области ворот селезенки.
Впервые блуждающая селезенка была описана голландским клиницистом Van Horne в 1667 г. [4]. В 1854г польский хирург Jozef Dietl впервые наблюдал блуждающую селезёнку у ребёнка. Немецкий врач А. Мартин выполнил первую спленэктомию в 1877г. К настоящему времени в мировой литературе описано около 500 случаев блуждающей селезенки у детей и взрослых. Возраст больных от 3-х месяцев до 82 лет. Среди детей до 1 года эта патология чаще встречалась у мальчиков (2.5:1) [5].
Бессимптомное течение заболевания до первого эпизода перекрута селезенки отмечается в 70% случаев. Ранняя диагностика чрезвычайно сложна [1,2]. Половина пациентов поступают с острой болью в животе [6]. Описана триада симптомов, определяемых у больных с блуждающей селезенкой, к ним относят: 1) пальпируемое овальной формы объёмное образование в левой половине живота, 2) в левой половине смещение его безболезненное, 3) при перкуссии отсутствие селезенки в левом верхнем квадранте. Описаны явления диспепсии и дизурии [6]. При блуждающей селезенке может развиваться также синдром гиперспленизма, спленомегалия, а также синдром внепеченочной портальной гипертензии [8].
У больных с блуждающей селезенкой при пальпации живота может выявляться объёмное, легко смещаемое в область левого подреберья образование брюшной полости. Важное значение имеет УЗИ с определением кровотока в сосудах селезенки [1,2,6]. Спиральная компьютерная томография с контрастированием, а также МРТ позволяют визуализировать извитые сосуды ворот селезенки [5]. В обоих наших наблюдениях заподозрить перекрут блуждающей селезенки удалось при УЗИ. Наиболее характерным симптомом при спиральной компьютерной томографии, наряду с аномальным положением органа, был контрастируемый спиралевидный ход селезеночных артерии и вены.
Выбор метода хирургического лечения определяется сроками выявления аномалии и развившимися осложнениями. До недавнего времени при блуждающей селезенке спленэктомия была операцией выбора. Bar-Maor JA, Sweed Y. 1989 et al впервые выполнили лапаротомию, деторзию, спленопексию и ретроперитонизацию селезенки [9]. Были предложены и другие методы: фиксация селезенки за сосудистую ножку, создание “гамака” из марли и дексона с подшиванием к диафрагме, интерпозиция селезенки, подшивание сальника. В 1998г у двухлетней девочки впервые выполнена лапароскопическая спленопексия с использованием петли из марли с подшиванием к диафрагме. В 2003г. Описана лапароскопическая спленопексия с использованием дексоновой сетки [3]. В 2005г. Hedeshian et al. выполнили лапароскопическую ретроперитонезацию селезенки [10,11]. Нами был выбран способ лапароскопической ретроперитонизации селезенки, так как эта операция нам показалась менее травматичной и не требующей использования синтетических материалов. Впервые в ходе выполнения деторзии и спленопексии нам пришлось при выраженной спленомегалии выполнить резекцию селезенки. В ходе вмешательства сосудистая ножка селезенки была временно пережата браншами сшивающего аппарата, что позволило значительно уменьшить интраоперационную кровопотерю. Кровоток в оставленном сегменте селезенки был восстановлен только после обработки среза культи аргоновой и монополярной коагуляцией. Подобных описаний в доступной нам литературе мы не встретили.
Следует особо подчеркнуть, что из-за высокого риска развития серьезных осложнений хирургическое вмешательство показано даже у детей с бессимптомным течением данного заболевания. В наших наблюдениях мы предполагали наличие блуждающей селезенки, а в обоих случаях столкнулись с перекрутом блуждающей селезенки. Предпочтение следует отдавать органосохраняющим операциям, так как частота постспленэктомического сепсиса у детей достигает 4%, а смертность при нем колеблется от 50 до 80% [12,13,14].
Таким образом, представлены два редких клинических наблюдения перекрута блуждающей селезенки у детей. Ранняя диагностика и настороженность в отношении данного патологического состояния позволили до развития грозных осложнений выполнить в обоих случаях органосохраняющие вмешательства, используя лапароскопический доступ.
Ольхова Е.Б., Соколов Ю.Ю., Шувалов М.Э., Акопян М.К., Крылова Е.М., Кирсанов А.С. “Блуждающая селезенка у ребенка (клиническое наблюдение)”, Радиология-Практика, 2015, №5(53). С. 82-85
Поляев Ю.А., Гарбузов Р.В., Сухов М.Н., Степанов А.Э., Ашманов К.Ю., Барыбина Ю.А., Беляева А.В. “Блуждающая селезенка (два клинических наблюдения)”, Детская больница, 2015, №3. С. 14-17
Kim S., Lee S.L., J. H.T. Waldhausen J.H.T. et al. Laparoscopic Splenopexy for the Wandering
Spleen Syndrome Pediatric Endosurgery & Innovative Techniques 2003, Vol 7, №3. P. 237-41
Dahiya N, Karthikeyan D, Vijay S. et at. Wandering spleen: unusual presentation and course of events. Indian J Radiol Imaging 2002, Vol 12, №3. P. 359-62.
Schlesinger F., Hayek I., Jaeschke U. et al The technique of laparoscopic retroperitoneal splenopexy for symptomatic wandering spleen in childhood Journal of Pediatric Surgery, 2005, Vol. P. 575-7
Fernandez L.E.M, Gonzalez A.I, Malagon M.A et al. An unusual case of hemoperitoneum owing to acute splenic torsion in a child with immunoglobulin deficiency J Postgrad. Med. 2006; Vol 52, №1. P. 42-2
Zarroug A.E., Hashim Y., E-Youssef M. et al. Wandering spleen as a cause of mesenteric and portal varices: A new etiology? Journal of Pediatric Surgery, 2013, Vol.48, №3. P. 1-4
Bar-Maor J.A., Sweed Y. Treatment of intermittent splenic torsion in polysplenia syndrome and wandering spleen by splenopexy. Pediatr Surg, 1989, №4. P. 130-3
Hedeshian M.H., Hirsh M.P., Danielson P.D. Laparoscopic splenopexy of a pediatric wandering spleen by creation of a retroperitoneal pocket. Laparoendosc Adv Surg Tech A, 2005; Vol. 15, №6. P. 670-2.
Martinez-Ferro M., Elmo G. et al Laparoscopic pocket splenopexv for wandering spleen a case report. J Pediatr Surg 2005, Vol. 40, №5. P. 882-4
Fukuzawa H., Urushihara N., Ogura K. et al Laparoscopic splenopexy for wandering spleen: extraperitoneal pocket splenopexy Pediatr Surg Ini, 2006, Vol. 22. №11. P. 931-4.
Peitgen K., Majetschak M., Walz M.K. Laparoscopic splenopexy by peritoneal and omental pouch construction tor intermittent splenic torsion (“wandering spleen»). Surg Endosc, 2001; Vol. 15, №4. P. 413
Schaarschmidt K., Lempe M., Kolberg-Schwerdt A. et al. The technique of laparoscopic retroperitoneal splenopexy for symptomatic wandering spleen in childhood Journal of Pediatric Surgery, 2005, Vol. 40. P. 575-7
Сведения об авторах:
Соколов Ю.Ю. – доктор медицинских наук, профессор, заведующий кафедрой детской хирургии РМАПО, sokolov@permlink.ru 125373 Москва, Героев Панфиловцев 28
Коровин С.А. – кандидат медицинских наук, доцент кафедры детской хирургии РМАПО
Ольхова Е.Б. доктор медицинских наук – доктор медицинских наук, профессор, профессор кафедры лучевой диагностики ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А. И. Евдокимова» Минздрава России. Адрес: 127206, г. Москва, ул. Вучетича, д. 9а. Тел.: +7 (495) 611-01-77. Электронная почта: elena-olchova@bk.ru, заведующая отделением лучевой диагностики ГБУЗ Детская городская клиническая больница св. Владимира ДЗ г. Москвы
Акопян М.Н. – врач-хирург отделением абдоминальной хирургии ГБУЗ «Детская городская клиническая больница Св. Владимира» Департамента здравоохранения г. Москвы. Адрес: 107014, г. Москва, ул. Рубцовско-Дворцовая, д. 1/3. Тел.: +7 (499) 268-89-14
Шувалов М.Э. – заведующий отделением абдоминальной хирургии ГБУЗ «Детская городская клиническая больница Св. Владимира» Департамента здравоохранения г. Москвы. Адрес: 107014, г. Москва, ул. Рубцовско-Дворцовая, д. 1/3. Тел.: +7 (499) 268-89-14
Сиднева Е.Н. – врач отделения лучевой диагностики ГБУЗ ДГКБ имени З.А. Башляевой ДЗ г. Москвы, 125373 Москва, Героев Панфиловцев 28
Камни в желчном пузыре: симптомы и когда обратиться к врачу
Желчнокаменная болезнь (ЖКБ) — это образование камней (конкрементов) в жёлчном пузыре и жёлчных протоках. Желчные камни — это затвердевшие отложения пищеварительной жидкости, которые чаще всего образуются в вашем желчном пузыре. Ваш желчный пузырь — это маленький грушевидный орган в правой части живота, прямо под печенью. Желчный пузырь содержит пищеварительную жидкость, называемую желчью, которая выделяется в тонкий кишечник, участвуя в переваривании пищи.
Камни в желчном пузыре бывают размером от песчинки до мяча для гольфа. У некоторых людей развивается только один желчный камень, в то время как у других одновременно много мелких камней.
Наличие конкрементов несет риск развития опасных состояний и тяжелых осложнений.
Симптомы
Зачастую камни в желчном пузыре могут не вызывать никаких признаков или симптомов. Если желчный камень застревает в протоке и вызывает закупорку, то развиваются следующие симптомы:
Когда обратиться к врачу
Запишитесь на прием к врачу, если у вас есть какие-либо признаки или симптомы, которые вас беспокоят.
Немедленно обратитесь за помощью, если у вас появятся признаки и симптомы серьезного осложнения, связанного с камнями в желчном пузыре, например:
Номер для вызова скорой медицинской помощи в Москве – 103
Причины ЖКБ
Непонятно, что вызывает образование камней в желчном пузыре. Врачи считают, что камни в желчном пузыре могут возникнуть в следующих случаях:
Ваша желчь содержит слишком много холестерина. Обычно ваша желчь содержит достаточно химических веществ, чтобы растворить холестерин, выделяемый вашей печенью. Но если ваша печень выделяет больше холестерина, чем может растворить желчь, избыток холестерина может превратиться в кристаллы и, в конечном итоге, в камни.
Ваша желчь содержит слишком много билирубина. Билирубин — это химическое вещество, которое вырабатывается при расщеплении эритроцитов в организме. При определенных состояниях печень вырабатывает слишком много билирубина, включая цирроз печени, инфекции желчных путей и некоторые заболевания крови. Избыток билирубина способствует образованию камней в желчном пузыре.
Ваш желчный пузырь опорожняется неправильно. Если желчный пузырь не опорожняется полностью или достаточно часто, желчь может стать очень концентрированной, что способствует образованию желчных камней.
Типы желчных камней
Типы желчных камней, которые могут образовываться в желчном пузыре, включают:
Холестериновые камни в желчном пузыре. Самый распространенный тип желчных камней, называемый холестериновыми желчными камнями, часто имеет желтый цвет. Эти камни в желчном пузыре состоят в основном из нерастворенного холестерина, но могут содержать и другие компоненты.
Пигментные камни в желчном пузыре. Эти темно-коричневые или черные камни образуются, когда ваша желчь содержит слишком много билирубина.
Факторы риска
Факторы, которые могут увеличить риск образования камней в желчном пузыре, включают:
Осложнения
Осложнения камней в желчном пузыре могут включать:
Воспаление желчного пузыря. Камень в желчном пузыре, застрявший в шейке желчного пузыря, может вызвать воспаление желчного пузыря (холецистит). Холецистит может вызвать сильную боль, перитонит.
Закупорка общего желчного протока. Камни в желчном пузыре могут блокировать каналы (протоки), по которым желчь течет из желчного пузыря или печени в тонкий кишечник. Это может привести к сильной боли, желтухе и инфекции желчных протоков.
Закупорка протока поджелудочной железы. Проток поджелудочной железы — это трубка, идущая от поджелудочной железы и соединяющаяся с общим желчным протоком непосредственно перед входом в двенадцатиперстную кишку. Соки поджелудочной железы, которые способствуют пищеварению, проходят через проток поджелудочной железы.
Камень в желчном пузыре может вызвать закупорку протока поджелудочной железы, что может привести к воспалению поджелудочной железы (панкреатиту). Панкреатит вызывает сильную постоянную боль в животе и обычно требует госпитализации. Тяжелые формы панкреатита часто заканчиваются смертью больного.
Рак желчного пузыря. Люди с камнями в желчном пузыре имеют повышенный риск развития рака желчного пузыря.
Профилактика ЖКБ
Вы можете снизить риск образования камней в желчном пузыре:
Не пропускайте приемы пищи. Старайтесь каждый день придерживаться своего обычного времени приема пищи. Пропуск приемов пищи или голодание может увеличить риск образования желчных камней.
Худейте медленно. Если вам нужно похудеть, не торопитесь. Быстрая потеря веса может увеличить риск образования желчных камней.
Потребляйте больше продуктов с высоким содержанием клетчатки. Включите в свой рацион больше продуктов, богатых клетчаткой, таких как фрукты, овощи и цельнозерновые продукты.
Поддерживайте здоровый вес. Ожирение и лишний вес увеличивают риск образования желчных камней. Работайте над достижением здорового веса, сокращая количество потребляемых калорий и увеличивая физическую активность. Как только вы достигнете здорового веса, работайте над его поддержанием, продолжая придерживаться здоровой диеты и продолжая заниматься спортом.
Лапароскопическая спленопексия у ребёнка с “блуждающей” селезёнкой
Лапароскопическая спленопексия у ребёнка с “блуждающей” селезёнкой
Ю.Ю. Соколов, А.В. Вилесов,
С.В. Стоногин orcid 0000-0003-3531-5849
Кафедра детской хирургии РМАПО,
ДГКБ святого Владимира,
ГБУЗ ДГКБ имени З.А. Башляевой ДЗМ г. Москвы
Блуждающая селезёнка (wandering spleen) – редкая патология, при которой отсутствует полноценный связочный аппарат селезенки вследствие нарушения развития дорсальной брыжейки (2,17,25)
Впервые блуждающая селезенка была описана голландским клиницистом Van Horne в 1667 г. (6). В 1854г польский хирург Jozef Dietl впервые наблюдал блуждающую селезёнку у ребёнка. Немецкий врач А. Мартин выполнил первую спленэктомию в 1877г.
В мировой литературе описано 500 случаев у детей и взрослых. Возраст больных от 3-х месяцев до 82 лет (9,14). среди детей до 1 года чаще встречается у мальчиков (2.5:1) (2)
У 70% протекает безсимптомно до первого приступа перекрута селезенки. Ранняя диагностика чрезвычайно сложна (5,8,14,19). ½ пациентов поступают с острой болью в животе (21). В 1966 Gindrey J. и Piquard B. Описали триаду симптомов, определяемых у больных с блуждающей селезенкой. К ним относятся: 1) пальпируемое овальной формы объёмное образование в левой половине живота, 2) в левой половине смещение его безболезненное, 3) при перкуссии отсутствие селезенки в левом верхнем квадранте (12). Описаны также явления дизурии при блуждающей селезенке (10), явления диспепсии (21). При блуждающей селезенке развивается также синдром гиперспленизма, который включает в себя анемию, тромбоцитопению, спленомегалию (17), а также синдром портальной гипертензии (32).
К основным серьезным осложнениям блуждающей селезенки относятся: перекрут селезенки, инфаркт, некроз, разрыв селезенки, гемоперитонеум (7). Реже встречаются такие осложнения, как кишечная непроходимость, острый панкреатит, перитонит.
При пальпации живота выявляется объёмное, легко смещаемое в область левого подреберья образование. Важное значение имеет узи с определением кровотока в сосудах селезенки (14,21). Спиральная компьютерная томография с контрастированием позволяется визуализировать извитые сосуды ворот селезенки (21). Визуализировать сосуды ворот селезенки позволяет также магнитно-резонансная томография (9,21)
Методы хирургического лечения
Выбор метода хирургического лечения определяется сроками диагностики данной редкой патологии, видами осложнений (23). 50% пациентов поступают с признаками перекрута селезенки. До недавнего времени спленэктомия была операцией выбора при блуждающей селезенке (11,22). Bar-Maor JA, Sweed Y. 1989, 1990 Seashore J.H. et al выполнили лапаротомию, деторзию, спленопексию. В послеоперационном периоде отмечено сдавление сосудов ворот селезенки, вследствие чего была выполнена релапаротомия. (4,25,26,29). Были предложены и другие методы: фиксация селезенки за сосудистую ножку (29), создание “гамака” из марли и дексона с подшиванием к диафрагме (4,16), интерпозиция селезенки, подшивание сальника (19). В 1998г впервые выполнена лапароскопическая спленопексия (15) у двухлетней девочки использованием петли из марли с подшиванием к диафрагме. В 2003г. Описана лапароскопическая спленопексия с использованием дексоновой сетки (17.). В 2005г. Hedeshian et al. Выполнили лапароскопическую ретроперитонезацию селезенки (13, 18,23).
Следует особо подчеркнуть, что из-за высокого риска развития серьезных осложнений хирургическое вмешательство показано даже у детей с бессимптомным течением данного заболевания (Abell 1 (1933)). Частота постспленэктомического сепсиса у детей достигает 4%, а смертность при нем колеблется от 50 до 80% (Singer DB. 1973, Balfanz JR, Nesbit Jr ME, Jarvis C, et al. 1976, Shaw JHF, Print CG. 1989). Поэтому предпочтение следует отдавать органосохраняющим операциям.
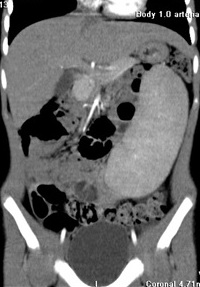
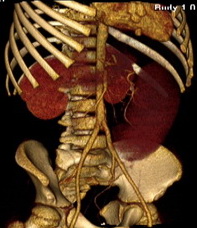
Мальчик 7 лет госпитализирован с жалобами: боль в животе, рвота, диарея. При осмотре над лоном пальпируется край подвижного объёмного образования. Общий и биохимический анализы крови в пределах нормы. При УЗИ: Печень: контуры ровные, размеры не увеличены. Передне-задний размер правой доли 114 мм, левой доли 58 мм, 1 сегмента 19 мм. Паренхима средней эхогенности, структура однородная. Сосудистый рисунок не усилен. Воротная вена 9мм (немного расширена). Воротная вена не изменена. Желчный пузырь: форма обычная, стенки тонкие, просвет эхонегативный. Поджелудочная железа: экранирована газом кишечника. Свободной жидкости, патологических объемных образований в брюшной полости не выявлено. Перистальтика кишечника сохранена. Селезенка занимает практически всю левую половину брюшной полости, контуры ровные, размеры резко увеличены, превышают 150 х 70 мм, структура средней эхогенности, однородная. Отмечается извитость селезеночной вены. Диаметр ее 7мм (расширена). Выполнена спиральная компьютерная томография брюшной полости, забрюшинного пространства с болюсным введением контрастного вещества «Ультравист 300»: заключение: спленомегалия, опущение селезенки. Аномалия хода селезеночной артерии. Расширение воротной и селезеночной вен. Нельзя исключить наличие портальной гипертензии. Признаки гемодинамических нарушений селезенки. Установлены показания к лапароскопической спленопексии. Под интубационным наркозом через разрез под пупком введен 5-мм троакар, наложен карбоксиперитонеум, введена 5-мм оптика. Дополнительные 5мм троакары введены по средней линии в эпигастрии, на средине расстояния от пупка до мечевидного отростка и в левой подвздошной области. В типичном месте в левом подреберье селезенка не обнаружена. В средних отделах брюшной полости определяется увеличенная до 14x6x5 см селезенка. При ревизии установлено, что связочный аппарат селезенки отсутствует. Имеется перекрут селезенки вокруг сосудов ворот на 180 градусов, при этом верхний полюс селезенки располагается над входом в малый таз. Сосудистая ножка селезенки перекручена, имеется расширение и извитость селезеночной вены. Признаков нарушения кровообращения селезенки не отмечается. Произведена деторзия селезенки, последняя легко смещается по брюшной полости. Продольно рассечен листок брюшины по левому боковому каналу, листки брюшины мобилизованы. В созданный в забрюшинном пространстве карман уложена селезенка. Листки брюшины сшиты над селезенкой отдельными узловыми экстракорпоральными швами нитями пролен 4-0. Для профилактики сдавления селезеночных сосудов листок брюшины над сосудистой ножкой поперечно рассечен. Брюшная полость осушена. Заключение: перекрут патологически подвижной (блуждающей) селезенки. Длительность операции составила 120 минут. Послеоперационный период без осложнений. Мальчик выписан на 10-е сутки. При осмотре через 6 месяцев состояние удовлетворительное. Край селезенки пальпируется в левом верхнем квадранте. При узи селезенка расположена в забрюшинном пространстве слева. Линейные размеры ее уменьшились на 3см.
Рисунок 1 – спиральная компьютерная томография брюшной полости. Спленомегалия. Селезенка занимает всю левую половину брюшной полости. Опущение селезенки до входа в малый таз.
Рисунок 2 – спиральная компьютерная томография с контрастированием сосудов селезенки. 3D реконструкция. Извитость сосудов ворот селезенки.
Рисунок 3 – интраоперационная картина. Увеличение селезенки.
Рисунок 4 – интраоперационная картина. Перекрут селезенки вокруг ворот на 180 градусов. Расширение и извитость селезеночной вены.
Рисунок 6 – лапароскопическая деторзия селезенки. Селезенка уложена в созданный забрюшинный карман.
Рисунок 7 – листки брюшины сшиты над селезенкой отдельными узловыми швами.
Цель представленного клинического наблюдения
Еще раз представить редкое клиническое наблюдение “блуждающей” селезенки. Обратить внимание на то, что своевременная диагностика позволяет выполнять органосохраняющие операции у детей. Показана эффективность лапароскопической спленопексии при своевременной диагностике.
1) Abell 1 (1933) Wandering spleen with torsion of the pedicle. Aim surg 98:722-735
2)Bakir, B., A. Poyanli, E. Yekeler, G. Acunas. “Acute torsion of a wandering spleen: imaging findings”. Abdominal Imaging. 29:707-9.
3)Balfanz JR, Nesbit Jr ME, Jarvis C, et al. J Pediatr 1976;88(3):458-60.
4)Bar-Maor JA, Sweed Y (1989) Treatment of intermittent splenic torsion in polysplenia syndrome and wandering spleen by splenopexy. Pediatr Surg Int 4:130-133
5)Buchner M, Baker MS. The wandering spleen. Collective review. Surg Gynecol Obst 1992:175:37.3-87.
6)Dahiya N, Karthikeyan D, Vijay S. et at. Wandering spleen: unusual presentation and course of events. Indian J Radiol Imaging 2002; 12: 359-62.
7)L. Fernandez EM, A. Gonzalez I, M. Malagon A et al. An unusual case of hemoperitoneum owing to acute splenic torsion in a child with immunoglobulin deficiency J Postgrad Med March 2006 Vol 52 Issue 1
8)О ‘Flaherty A. Johnson N. Davidson P. Diagnosis and treatment of splenic torsion in a child. Pediatr Surg Int 1989;4:354-6.
11)Gigot JF, Legrand M. Cadiere GB, et al. Is laparoscopic splenectomy a justified approach in hematologic disorders? Preliminary results of a prospective multicenter study. Belgian Group for Endoscopic Surgery. Int Suig 1995;80:299-303.
12)Gindrey J, Piquard B. Volvulus de rate ectopique. Bull Soe Med Afr Noire Lang Fr 1966;11:860-3
15)Hirose R, Kitano S, Bando T et al (1998) Laparoscopic splenopexy for pediatric wandering spleen. J Pediatr Surg 33:1571-1573
17)S. S. KIM, S. L. LEE, J. H.T. WALDHAUSEN et al. Laparoscopic Splenopexy for the Wandering
Spleen Syndrome Pediatric Endosurgery & Innovative Techniques Volume 7, Number 3, 2003
19)Maxwell-Armstrong CA, Clarke ED, Tsang TM, et al. The wandering spleen. Arch Dis Child 1996;74:247-8.
20)Peitgen K, Majetschak M, Walz MK. Laparoscopic splenopexy by peritoneal and omental pouch construction tor intermittent splenic torsion (“wandering spleen»). Surg Endosc 2001; 15:413 [electronic publication 2001 Mar 1.3].
21)F. Schlesinger, I. Hayek, U. Jaeschke et al The technique of laparoscopic retroperitoneal splenopexy for symptomatic wandering spleen in childhood Journal of Pediatric Surgery (2005) 40. 575-577
22)Sarimurat N, Tekant GT, Huseyin S, et al. Wandering spleen in childhood: a report of three cases. Surg Today 1997;27:1086-8.
23)Schaarachmidt K, Lempe M et al (2005) The technique of laparoscopic retroperitoneal splenopexy for symptomatic wandering spleen in childhood. J Pediatr Surg 40:575-577
24)Shaw JHF, Print CG. Postsplenectomy sepsis. Br J Surg 1989:76: 1074-80.
25)Schmidt SP. Andrew HG, White JJ (1992) The splenic snood: an improved approach for the management of the wandering spleen. J Pediatr Surg 27:1043-1044
27)K. Schaarschmidt, M. Lempe, A. Kolberg-Schwerdt et al. The technique of laparoscopic retroperitoneal splenopexy for symptomatic wandering spleen in childhood Journal of Pediatric Surgery (2005) 40. 575-577
28)Singer DB. Postsplenectomy sepsis. In: Rosenberg HS. Bolande RP, editors. Perspectives in pediatric pathology, 1. Chicago: Year Book Medical Publishers; 1973. p. 285-311.
29)Stringel G, Soucy P, Mercer S. Torsion of the wandering spleen: splenectomy or splenopexy. ) Pediatr Surg 1982;17:373-5.
30)Maxwell-Armstrong CA, Clarke ED, Tsang TM, et al. The wandering spleen. Arch Dis Child 1996;74:247-8.