Бипап аппарат что это такое
Бипап-аппарат и сипап (BiPAP vs. CPAP), в чем разница, отличия? Что это, где купить?
В этом видео мы поговорим о неинвазивной вентиляции с положительным давлением и, в частности, о разнице между бипап (BiPAP) и сипап (CPAP).
Неинвазивная вентиляция — это метод вентиляции с положительным давлением без использования инвазивного доступа (т.е. без эндотрахеальной или трахеостомической трубки).
Основная цель неинвазивной вентиляции — избежать интубации.
Так как неинвазивная вентиляция, не предполагает инвазивного доступа, снижается риск некоторых осложнений, связанных с традиционной механической вентиляцией легких.
Существует два основных типа неинвазивной вентиляции: бипап (BiPAP) и сипап (CPAP).
И это то, о чем мы собираемся рассказать в этом видео.
Неинвазивная вентиляция с положительным давлением
Но прежде чем мы перейдем к различиям между ними, вам нужно знать несколько вещей о неинвазивной вентиляции с положительным давлением.
Во-первых, давайте поговорим о настройках неинвазивной вентиляции. Есть две основные настройки: IPAP и EPAP.
IPAP означает положительное давление в дыхательных путях на вдохе — это давление в дыхательных путях, которое выше нуля во время фазы вдоха.
IPAP работает аналогично максимальному давлению в дыхательных путях при традиционной механической вентиляции.
Таким образом, если вы увеличите в настройках аппарата IPAP, это увеличит подаваемый дыхательный объем.
И у вас есть настройка EPAP — это положительное давление в дыхательных путях на выдохе — это давление в дыхательных путях, которое превышает 0 см водного столба во время фазы выдоха.
EPAP работает аналогично PEEP при традиционной искусственной вентиляции легких или CPAP при спонтанном дыхании.
Увеличение EPAP улучшает оксигенацию пациента за счет увеличения функциональной остаточной емкости (FRC).
Таким образом, вы можете вносить изменения в настройки IPAP и EPAP в зависимости от состояния вентиляции и оксигенации пациента.
Некоторые из общих показаний для неинвазивной вентиляции включают: тяжелую одышку, острую дыхательную недостаточность, обострение ХОБЛ, застойную сердечную недостаточность, отек легких, указание не интубировать (DNI), чтобы избежать повторной интубации пациента, которого недавно экстубировали и обструктивное апноэ во сне.
Имейте в виду, что неинвазивная вентиляция не должна использоваться для пациентов, которые находятся в нестабильном или критическом состоянии.
Вместо этого будет показана интубация и традиционная механическая вентиляция легких.
Сипап (CPAP) — что это такое?
Что ж, теперь, когда мы рассмотрели основы, в первую очередь давайте поговорим о CPAP. CPAP — означает постоянное положительное давление в дыхательных путях.
CPAP — это когда положительное давление подается и поддерживается на протяжении всего дыхательного цикла.
Важно помнить, что СИПАП может применяться только в том случае, если пациент дышит самостоятельно, поскольку он не включает в себя никаких механических вдохов.
Поскольку это постоянное давление, CPAP активен, когда настройка IPAP равна настройке EPAP.
Потому что, когда IPAP равен EPAP — это значит, что давление на вдохе будет равно давлению на выдохе, то есть давление будет поддерживаться непрерывно (это и будет режим CPAP).
Первичным и наиболее частым показанием для CPAP является обструктивное апноэ во сне.
И если вы не знаете, что это – синдром обструктивного апноэ во сне (СОАС) — это состояние, при котором у пациента наблюдается пять эпизодов апноэ (то есть остановок дыхания), которые длятся не менее 10 секунд каждый в течение часового периода во время сна.
Этот тип апноэ во сне вызван обструкцией воздушных путей, которая возникает вместе с постоянными дыхательными усилиями пациента.
Мы сосредоточимся на апноэ во сне в другом видео, а пока просто знайте, что пациенты могут носить маску CPAP ночью во время сна, а постоянное положительное давление в дыхательных путях помогает уменьшить эпизоды апноэ, сохраняя дыхательные пути открытыми и преодолевая их обструкцию.
Противопоказания для сипап
CPAP не всегда рекомендуется, у него есть противопоказания, а именно:
— апноэ и гиповентиляция, потому что помните, что пациент должен дышать спонтанно
— другие противопоказания включают усталость дыхательных мышц
— ожоги или травмы лица, потому что, если есть ожоги или травмы лица, маска, вероятно, будет слишком неудобной для пациента
— клаустрофобия, потому что, если у пациента клаустрофобия, даже если маска на самом деле помогает пациенту, он будет чувствовать, что он задыхается.
CPAP — это режим спонтанного дыхания в традиционной механической вентиляции легких.
В этом видео мы уделяем особое внимание неинвазивной вентиляции, но есть лишь несколько моментов, которые я хочу затронуть очень быстро.
Когда используется режим CPAP, необходимо внимательно следить за пациентом на предмет утомляемости, потому что именно пациент обеспечивает всю минутную вентиляцию, то есть он делает большую часть работы.
Так, например, некоторые признаки усталости включают одышку, тахикардию, повышение уровня PaCO2, учащение дыхания, уменьшение дыхательного объема или жизненной емкости легких и снижение максимального давления на вдохе (MIP).
В таком случае вы, скорее всего, сможете сказать, что пациент тратит больше усилий, чем обычно, чтобы дышать, и вы, вероятно, заметите некоторое использование вспомогательных мышц вентиляции.
При наличии этих признаков пациента следует переключить с CPAP на обычный режим вентиляции.
Бипап (BiPAP) — что это такое?
Теперь давайте поговорим о бипап (BiPAP), который означает двухуровневое положительное давление в дыхательных путях.
Ранее мы обсуждали, что сипап (CPAP) имеет только одно постоянное давление. Бипап (BiPAP), с другой стороны, имеет два уровня давления.
Мы уже упоминали о них ранее: двумя уровнями давления являются IPAP и EPAP.
IPAP — это то, что контролирует дыхательный объем, который поступает в легкие.
EPAP функционирует как PEEP.
Есть два основных показания для бипап (BiPAP), а именно:
И лучший способ определить, показан ли бипап (BiPAP), — это посмотреть на результаты анализа крови пациента.
Приведу очень простой пример.
Если у пациента пониженный pH и повышенный PaCO2, это позволяет понять, что есть проблемы с текущим аппаратом вентиляции, и пациенту будет показан бипап (BiPAP).
Кардиогенный отек легких — еще одно частое показание к применению бипап (BiPAP), и в подобных случаях бипап (BiPAP) снижает потребность в традиционной механической вентиляции легких у таких пациентов.
Как и CPAP, бипап (BiPAP) не рекомендуется всем, например, есть некоторые противопоказания.
Противопоказания для бипап (BiPAP):
— Ожоги или травмы лица
Бипап (BiPAP) и сипап (CPAP): интерфейсы пациента
Теперь поговорим об интерфейсах для бипап (BiPAP) и сипап (CPAP).
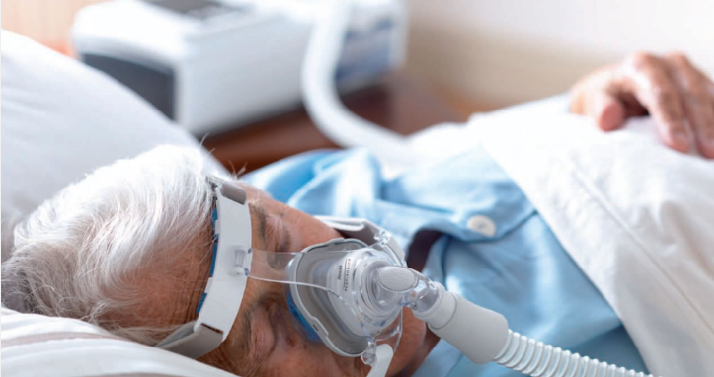
Это всего лишь различные типы масок, которые пациент надевает, чтобы проходить этот вид терапии.
Во-первых, у нас есть носовая маска сипап, которая закрывает только нос.
Это наиболее распространенный тип маски, которую надевают пациенты с апноэ во сне для CPAP-терапии, и, как правило, она хорошо переносится большинством пациентов.
Поскольку рот не закрыт, самая большая проблема с этим интерфейсом — утечка через рот для тех пациентов, которые склонны дышать ртом.
В некоторых случаях это также может вызвать сухость в носу и выделения из носа.
Затем есть рото-носовая маска, которая закрывает и рот, и нос, но в остальном она действует так же, как и носовая маска.
Но поскольку рот закрыт, это обеспечивает лучшую герметичность, и утечка не является большой проблемой.
Однако аспирация и срыгивание могут быть потенциальными проблемами с этим интерфейсом.
Другой потенциальной проблемой является удушение в случае отказа аппарата вентиляции, отключения электричества или газа, но большинство масок имеют предохранительные клапаны, предотвращающие это.
Далее у нас идут маски-канюли.
Эти маски вставляются в ноздри, они похожи на носовые маски, но намного меньше.
Этот вид интерфейса часто используется в терапии сипап (CPAP) и не рекомендуется для бипап (BiPAP).
Поскольку это самый маленький интерфейс, он, как правило, также наиболее удобен для большинства пациентов.
Однако некоторые осложнения включают заложенность носа, сухость во рту и кровотечение из носа.
Как и в случае с носовой маской, утечка воздуха через рот также является потенциальной проблемой.
И, наконец, что не менее важно, есть полнолицевые маски, которые покрывает практически все лицо.
Это самый большой интерфейс, а значит, и самый неудобный для большинства пациентов.
Эту маску можно использовать, когда были опробованы другие маски, но было много утечек, потому что, поскольку эта маска закрывает рот, нос и все лицо, она может предотвратить множество утечек, которые происходят с другими интерфейсами.
Титрование неинвазивной вентиляции с положительным давлением
И последнее, о чем мы хотим поговорить, — это титрование неинвазивной вентиляции с положительным давлением.
Другими словами, когда уместно вносить изменения в настройки?
Когда неинвазивная вентиляция используется для обеспечения респираторной поддержки пациентов, уровни IPAP и EPAP можно регулировать в зависимости от потребностей пациента.
В общем, хорошая отправная точка – 10 к 5-ти.
Другими словами уровень настройки IPAP 10 и уровень настройки EPAP 5.
Как я уже сказал, не во всех случаях устанавливаются именно такие настройки.
Это просто очень общий пример.
Но подходящая начальная настройка давления для IPAP может составлять 8–12 сантиметров водного столба.
Начальная настройка EPAP может составлять от 4 до 5-ти сантиметров водного столба.
Настройки IPAP и EPAP можно регулировать с шагом в 1-2 сантиметра водного столба в зависимости от потребностей пациента.
Например, если пациенту требуется больший дыхательный объем, чтобы попытаться уменьшить значение PaCO2, вы должны увеличить IPAP.
Или другой пример, чтобы улучшить оксигенацию пациента, вы должны увеличить EPAP, что, по сути, то же самое, что и повышение уровня PEEP.
Вот и все. Теперь вы знаете почти все, что нужно знать о неинвазивной вентиляции, и, надеюсь, теперь вы лучше понимаете бипап (BiPAP) и сипап (CPAP), включая их сходства и различия.
Теперь вы понимаете, когда вы бы рекомендовали и когда не рекомендовали каждый из типов терапии.
В нашей клинике сна Вы имеете возможность подобрать и купить бипап аппараты производства немецкой компании «Левенштайн». Если Вас будет интересовать цена на бипап аппараты, мы Вас всегда готовы проинформировать об этом.
Пожалуйста, ознакомьтесь с доступными к покупке бипап-аппаратами на нашем сайте клиники сна:
Менеджер нашей лаборатории сна сообщит вам о том, какова цена бипап-аппаратов по телефону или посредством viber.
Как проводится БИПАП-терапия?
В наше время БИПАП-терапия относится к популярным и эффективным технологиям лечения апноэ. Основана она на неинвазивной вспомогательной вентиляции воздухоносных путей. Действует система за счет создания 2-хуровневого положительного давления.
Основной разницей с СИПАП лечением является формирование различного давления, как на вдохе, так и на выдохе. Алгоритм такой: вдох – подача с большим напором, выдох – применение меньшего нажима. Это и позволяет открывать верхние участки воздухоносных путей посредством положительного прессинга. Но, кроме того, происходит вентиляция легких без повреждения кожных и слизистых оболочек.
Когда применяется?
Данной методикой целесообразно пользоваться, когда у пациента:
Как действует?
Основное оборудование, что применяется при БИПАП-терапии, это медицинский компрессор. Аппарат оснащен трубкой и специальной маской, посредством которой и возможно дополнительное вентилирование.
Именно эта процедура и обеспечивает дополнительную вентиляцию, когда показатели дыхательного объема увеличиваются, обмен газов улучшается, а также снижается нагрузка на дыхательные мышцы.
Такое лечение существенно улучшает качественные показатели жизни, а значит, увеличивается ее продолжительность. Современные аппараты имеют компактные размеры, весят не более 3-х кг, обслуживаются просто. Как правило, применяются для лечения пациентов дома.
Кому показана терапия?
В этих случаях среди клинических проявлений чаще всего бывает усталость, нарушается сон, прогрессирует одышка, мучает головная боль по утрам.
Среди противопоказаний серьезные нарушения здоровья: дыхательная недостаточность в тяжелой форме, когда пациент не может дышать самостоятельно, рефрактерная гипоксемия и аритмия, представляющая опасность для жизни. Также терапию не проводят при рвоте и коматозном состоянии, отите и синусите в острой форме.
Как выполняются лечебные процедуры?
Если у больного выявлены показания, то чаще всего к терапии приступают в стационаре под наблюдением медперсонала.
Если лечение эффективно, у пациента улучшается самочувствие в первые же 2 часа: одышка уменьшается, сердце сокращается реже, кровь насыщается кислородом.
При успешной терапии в условиях стационара, больной продолжает лечение дома.
В результате, БИПАП-терапия, кроме лечения легких, способствует повышению переносимости повышенных нагрузок. Она хорошо тренирует сердечнососудистую систему и мышечные волокна.
СиПАП или БиПАП – в чем отличия?
СиПАП и БиПАП представляют собой методы вспомогательной вентиляции легких, основанные на непрерывной подаче воздуха под давлением в дыхательные пути больного через специальную маску. Обе технологии хорошо зарекомендовали себя в том числе и для лечения апноэ в домашних условиях. Однако, несмотря на схожесть названий и даже внешний вид таких приборов, принципы терапии, а также показания к использованию CиПАП и БиПАП аппаратов различаются.
Внешне приборы СиПАП и БиПАП могут быть абсолютно одинаковы, отличаясь лишь наименованием. Однако принципы их работы имеют существенные отличия, которые обуславливают разные сферы применения аппаратов каждого типа.
Даже если у вас уже выявлены нарушения дыхания во время сна, самостоятельно определить, прибор какого класса вам необходим, весьма затруднительно. Это задача, которую решает врач-сомнолог при наличии результатов предварительного диагностического исследования и после короткого пробного курса лечения. Но знать разницу между двумя технологиями вспомогательной вентиляции для пациента будет не лишним, чтобы лучше понимать рекомендации и предписания лечащего врача.
Принципы СиПАП и БиПАП-терапии: Один или два уровня положительного воздушного давления
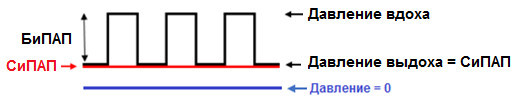
Оба метода лечения подразумевают, что в дыхательные пути пациента поступает дополнительный воздушный поток под определенным давлением. Главное и принципиальное отличие этих методик заключается в различных режимах подачи воздуха на вдохе и на выдохе. У СиПАП-аппаратов рабочее давление постоянное. Его цель состоит в том, чтобы поток нагнетаемого воздуха помог раскрыть и стабилизировать верхние дыхательные пути, устраняя обструкцию, т.е. это борьба с обструктивным апноэ и сопутствующим ему храпом. Для решения других лечебных задач СиПАП-терапия не предназначена. Иное дело устройство для БиПАП-терапии. В этом случае алгоритм лечения более сложен в сравнении с СиПАП. Такой прибор позволяет генерировать два различных уровня положительного давления воздуха в зависимости от фазы дыхания – вдоха или выдоха. Масочная вспомогательная вентиляция легких посредством двух уровней положительного давления максимально синхронизирована с дыханием больного. На вдохе воздух подается в дыхательные пути под большим давлением, а на выдохе сила воздушного потока значительно уменьшается, иногда более чем в два раза. Значение давления выдоха имеет ту же цель, что и СиПАП и подбирается таким образом, чтобы устранить смыкания стенок глотки, т.е. устранить апноэ. А на вдохе давление существенно повышается, что помогает пациенту сделать вдох достаточной глубины, позволяет значительно улучшить вентиляцию легких, насытить кровь кислородом и удалить избыток углекислого газа. Это усиливает терапевтический эффект от использования прибора без снижения комфортности ночного отдыха.
Основное отличие режима БиПАП от СиПАП – в возможности изменять силу воздушного давления в зависимости от фазы дыхания. СиПАП подает воздух под давлением, когда вы вдыхаете, но не меняет его во время выдоха. БиПАП повышает давление, когда вы делаете вдох, но потом существенно снижает его на выдохе, что облегчает и оптимизирует процесс дыхания.
Благодаря подаче двух разных уровней воздушного давления на вдохе и выдохе удается:
Таким образом, основным показанием к назначению СиПАП-терапии является синдром обструктивного апноэ сна. БиПАП в большей степени показан тем пациентам, у которых присутствует так называемая гиповентиляционная дыхательная недостаточность, т.е. когда легкие, вне зависимости от наличия или отсутствия апноэ, не наполняются достаточным для полноценного газообмена количеством воздуха. Так бывает при синдроме ожирения-гиповентиляции (синдром Пиквика), грубых деформациях грудной клетки (кифосколиоз) или тяжелых заболеваниях мышц.
Как СиПАП, так и БиПАП-аппараты могут быть автоматическими и неавтоматическими. Неавтоматические устройства строго поддерживают изначально заданный врачом уровень лечебного давления воздуха. Однако в зависимости от положения тела или глубины сна пациенту может требоваться разный уровень воздушного давления. Преимущество устройств-автоматов как раз и заключается в способности анализировать потребности спящего человека и подавать воздух под давлением с определенным отклонениями от заданной базовой величины. Умение подстраиваться под дыхание больного делает приборы-автоматы более универсальными и удобными. Но как любое другое лечение, автоматическая регулировка воздушного потока подходит не всем пациентам и окончательное решение о предпочтительном типе прибора должен принимать квалифицированный врач.
Уровень комфорта при БиПАП и CиПАП-терапии
Режим двухуровневого давления создает потенциально более комфортные условия для дыхания и сна пациента. Повышенное удобство этого типа вентиляции легких заключается в существенном облегчении вдоха и снижении нагрузки на дыхательную мускулатуру. В начале пациент с помощью прибора легко делает глубокий полноценный вдох, а затем за счет уменьшения давления на выдохе ему не приходится преодолевать сопротивление мощного воздушного потока. Другими словами, при БиПАП-лечении отсутствует неприятное ощущение на выдохе «как в стакан». Это может оказаться принципиальным для тех пациентов с синдромом обструктивного апноэ сна, которые в силу тяжести своего заболевания нуждаются в крайне высоком уровне лечебного давления. Однако, современные аппараты для СиПАП-терапии тоже научились облегчать процесс выдоха, так что на сегодняшний день основным ориентиром для выбора режима вспомогательной вентиляции остается наличие хронической дыхательной недостаточности, не связанной с апноэ сна.
Выбор маски
Для проведения вспомогательной вентиляции легких используются специальные маски. Они могут быть носовыми или рото-носовыми. Маски, как правило, универсальны и могут эксплуатироваться с аппаратами любого типа независимо от их производителя. Чаще всего при СиПАП-терапии используются носовые маски. В свою очередь для БиПАП-аппарата, где величины лечебного давления могут оказаться существенно больше, часто более оптимальным решением является аксессуар, одновременно закрывающий как нос, так и рот. Но в конечном счете, и этот вопрос обычно также решается индивидуально, и каких-то универсальных и строгих правил в этом вопросе не существует.
За консультацией по выбору типа и размера маски лучше обратиться к специалисту, так как этот аксессуар подбирается индивидуально и играет не последнюю роль в успешном лечении расстройств дыхания во сне.
Однако любая, даже самая удачная маска, уже сама по себе несет потенциальные неудобства. Потребуется некоторое время, чтобы привыкнуть к постороннему предмету, зафиксированному на лице. При этом носо-ротовая маска, более громоздкая и закрывающая значительную часть лица, нередко усложняет процесс привыкания. Особенно это касается пациентов, страдающих клаустрофобией и испытывающих страх задохнуться при использовании большой, плотно прилегающей маски, которая подсознательно ассоциируется у них с замкнутым пространством.
ВАЖНО! В конструкции любой маски предусмотрен клапан, через который выводится наружу выдыхаемый воздух. Это так называемый открытый контур. Благодаря этому задохнуться в такой маске в принципе невозможно, даже если она закрывает рот и нос, а прибор внезапно отключится, например, из-за перебоев с электричеством. Обязательно уточните у доктора, где находится данный клапан, чтобы не спутать дозированный, заранее предусмотренный сброс воздуха, с его утечкой из-за недостаточной герметичности маски.
Показания для проведения СиПАП и БиПАП лечения
Главная цель СиПАП-аппарата в том, чтобы обеспечить достаточно сильный напор воздуха, позволяющий удержать мягкие структуры глотки от полного смыкания – предотвратить обструктивное апноэ. Поэтому такой прибор в первую очередь может использоваться при синдроме остановки дыхания во сне обструктивного характера.
СиПАП или БиПАП терапия предназначены для решения различных задач и могут быть назначены только после проведения сомнологического исследования и консультации с профильным специалистом.
В свою очередь сфера применения БиПАП-аппарата более обширная. Это могу быть:
В отдельных случаях СиПАП-аппарат можно заменить на БиПАП, но не наоборот. Как правило, в этом есть смысл, когда рекомендованное для СиПАП-терапии давление слишком велико, что доставляет пациенту значительные неудобства при выдохе. Однако стоимость БиПАП аппарата существенно выше по сравнению с СиПАП, что часто останавливает больных от экспериментов с приборами разных классов без веской на то причины.
Что лучше – СиПАП или БиПАП?
Психология человека такова, что если есть два предмета, которые сравниваются между собой, напрашивается вывод, что один из них лучше. Но в случае с СиПАП и БиПАП такое сравнение не совсем корректно. СиПАП и БиПАП не плохи или хороши, они разные, Самое важное, о чем следует помнить, что для каждого из приборов имеется собственный перечень заболеваний, при которых каждый из них производит наилучший терапевтический эффект. Как уже отмечалось, иногда СиПАП можно или даже нужно заменить на БиПАП. Однако это лишь отдельные случаи.
Считается, что уровень комфорта при использовании аппарата БиПАП выше по сравнению с СиПАП. Но это также субъективно и зачастую основным для большинства пациентов становится не режим вентиляции, а выбор и процесс привыкания к маске. И в завершение отметим, что существует множество моделей аппаратов для БиПАП и СиПАП терапии. Все они имеют разные характеристики и предназначены для решения различных лечебных задач. И если вам рекомендована одноуровневая вентиляция легких, то это еще не значит, что вам подойдет любой СиПАП-прибор. Тоже можно и сказать про двухуровневый аппарат БиПАП. Мы всегда советуем перед покупкой протестировать устройство под наблюдением квалифицированного специалиста. Ведь в этом деле нельзя даже полностью довериться отзывам врача-сомнолога. Специалист может лишь обратить ваше внимание на некоторые ключевые моменты в стратегии лечения, но он не имеет возможности наверняка знать, какая модель лечебного прибора вами подойдет, а какая нет. Вам потребуется индивидуальный подбор программы лечения и только такой подход позволит оптимально решить весь спектр имеющихся проблем.
Как БиПАП-аппарат помогает больному?
У части пациентов новая коронавирусная инфекция протекает очень тяжело: люди попадают в отделение реанимации, их подключают к аппарату искусственной вентиляции легких. Но даже выписка из больницы не означает, что человек полностью здоров. Ковид может приводить к разным последствиям: от кратковременной потери обоняния, мышечной слабости и гипоксии, которая ведёт к сердечной недостаточности, которая может до конца никогда не уйти.
ЧУЗ «Клиническая больница» им. Н.А.Семашко предлагает Вам возможность аренды аппарата БИПАП-терапии с настройками согласно рекомендациям Вашего лечащего врача. Стоимость аренды аппарата БИПАП составляет 800 рублей в сутки. Обращаем Ваше внимание, что на период аренды аппарата необходимо оставить залог.
Давайте разберемся подробнее, что это за аппарат, и в каких случаях он рекомендуется?
БИПАП-аппарат предназначен для терапии пациентов с дыхательной недостаточностью, которая позволяет контролировать процесс дыхания путём периодической подачи воздуха под давлением в дыхательные пути через специальную носовую или ротовую маску. Такая вентиляция препятсвует накоплению углекислоты и облегчает поступление кислорода в лёгкие пациента.
Вспомогательная масочная вентиляция дает возможность:
При каких заболеваниях применяются БИПАП-аппараты?
Аппараты неинвазивной ИВЛ широко используются в практике лечения больных с различными заболеваниями и синдромами, включая:
Если пациент находился в реанимации и был интубирован, последующее использование аппарата ИВЛ для неинвазивной вентиляции легких позволяет восстановить самостоятельное дыхание, в 4 раза снижая риск смерти больного!
Подробную информацию уточняйте по телефону: 8 (499) 266-98-98