Биохимический риск выше порога отсечки что значит
Биохимический риск выше порога отсечки что значит
Здравствуйте, уже второй день листаю ваш раздел спасибо Вам за Ваш труд и понимание!
У меня тоже есть вопрос к Вам: Я беременна, срок на сегодняшний день 18 недель по последним mensis (10.10.2013), беременность роды двое деток уже есть здоровые, первая беременность замершая 7 лет назад, и 1 медикаментозное прерывание на сроке 3 недели. Вчера мне выдали первый генетический скрининг, и, ничего не объяснив, отправили на консультацию к генетику. Слез пролито уже немало, встреча с генетиком будет через 2 дня. Мне выдали тоненькую полоску, на которой две строчки:
Никаких других букв и знаков там не стоит, кроме моих ФИО. На момент сдачи крови мне 29 лет, вес 54 кг, срок 13,2 недели по последним mensis, гипертонус по передней стенке, риновирус…
УЗИ КТР — 51,4, БТР — 19,0, воротниковое пространство — 1,2, длинна костей носа — 2,7. Но на прошлой неделе у меня было внеплановое УЗИ (16,6 недель): размер головки — 38,5, размер — 46,0, окружность головки — 144,0, окружность живота — 117,0, длинна бедренной кости левой и правой — 21,0, вес плода — 177 гр, ЧСС — 153. Внутренние органы и мозг в норме, пуповина имеет три сосуда, плацента 25,0 по передней стенке. Есть ли у меня шанс родить здорового ребенка? Заранее спасибо за ответ.
Добрый день. На мой взгляд, у Вас большинство шансов родить здорового ребенка. Возможно, повышен риск хромосомной патологии у плода снижения но снижение это не приговор ребенку. Большинство беременных, у которых был только снижен родили детей без хромосомной патологии. Немного настораживает замершая, с чем она была связана, какой был кариотип абортуса, уровень гомоцистеина и т. д…
Добрый день, помогите, пожалуйста, разобраться.
Скрининг триместра. Срок — 13 недель, возраст — 35 лет, вес — 61,6 кг.
Врач ничего не объясняет, я в панике!
Добрый день. Вы попали в группу повышенного риска по рождению ребенка с хромосомной патологией, так как Ваш возраст 35 лет и в анализах есть снижение и повышение ХГЧ. Нужна консультация генетика для решения вопроса о необходимости ИПД (инвазивной пренатальной диагностики), также возможно проведение исследование плодного ДНК в Вашей крови на болезнь Дауна и другие частые анеуплоидии.
Здравствуйте! Я прошла первый скрининг, и меня направили к генетику. Страшновато…Срок беременности 13 недель. Возраст 23 года.
Расшифруйте пожалуйста, результаты такие:
Добрый день, хотя и ХГЧ повышены, риск хромосомной патологии у плода низкий, и соответственно причина, скорее всего, в акушерских проблемах.
Здравствуйте, Сергей Владимирович!
Прокомментируйте, пожалуйста, результаты скрининга и вообще риски патологий развития плода. Нужны ли дополнительные исследования?
Возраст 23 года. Ребенок первый.
скрининг 12 недель + 1 дней по КТР:
УЗД исследование на 20,5 недель: все органы и размеры соответствуют 20,5 недель, кроме носовой кости — 4,16 мм.
Добрый день. Отсутствие костей носа в первом триместре достаточно серьезный признак хромосомной патологии. На мой взгляд, риск риск ХП должен быть намного выше того, который указываете Вы. Имеет смысл посмотреть правильно ли были введены в программу все показатели. Но в любом случае, даже отсутствие костей носа — это не обязательно приговор для ребенка. Можно провести неинвазивное определение частых анеуплоидий по ДНК плода в Вашей крови.
Здравствуйте! Помогите, пожалуйста, расшифровать результаты второго скрининга. Лаборатория степень риска не вычисляла. Возраст 26 лет, 54 кг, ТВП (12 недель) — 1,9 мм, КТР (12 недель) — 53 мм. Кровь 17 недель: АФП — 0,5 мом, ХГЧ — 1,86 мом, Е — 1,0 мом. Спасибо!
Добрый день. На мой взгляд, по результатам УЗИ и анализов риск хромосомной патологии у плода низкий.
Здравствуйте! Расшифруйте, пожалуйста, результаты триместра. Мне 30 лет, вес 75 кг — 13 недель. Ктр — 68,0 мм, ТВП — 2,7. Биохимия:
И ещё я принимаю дюфастон с недели, и ела до сдачи анализа примерно за 2 часа.
Добрый день. Согласно расчету риск хромосомной патологии низкий, ИПД (инвазивная пренатальная диагностика) не нужна.
Здравствуйте, Сергей Владимирович! Мне 32 года, первая беременность,12 недель. Помогите, пожалуйста, расшифровать биохимический скрининг:
По УЗИ: толщина воротникового пространства — 1,6 мм
носовые косточки — визуализируются.
Добрый день. ХГЧ, ТВП норма. НК должны быть не просто визуализированны, но еще и измерены.
Здравствуйте! На первом триместре беременности сдала кровь на скрининг, результат:
Что это значит, и опасно ли это для ребенка?
Добрый день. ХГЧ — норма, снижен, одной из причин этого может быть хромосомная патология у плода.
Добрый день, Сергей Владимирович. Помогите интерпретировать результаты скрининга первого триместра.
Возраст 29,5 лет, вес: 53 кг, срок 11 недель.
Добрый день. Хотя в анализах есть повышение ХГЧ, риск хромосомной патологии у плода низкий, и по результатам исследований и УЗИ плода ИПД не показана.
Уважаемый Сергей Владимирович, прокомментируйте, пожалуйста, результаты скрининга триместра, гинеколог ничего не объяснила…
Возраст 25 лет, беременность 2, срок беременности 11 недель 4 дня по последним месячным, 12 недель и 4 дня по УЗИ. Первая беременность без патологии, роды в 37 недель, 2012 год.
Добрый день. Хотя в анализе есть повышение ХГЧ, степень комбинированного риска ниже чем 1:100, начиная с которого однозначно предлагается инвазивная пренатальная диагностика, то есть ИПД не показана, риск ХП у плода немного повышен по сравнению с возрастным.
Добрый день! Подскажите, пожалуйста, по поводу моих результатов, я просто в панике. Пересдала их, конечно, еще в другой лаборатории, но ждать результатов еще 3 рабочих дня, а я себе места не могу найти. Вот мои данные:
В заключении: пороков развития не выявлено.
Теперь на следующий день сдавала кровь на биохимический анализ, пришел очень плохой результат, я в шоке. К врачу на прием только через неделю.
Дата последней менструации 19.11.2013.
Не могли бы вы прокомментировать результаты. Заранее большое спасибо.
Добрый день. Безусловно риск хромосомной патологии у плода повышен, но степень риска не самая высокая и все же ниже чем 1:100, начиная с которой однозначно предлагается ИПД (инвазивная пренатальная диагностика).
Здравствуйте, подскажите, пожалуйста, результат первого скрининга, пишут «низкий риск».
Мне 27 лет, первая беременность, волнения сводят меня сума.
Добрый день. Хотя в анализах есть снижение одной из причин которого может быть хромосомная патология у плода, в заключение указан низкий риск ХП, то есть инвазивная пренатальная диагностика не показана, так как вероятность осложнений после ее проведения выше риска хромосомной патологии. При сильной обеспокоенности можно провести исследование плодного ДНК в крови матери.
Добрый день! Подскажите, пожалуйста, следует ли проходить дополнительное обследование при следующих показателях:
Результаты УЗИ без патологий.
Добрый день. Не указан компьютерный расчет степени риска, поэтому оценка косвенная. Первый скрининг без особенностей, во втором есть снижение ХГЧ, одной из причин может быть синдром Эдвардса, но вероятность этого обычно небольшая? и на консультации генетика ИПД, скорее всего, предложена не будет. В любом случае показано УЗИ плода экспертного уровня в 18–21 неделю.
Здравствуйте! Помогите расшифровать результаты:
Возраст: 25, Скрининг: 11 недель и 6 дней. Вес: 51,5 кг.
Добрый день. В целом согласно компьютерному расчету больше данных за угрозы прерывания беременности. Норма в мом 0,5–2,0, то есть снижение есть, но не самое большое.
Уважаемый Сергей Владимирович, очень прошу прокомментировать результаты биохимического скрининга, так как ждать приема врача нет сил. Спасибо за понимание.
Мне 26 лет, первая беременность
Скрининг проводился в 17 недель ровно:
Добрый день. Риск хромосомной патологии и пороков ЦНС у плода низкий, ИПД (инвазивная пренатальная диагностика) не показана.
Интерпретация результатов пренатального скрининга
Интерпретация результатов пренатального скрининга должна проводится врачом. Информация, размещенная на этой странице, является обобщенной справочной информацией.
Для вычисления рисков используется специальное программное обеспечение. Простое определение уровня показателей в крови недостаточно для того, чтобы решить, повышен риск аномалий развития, или нет, а также для оценки состояния плода и прогнозирования риска осложнений беременности.
В бланке пренатального скрининга приводятся следующие результаты:
Типичные профили MoM при патологии беременности
При различных аномалиях плода значения MoM сочетанно отклонены от нормы. Такие сочетания отклонений MoM называются профилями MoM при той или иной патологии. В таблицах ниже приведены типичные профили MoM при разных сроках беременности.
| Аномалия | PAPP-A | Своб. β-ХГЧ |
|---|---|---|
| Тр.21 (синдром Дауна) | 0.41 | 1.98 |
| Тр.18 (Синдром Эдвардса) | 0.16 | 0.34 |
| Триплоидия типа I/II | 0.75/0.06 | |
| Синдром Шерешевского-Тернера | 0.49 | 1.11 |
| Синдром Клайнфельтера | 0.88 | 1.07 |
| Аномалия | АФП | Общ. ХГЧ | Св. эстриол | Ингибин A |
|---|---|---|---|---|
| Тр.21 (синдром Дауна) | 0,75 | 2,32 | 0,82 | 1,79 |
| Тр.18 (синдром Эдвардса) | 0,65 | 0,36 | 0,43 | 0,88 |
| Триплоидия типа I/II | 6,97 | 13 | 0,69 | |
| Синдром Шерешевского-Тернера | 0,99 | 1,98 | 0,68 | |
| Синдром Клайнфельтера | 1,19 | 2,11 | 0,60 | 0,64-3,91 |
Лицензия № ЛО-77-01-013791 от 24.01.2017
Центр иммунологии и репродукции © ООО «Лаборатории ЦИР» 2006–2021
Версия для слабовидящих в разработке
Коротко о пренатальных генетических скринингах
Почти во всех странах мира беременным женщинам начали предлагать перинатальные (пренатальные) генетические скрининги, которые не являются обязательными для прохождения, но желательными, и я по ходу этой статьи объясню почему. «Наших» женщин пугают в первую очередь два слова в названии этих тестов: перинатальный и генетический. Дословно «перинатальный» означает «до рождения», то есть до рождения ребенка, и охватывает период беременности. Слово «генетический» имеет связь с генами, генетикой, однако не означает, что после пренатального генетического теста вам необходимо будет идти на консультацию к генетику. Часто врачи посылают женщин к генетику после сдачи этих тестов, потому что понятия не имеют, как интерпретировать результаты, но и сами генетики в большинстве случаев не знают.
Пренатальные скрининги (тесты) созданы с целью прогностического определения риска поражения плода рядом хромосомных аномалий и пороков развития. Это не диагностические тесты, поэтому они не могутзаменить диагностические методы обследования. Пренатальные скрининги обычно включают три основных параметра, которые учитываются при подсчете риска поражения плода рядом серьезных заболеваний: возраст матери, размеры воротникового пространства эмбриона, биохимические маркеры сыворотки крови беременной женщины.
В крови беременной женщины есть несколько веществ (маркеров), уровень которых меняется в зависимости от состояния плода и осложнений беременности. Комбинация этих маркеров и показатели их уровней могут быть прогностическим критерием в определении синдрома Дауна, пороков развития нервной трубки (спина бифида), передней стенки живота и ряда других заболеваний. Каждое медицинское учреждение использует свою комбинацию маркеров и имеет свои прентальные срининговые программы для беременных женщин, однако различие между такими программами незначительное. Все тесты делятся на скрининг первого триместра, который проводится до 14 недель беременности, и скрининг второго триместра, который проводится в 15-18 недель. Часто определение специфических маркеров может проводиться и в околоплодных водах на более поздних сроках беременности.Некоторые учреждения используют комбинацию скринингов первого и второго триместров.
Еще несколько лет тому назад пренатальный генетический скрининг предлагали пройти беременным женщинам возрастом 35 лет и старше, так как у них в несколько раз выше риск поражения плода синдромом Дауна, чем у женщин 20-25-летнего возраста. Сейчас пренатальный скрининг рекомендуется проходить всем беременным женщинам, независимо от возраста.
Существует несколько биохимических маркеров, которые определяют в сыворотке крови. Одни из них вырабатываются плацентой (ХГЧ, РАРР-А, ингибин А), другие – плодом (альфафетопротеин), третьи могут вырабатываться и плодом, и плацентой (эстриол 3). Эти маркеры появляются на разных сроках беременности, и их уровень меняется с прогрессом беременности, поэтому важно проводить такие скрининги вовремя, то есть на том сроке беременности, для которого эти скрининги были разработаны. Поспешное проведение на ранних сроках, или запоздалое на более поздних сроках может привести к получению ложных результатов.
Получив на руки результат, женщина либо нуждается в дополнительном обследовании, либо ничего предпринимать не нужно. Если вы получили результат и его данные выражены в количественных единицах, то есть указан уровень того или иного маркера, такие анализы не имеют практического значения. Некоторые врачи «умудряются» посмотреть таблицы уровней, например, ХГЧ, и, сверив цифры, определяют срок беременности. Но при чем здесь срок беременности и пренатальный скрининг, который не проводится с целью определения срока беременности? Только при том, что проводить этот скрининг необходимо строго в рамках сроков беременности, когда его результаты имеют максимальную достоверность. Точный срок беременности должен быть известен до проведения скрининга, а не наоборот!
Правильный результат анализа содержит заключение о шансе плода быть пораженным синдромом Дауна или пороком развития нервной трубки, и этот шанс выражается не в процентах, а в пропорции. Например, 1:200, 1:3456 и т.д. Это означает, что шанс того, что у ребенка может быть такая-то проблема с учетом всех факторов и показателей маркеров, один на 200 случаев нормальной беременности. Чем больше показатель, тем меньший риск поражения плода. Поэтому 1: 3456 намного лучше, чем 1: 200.Дальше врач должен сравнить показатели женщины с показателями возрастной категории местности, в которой она живет или проходит обследование. Обычно в заключении лаборатории есть такое сравнение и говорится, что риск высокий, средний или низкий. Если риск такой же возрастной группы женщин составляет 1: 500, например, а у женщины показатель 1:1000, то это означает, что риск поражения плода очень низкий – ниже, чем у большинства беременных женщин ее возраста данной местности. Если, наоборот, у женщины показатель 1:250 по сравнению с групповым, то риск будет средним или высоким.
В спорных ситуациях должны учитываться все факторы, в том числе показатели УЗИ, данные семейной истории и другие. Поспешное прерывание беременности только на основании результатов пренатального скрининга является ошибкой. Дело в том, что ложноположительный тест может быть при неправильном вычислении срока беременности (например, у женщины 16 недель беременности, а врач ошибочно поставил ей 14 недель, и все результаты сверяются с этим сроком беременности); при многоплодной беременности количество маркеров вырабатывается больше, и ряде других случаев показатели могут быть повышены. Индивидуальный подход в интерпретации результатов анализа позволит избежать многих поспешных выводов, а значит, и грубых ошибок.
P.S. Я советую всем женщинам, проживающим на территории бывших стран Союза, перед тем, как идти в лабораторию сдавать кровь на генетический скрининг первого или второго триместра, позвонить в лабораторию и спросить:
1.Проводит ли ваша лаборатория компьютерное вычисление индивидуального риска поражения плода синдромом Дауна и рядом других проблем, на основании уровня тех маркеров (веществ), которые вы определяете в крови этим скринингом?
Если ответ «Да» – второй вопрос:
2. Как выражается заключительный результат такого исследования, т.е. как звучит заключение?
Правильный ответ: в виде пропорции, например, один к такому-то числу. Если ответ «Нет» или в отношении заключительного результата дремучий лес, не спешите тратить деньги, а лучше сохраните их на что-то более полезное.
Расшифровка результатов 1 скрининга при беременности
Комбинированный пренатальный скрининг проводится на 11-14 неделе беременности при размере эмбриона не менее 45 мм и не более 84 мм. Это комплексное обследование плода для оценки параметров его развития. Основная его задача – раннее выявление пороков развития плода, профилактика детской инвалидности, снижение младенческой и детской смертности.
Первый скрининг состоит из инструментальной части – проведение УЗИ и лабораторной – анализ крови на определение концентрации хорионического гонадотропина (βХГЧ) и ассоциированного с беременностью протеина А (РАРР-А). Совокупные результаты этих показателей позволяют спланировать тактику ведения беременности.
Почему обследование проводится на сроке 11-14 недель
Первый триместр – это период формирования всех органов и структур организма. К концу первого триместра заканчивается эмбриональный и начинается фетальный период развития плода. Именно в сроке от 11 недель 1 дня до 13 недель 6 дней беременности наиболее хорошо визуализируются эхографические маркеры хромосомных аномалий.
Кому нужно пройти обследование
По результатам исследования можно судить о риске рождения детей с хромосомными болезнями и врожденными пороками развития, поэтому рекомендуется внимательно отнестись к вопросу и обследоваться всем беременным. Показаниями к обязательному пренатальному скринингу первого триместра являются:
Как подготовиться
Подготовка к первому скринингу выражается в щадящей диете. Погрешности питания могут сказаться на общем состоянии женщины и снизить точность результатов. За неделю до обследования:
За сутки до скрининга:
Желательно соблюдать умеренную физическую активность, если для этого нет противопоказаний. Также важны прогулки, полноценный отдых.
Проведение обследования
Анализ крови и УЗИ выполняются в один день, чтобы избежать погрешностей из-за разницы срока.
Только по расшифровке результатов УЗИ и анализа на гормоны делается вывод о возможных рисках.
Что показывает УЗИ
На скрининге при беременности производится фетометрия плода – определение размеров частей тела и оцениваются все анатомические структуры.
Полученные результаты сравниваются со статистической таблицей, в которой указан процентиль попадания в выборку нормативных значений. При показателях менее 5 и более 95 назначаются дополнительные обследования.
Во время ультразвукового исследования в 1 триместре оценивают следующие параметры: кости свода черепа и головной мозг, позвоночник, передняя брюшная стенка, конечности плода, структуры лица, органы грудной клетки и брюшной полости, а также основные эхографические маркеры хромосомных аномалий.
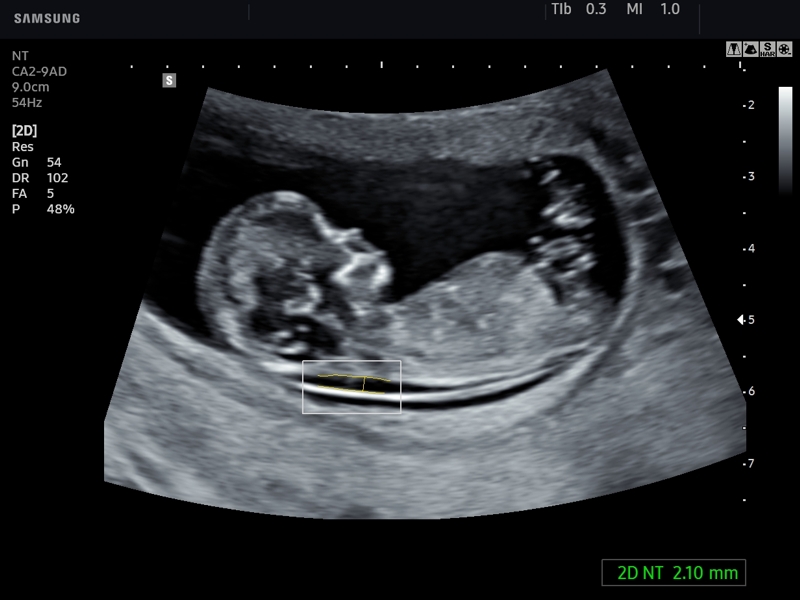
Толщина воротникового пространства (ТВП)
Область между внутренней поверхностью кожи плода и наружной поверхностью мягких тканей, покрывающих шейный отдел позвоночника. ТВП считается наиболее важным маркером хромосомных аномалий.
Это пространство после 13 недели начинает уменьшаться, поэтому возможность его оценить есть только на первом скрининге.
| Срок | Толщина воротниковой зоны в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 0,8 | 1,6 | 2,4 |
| 12 недель | 0,7 | 1,6 | 2,5 |
| 13 недель | 0,7 | 1,7 | 2,7 |
Несоответствие результатов нормативным значениям говорит о повышенном риске развития хромосомных патологий. В зависимости от сформировавшегося набора хромосом, это могут быть синдром Дауна, Патау, Эдвардса, Шерешевского-Тернера. Для уточнения диагноза в этом случае могут быть назначены биопсия хориона или плаценты, анализ пуповинной крови, околоплодных вод. Только после проведения дополнительных исследований можно поставить точный диагноз.
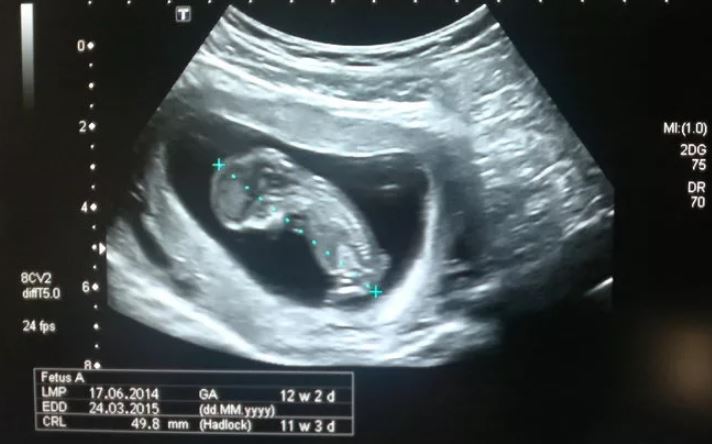
Копчико-теменной размер (КТР)
Показывает расстояние между копчиковой и теменной костями. По этому параметру на УЗИ определяют точный срок гестации, а также устанавливают соотношение массы плода к его КТР.
Незначительное отклонение от норм говорит об особенностях телосложения и не является поводом для беспокойства.
| Срок | Копчико-теменной размер в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 34 | 42 | 50 |
| 12 недель | 42 | 51 | 59 |
| 13 недель | 51 | 63 | 75 |
Если скрининг при беременности показал результаты, превышающие нормы, это указывает, что плод достаточно крупный. Показатель существенно меньше говорит либо о неправильно определенном сроке гестации (в этом случае проводится повторное обследование через 1-1,5 недели), либо о замедлении развития вследствие внутриутробной гибели, нарушенного гормонального фона или инфекционного заболевания матери, генетических отклонений.
Кости свода черепа и головной мозг
Уже с 11 недели при УЗ-исследовании можно обнаружить дефекты костей черепа, что говорит о тяжелых пороках развития плода, несовместимых с жизнью. Оценка головного мозга основана на изучении так называемой «бабочки» – сосудистых сплетений боковых желудочков. Четкая визуализация и ее симметричность говорит о нормальном развитии головного мозга.
| Срок | БПР, ЛЗР в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 13, 19 | 17, 21 | 21, 23 |
| 12 недель | 18, 22 | 21, 24 | 24, 26 |
| 13 недель | 20, 26 | 24, 29 | 28, 32 |
Носовая кость
К концу триместра она должна быть сформирована, четко визуализироваться.
| Срок | Носовая кость в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | визуализируется, не измеряется | визуализируется, не измеряется | визуализируется, не измеряется |
| 12 недель | 2 | 3,1 | 4,2 |
| 13 недель | 2 | 3,1 | 4,2 |
Патологией носовой кости считается ее отсутствие, гипоплазия (очень маленькие размеры) и изменение ее эхогенности.
Диаметр грудной клетки, окружность головы и живота, длина бедренной кости также позволяют судить о пропорциональности развития.
Состояние сердца
При исследовании сердца оценивается его расположение, устанавливается наличие четырех камер сердца – два предсердия и два желудочка и оценивается их симметричность. Измеряется частота сердечных сокращений.
| Срок | Частота сердечных сокращений в ударах за минуту | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 153 | 165 | 177 |
| 12 недель | 150 | 162 | 174 |
| 13 недель | 147 | 159 | 171 |
Венозный проток (ВП) – прямая коммуникация между пупочной веной и центральной венозной системой. При нормально развивающейся беременности кровоток в ВП представляет собой трехфазную кривую. Появление реверсного кровотока может говорить о наличии патологии плода.
Что показывает анализ крови
Результаты УЗИ сопоставляются с показателями ассоциированного с беременностью протеина А из плазмы матери (PAPP-A) и хорионическим гонадотропином человека (ХГЧ). Значения приведены в таблице:
| Срок | ХГЧ в нг/мл | PAPP-A в мЕд/л |
| 11 недель | 17,4 – 130,4 | 0,46 – 3,73 |
| 12 недель | 13,4 – 128,5 | 0,79 – 4,76 |
| 13 недель | 14,2 – 114,7 | 1,03 – 6,01 |
Отличия от референсных значений может говорить о патологиях матери или плода.
Интерпретация обследования
Первое исследование оценивается только по совокупности всех показателей. Отдельно взятый параметр не может стать основанием для точного заключения. В протоколе фиксируются данные УЗИ, анализа на гормоны, отражаются риски вероятных заболеваний и комплексный медианный коэффициент MoM. Он указывает совокупное отклонение полученных результатов от средних значений. Коэффициент должен находиться в интервале от 0,5 до 2,5. Рассчитывается он специализированными программами.
Что может повлиять на результат
Современное диагностическое оборудование позволяет оценить более 15 параметров плода, построить его объемную реконструкцию для исследования органов на ранних периодах развития, рассчитать возможные риски с высокой точностью. Обращайтесь в хорошо оснащенные клиники и доверяйте специалистам с подтвержденной квалификацией.