Билома печени что это
Билома печени что это
а) Определение:
• Инкапсулированное скопление желчи за пределами желчевыводящей системы
1. Общая характеристика:
• Локализация:
о Внутри- или внепеченочная, у пациентов, недавно перенесших холецистэктомию,- в ямке желчного пузыря
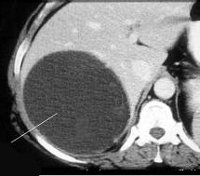
2. УЗИ при биломе:
• Серошкальное ультразвуковое исследование:
о Очаговое скопление жидкости в печени или вблизи желчевыводящих путей, например в ямке желчного пузыря у пациентов, недавно перенесших холецистэктомию
о Круглой или овально формы и, как правило, однокамерное
о Тонкая капсула (стенка) обычно не различима
о На свежую билому указывает содержащаяся внутри анэхогенная жидкость
о Включения или перегородки указывают на инфицированную билому
о Заднее акустическое усиление
о Могут отмечаться очаги гиперэхогенности на периферии, представляющие собой клипсы, оставшиеся после недавней операции
• Цветовая допплерография:
о Васкуляризация отсутствует
о При инфицировании биломы, усиливается васкуляризация в прилежащих тканях
• Для подтверждения диагноза, как правило, требуется пункция под ультразвуковым контролем (обнаружение билирубина в аспирате)
3. КТ при биломе:
• Образование с четкими или немного неровными краями без различимой стенки
• Могут обнаруживаться включения, вызывающие высокую степень ослабления
• Билома, расположенная под капсулой или внутри печени могут проявляться непостоянным градиентом контрастирования печени (adjacent transient hepatic attenuation difference, THAD) в артериальную фазу контрастирования, в результате сдавливания объемным образованием и снижением кровотока в воротной вене
5. Рентгенография при биломе:
• Холангиография может выявить утечку желчи: распространение контрастного вещества за пределы желчевыводящих путей
• Сцинтиграфия (гепатобилиарная) может выявить продолжающуюся утечку желчи в билому
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Ультразвуковое исследование полезно для выявления биломы и получения информации о ее размерах, местоположении, а также для наблюдения в динамике и при выполнении инвазивных процедур
в) Дифференциальная диагностика биломы:
1. Скопление жидкости в околопеченочном пространстве/серома/лимфоцеле:
• Может быть анэхогенным или содержать включения
• Может отмечаться толстая неровная стенка
• Сложно дифференцировать от биломы; полезной может оказаться аспирационная биопсия
2. Киста печени:
• Разнообразный вид, зависит от того, стерильная ли киста, инфицирована или содержит кровь
3. Абсцесс печени:
• Толстые, неровные стенки, повышенная васкуляризация окружающих тканей
1. Общая характеристика:
• Этиология:
о Ятрогенная: лапароскопическая холецистэктомия, трансплантация печени, ЭРХПГ или другие инструментальные вмешательства на желчевыводящей системе, биопсия печени
о Посттравматическая: тупая травма, дорожно-транспортное происшествие
о Спонтанный разрыв желчного протока
2. Макроскопические и хирургические особенности:
• Размер биломы зависит от разницы между скоростью утечки и скоростью реабсорбции желчи брюшиной/окружающими тканями
д) Клинические особенности:
1. Проявления:
• Наиболее распространенные признаки/симптомы:
о Необъяснимые боли в животе, тошнота и рвота, лихорадка, лейкоцитоз в случае инфицирования биломы
2. Течение и прогноз:
• Одиночная билома обычно протекает бессимптомно; большинство постепенно уменьшаются в размерах и разрешаются в течение нескольких недель
3. Лечение биломы:
• Если билома крупная или инфицирована-чрескожное дренирование
• ЭРХПГ стентирование, чтобы снизить давление и устранить утечку
• Хирургическая резекция и устранение утечки в сложных случаях, нечувствительных к дренированию
е) Диагностическая памятка. Следует учесть:
• Исключите другие возможные причины скопления жидкости: асцит, абсцесс, гематома
ж) Список использованной литературы:
1. Thompson CM et al: Management of iatrogenic bile duct injuries: role of the interventional radiologist. Radiographics. 33(1):117-34, 2013
2. Frydrychowicz A et al: Hepatobiliary MR imaging with gadolinium-based contrast agents. J Magn Reson Imaging. 35(3):492-511, 2012
Редактор: Искандер Милевски. Дата публикации: 31.10.2019
Билома печени что это
а) Терминология:
• Инкапсулированное скопление желчи за пределами желчевыводящей системы
б) Визуализация биломы печени:
• Ультрасонография:
о Серошкальное ультразвуковое исследование:
— Очаговое скопление жидкости в печени вблизи желчевыводящей системы или в ямке желчного пузыря у пациентов, недавно перенесших холецистэктомию
— Круглой или овальной формы, как правило, однокамерное, тонкая капсула обычно не различима
— На свежую билому указывает содержащаяся внутри анэхогенная жидкость
— Включения или перегородки указывают на инфицированную билому
— Могут отмечаться очаги гиперэхогенности на периферии, представляющие собой клипсы, оставшиеся после недавней операции
о Цветовая допплерография:
— Васкуляризация отсутствует
— При инфицировании биломы, усиливается васкуляризация в прилежащих тканях
• КТ с контрастированием: четко отграниченное или слегка неровное кистозное образование без различимой стенки
в) Дифференциальная диагностика:
• Околопеченочное скопление жидкости/серома/лимфоцеле
• Киста печени
• Абсцесс печени
• Внутрипеченочная гематома
г) Патология:
• Ятрогенная: лапароскопическая холецистэктомия, трансплантация печени, ЭРХПГ или другие инструментальные вмешательства на желчевыводящей системе, биопсия печени
• Посттравматическая: тупая травма, дорожно-транспортное происшествие
• Спонтанный разрыв желчного протока
д) Диагностическая памятка:
• Рассмотрите возможность присоединения инфекции, если при ультразвуковом исследовании содержимое биломы не анэхогенное
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 30.10.2019
Билома печени что это
Желчеистечение – специфическое билиарное осложнение после резекции печени. Под билиарными осложнениями понимают нарушение герметичности желчных протоков после нарушения их целостности. Следствием желчеистечения может быть развитие биломы, желчного свища и желчного перитонита 1.
В ходе операции применяются широко распространённые методы обработки раневой поверхности печени, которые можно разделить на две группы: методы, направленные на выделение сосудисто-секреторного аппарата печени с последующим лигированием или клипированием (водоструйный диссектор; ультразвуковой диссектор; пальцевая дигитоклазия; метод Clamp-crush и криодеструкция паренхимы), и методы, направленные на коагуляцию сосудисто-секреторного аппарата печени (монополярная, биполярная, газовая коагуляция; система Plasmajet; aппарат Ligasure; лапароскопические резекции печени; робот-ассистированные резекции печени; резекция печени с помощью лазера; радиочастотная резекция печени). Вышеперечисленные методы направлены в большей степени на коагуляцию, следовательно, на профилактику кровотечения, поскольку не принимают должного участия в обработке желчных протоков. В послеоперационном периоде возможно схождение коагуляционного струпа, повышение давления в желчных протоках, что повышает риск развития желчеистечения [6; 7].
Существующие способы, направленные на профилактику желчеистечения, представлены в виде использования интраоперационной холангиографии, интраоперационных тестов на детекцию участков желчеистечения и аппликации местных гемостатических средств на резецированную поверхность [8; 9]. Интраоперационные тесты применяют с целью выявления неклипированных или неперевязанных желчных протоков путем введения растворов различной природы, например физиологический раствор, жировая эмульсия, раствор индоциановый зеленый, метиленовый синий [10; 11]. Резекция печени – широко распространённый способ лечения очаговой патологии. Уровень смертности после данного оперативного вмешательства имеет тенденцию к снижению благодаря развитию хирургического и анестезиологического пособия.
Цель. Определение факторов риска развития желчеистечения у пациентов, перенесших резекцию печени по поводу очаговой этиологии в Чувашской Республике.
Материалы и методы
Путем ретроспективного анализа 117 историй болезни были изучены результаты резекции печени у больных с доброкачественными и злокачественными процессами. Проанализированы истории болезни хирургического отделения БУ «Республиканская клиническая больница» и АУ ЧР «Республиканский клинический онкологический диспансер» Чувашской Республики за период 2000-2017 годы.
При обозначении вида резекции печени использованы классификации IHPBA (Brisbane, 2000) и C. Couinaud [12].
В процессе исследования руководствовались следующими определениями желчеистечения: 1) выделение любого количества желчи более 3 дней – наружный желчный свищ; 2) ограниченное скопление желчи в поддиафрагмальном пространстве, подтвержденное пункцией или УЗИ; 3) желчный перитонит, требующий релапаротомии. Классификация степеней тяжести желчеистечения произведена согласно классификации ISGLS (International Study Group for Liver Surgery), принятой в 2011 году [13].
Для определения факторов риска развития желчеистечения из общей группы (n=117) исключены пациенты согласно следующим критериям исключения.
Статистическая обработка данных
Киста печени
Киста печени – очаговое полостное образование печени, ограниченное соединительнотканной капсулой с жидкостью внутри. Киста печени проявляется болевым синдромом в правом подреберье, дискомфортом в эпигастрии, тошнотой, диспепсией, асимметрией живота. Диагностика кист печени основывается на данных ультразвукового и томографического сканирования. Лечение кисты печени может включать ее радикальное удаление (вылущивание, резекцию печени, иссечение стенок кисты) или паллиативные методы (опорожнение, марсупиализацию кисты, создание цистоэнтеро- или цистогастроанастомоза).
МКБ-10
Общие сведения
Киста печени представляет собой доброкачественное полостное образование, заполненное жидкостью, изнутри выстланное слоем цилиндрического или кубического эпителия. Чаще всего кисты заполнены прозрачной жидкостью, не имеющей запаха и цвета; реже кисты печени могут содержать желеподобную массу или жидкость коричневато-зеленого цвета, состоящую их холестерина, билирубина, муцина, фибрина, эпителиальных клеток. При кровоизлияниях в полость кисты печени содержимое становится геморрагическим; при инфицировании – сливкообразным, гнойным.
Кисты печени могут располагаться в различных сегментах, долях и даже связках печени, поверхностно или в глубине; иногда имеют тонкую перемычку (ножку кисты). Диаметр выявляемых кист печени варьирует от нескольких миллиметров до 25 и более сантиметров. В гепатологии и гастроэнтерологии кисты печени диагностируются приблизительно у 0,8 % населения. У женщин кисты печени выявляются в 3-5 раз чаще, чем у мужчин, как правило, в возрасте 40-50 лет. По клиническим наблюдениям, кисты печени могут сочетаться с желчнокаменной болезнью, циррозом печени, кистами желчных протоков, поликистозом яичников, поликистозом почек и поджелудочной железы.
Причины
В вопросе происхождения истинных непаразитарных кист печени нет единого мнения. Часть авторов придерживается взглядов, что кисты образуются в результате воспалительной гиперплазии желчных путей в период эмбриогенеза и их последующей обструкции. Рассматривается связь между возникновением кисты печени и приемом гормональных препаратов (эстрогенов, оральных контрацептивов).
Преобладающей в современной медицине является теория, объясняющая возникновение кист печени из аберрантных внутри- и междольковых желчных ходов, которые в процессе эмбрионального развития не включаются в систему желчных путей. Секреция эпителия этих замкнутых полостей приводит к накоплению жидкости и их превращению в кисту печени. Эта гипотеза подтверждается тем фактом, что секрет кисты не содержит желчи, а полость образования не сообщается с функционирующими желчными ходами.
Ложные кисты образуются вследствие некроза опухолей, травматического повреждения печени, паразитарного поражения печени эхонококком, амебного абсцесса.
Классификация
Понятие «кисты печени» объединяет различные по происхождению нозологические формы. Прежде всего, выделяют истинные и ложные кисты печени.
По количеству полостей различают одиночные и множественные кисты печени. При выявлении кист в каждом сегменте печени говорят о поликистозе печени. Кроме этого, выделяют непаразитарные и паразитарные кисты печени; последние, как правило, представлены эхинококковыми кистами (эхинококкоз печени).
Симптомы кисты печени
Небольшие одиночные кисты печени, как правило, не имеют клинических проявлений. Симптоматика чаще развивается при достижении кистой размера 7-8 см, а также при поражении множественными кистами не менее 20% объема печеночной паренхимы.
В этом случае отмечается чувство распирания и тяжести в правом подреберье и эпигастрии, которые усиливаются после еды или нагрузки. На фоне увеличения кисты печени развиваются диспепсические явления: отрыжка, тошнота, рвота, метеоризм, понос. Среди прочих неспецифических симптомов, сопровождающих развитие кисты печени, отмечают слабость, потерю аппетита, повышенную потливость, одышку, субфебрилитет.
Гигантские кисты печени вызывают асимметричное увеличение живота, гепатомегалию, похудание, желтуху. В ряде случаев киста пальпаторно определяется через переднюю брюшную стенку в виде тугоэластического флюктуирующего безболезненного образования в правом подреберье.
Осложнения
Осложненное течение кисты печени развивается при кровоизлиянии в ее стенку или полость, нагноении, перфорации, перекруте ножки кисты, злокачественном перерождении. При геморрагии, разрыве кисты или прорыве ее содержимого в прилежащие органы развивается острый приступ абдоминальных болей. В этих случаях высока вероятность кровотечения в брюшную полость, перитонита. При сдавлении расположенных рядом желчных протоков появляется желтуха, а при инфицировании – образуется абсцесс печени.
Эхинококковые кисты печени опасны распространением паразитов гематогенным путем с образованием отдаленных инфекционных очагов (например, эхинококковых кист легкого). При распространенном поликистозе печени со временем возможно развитие печеночной недостаточности.
Диагностика
Большая часть кист печени обнаруживается случайно при проведении УЗИ брюшной полости. По данным эхографии киста печени определяется как ограниченная тонкой стенкой полость овальной или округлой формы с анэхогенным содержимым. При наличии в полости кисты крови или гноя, становятся различимы внутрипросветные эхосигналы. В ряде случаев УЗИ печени используется для проведения чрескожной пункции кисты с последующим цитологическим и бактериологическим исследованием секрета.
С помощью КТ, МРТ, сцинтиграфии печени, ангиографии чревного ствола и брыжеечных артерий проводится дифференциальная диагностика кисты печени с гемангиомой, опухолями ретроперитонеального пространства, опухолями тонкого кишечника, поджелудочной железы, брыжейки, водянкой желчного пузыря, метастатическими поражениями печени. При сомнениях в диагнозе выполняется диагностическая лапароскопия. Для исключения паразитарной этиологии кист печени проводятся специфические серологические исследования крови (ИФА, РНГА).
Лечение кисты печени
Пациенты с бессимптомными кистами печени, не превышающими 3-х см в диаметре, нуждаются в динамическом наблюдении гастроэнтеролога (гепатолога). Лечение паразитарных кист печени проводится под наблюдением инфекциониста или паразитолога.
Показаниями к хирургическому лечению кист печени оперативным путем служат:
Все оперативные вмешательства, производимые по поводу кист печени, могут быть радикальными, условно-радикальными и паллиативными.
Прогноз
После радикального удаления солитарных кист печени прогноз в целом благоприятный. После паллиативных вмешательств в различные отдаленные сроки возможны рецидивы кисты печени, требующие проведения повторных лечебных мероприятий. Прогрессирующее увеличение нелеченных кист печени может привести к целому ряду опасных осложнений. В случае распространенного поражения печени возможно наступление летального исхода вследствие печеночной недостаточности.
Билома печени что это
Российский научный центр хирургии им. Б.В. Петровского РАМН, Москва
ФГБНУ «РНЦХ им. акад. Б.В. Петровского», Москва, Россия
ГБУЗ «Московский городской научно-практический центр борьбы с туберкулезом» Департамента здравоохранения Москвы, Клиника №2, Москва, Россия
Российский научный центр хирургии им. акад. Б.В. Петровского РАМН, Москва
РНЦХ им. акад. Б.В. Петровского РАМН, Москва
Отделение хирургии печени, желчных путей и поджелудочной железы Российского научного центра хирургии им. акад. Б.В. Петровского РАМН, Москва
Российский научный центр хирургии им. Б.В. Петровского РАМН
Российский научный центр хирургии им. акад. Б.В. Петровского РАМН, Москва
Спонтанная билома и холедохолитиаз после резекции печени по поводу гигантской гемангиомы
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2012;(5): 76-80
Российский научный центр хирургии им. Б.В. Петровского РАМН, Москва
Российский научный центр хирургии им. Б.В. Петровского РАМН, Москва
ФГБНУ «РНЦХ им. акад. Б.В. Петровского», Москва, Россия
ГБУЗ «Московский городской научно-практический центр борьбы с туберкулезом» Департамента здравоохранения Москвы, Клиника №2, Москва, Россия
Российский научный центр хирургии им. акад. Б.В. Петровского РАМН, Москва
РНЦХ им. акад. Б.В. Петровского РАМН, Москва
Отделение хирургии печени, желчных путей и поджелудочной железы Российского научного центра хирургии им. акад. Б.В. Петровского РАМН, Москва
Российский научный центр хирургии им. Б.В. Петровского РАМН
Российский научный центр хирургии им. акад. Б.В. Петровского РАМН, Москва
Приводим клиническое наблюдение.
Послеоперационный период протекал без осложнений. Дренаж из общего желчного протока удален через 14 дней после резекции. Больная выписана из отделения в удовлетворительном состоянии на 20-е сутки после операции. Все симптомы, которые были до операции, исчезли. При контрольных УЗИ через 6 мес и 1 год в брюшной полости не отмечено каких-либо скоплений жидкости. В течение 6 лет состояние пациентки оставалось удовлетворительным, симптомов не было.
Под контролем УЗИ произведено чрескожное дренирование жидкостного скопления, при котором получена мутная желчь. Выполненная через несколько дней эндоскопическая ретроградная холангиография подтвердила наличие крупного конкремента в дистальном отделе общего желчного протока, но не выявила дефектов внепеченочных протоков. Исследование дополнили папиллотомией, механической литотрипсией и эндопротезированием общего желчного протока (эндопротез типа «Pigtail» 11,5 Fr). После проведенных процедур отмечены нормализация температуры тела, постепенное уменьшение размеров биломы. Больная выписана из отделения с дренажем в брюшной полости, по которому ежесуточно отделялось около 200 мл желчи. Желчеистечение прекратилось через 2 мес, после чего дренаж и стент были удалены. Пациентку наблюдали в течение 38 мес с момента выписки. Состояние оставалось удовлетворительным. Жалоб, а также признаков рецидива жидкостных скоплений (по данным повторных УЗИ брюшной полости) не было.
Гемангиома является самой частой первичной опухолью печени, распространенность которой в популяции составляет 0,4-7,3% [19, 24]. В большинстве наблюдений такие опухоли не достигают больших размеров, никак не проявляются клинически и обнаруживаются случайно при обследовании по поводу других заболеваний. При достижении больших размеров могут появиться симптомы, обусловленные сдавлением окружающих органов, но иногда даже гигантские гемангиомы выявляют случайно. Длительные сроки наблюдения за большими группами больных с гемангиомой печени показали, что увеличение опухоли происходит довольно редко (5,5-10,6%) [14, 30]. Существует мнение, что этому могут способствовать гормональные препараты (стероиды, эстрогены) [17, 18, 26, 28], однако в нашем наблюдении такой связи не было.
Симптомы гигантской гемангиомы неспецифичны и обусловлены в большинстве наблюдений сдавлением окружающих органов. Боль и чувство тяжести в правом верхнем квадранте являются наиболее частыми из них (58-75%) [2, 13]. Боль может быть обусловлена растяжением капсулы, кровоизлиянием, тромбозом и инфарктом опухоли. В нашем наблюдении, помимо чувства тяжести, присутствовала выраженная одышка, которая была вызвана ограничением экскурсии диафрагмы.
Современные неинвазивные методы диагностики позволяют с высокой точностью выявить гемангиому печени и установить верный диагноз, не прибегая к пункционным биопсиям и ангиографии. Наибольшей чувствительностью в диагностике гемангиомы обладают КТ (72-77%) [27, 29, 33] и МРТ (82-98%) [27, 29] с внутривенным контрастированием.
Гемангиомы печени не поддаются медикаментозному лечению. Такой миниинвазивный метод лечения, как артериальная эмболизация, малоэффективен и приводит к уменьшению размеров опухоли на 15-20% у 30-50% больных [1, 8, 11, 32]. Показаниями к оперативному лечению являются наличие выраженных симптомов, осложнения, быстрый рост опухоли, неуверенность в диагнозе (подозрение на злокачественную опухоль). В нашем наблюдении симптомы и рост опухоли послужили основанием для операции. Наличие четкой границы между кавернозной тканью гемангиомы и паренхимой печени позволяет удалять данное образование путем энуклеации. По некоторым данным, энуклеация сопровождается меньшим объемом интраоперационной кровопотери и меньшим количеством послеоперационных осложнений по сравнению с резекцией печени [21, 22]. При гигантских размерах гемангиомы, занимающей всю долю, мы отдаем предпочтение большой анатомической резекции печени по двум соображениям. Во-первых, предварительный контроль кровеносных сосудов, который производится при выполнении анатомической резекции, уменьшает риск большой кровопотери. Во-вторых, срез печени после резекции ровный и меньше по площади в отличие от такового при энуклеации, после которой он приобретает вогнутую форму.
Вторая особенность описываемого нами клинического наблюдения заключается в развитии холедохолитиаза и большого скопления желчи в брюшной полости в отдаленном периоде после операции. Известно, что билиарные осложнения являются ведущими в хирургии печени. Их частота составляет 3-12% [3]. Ограниченные скопления желчи (биломы) появляются в раннем послеоперационном периоде, но, будучи неинфицированными, могут длительное время оставаться бессимптомными. Тем не менее нормальное (неосложненное) течение послеоперационного периода, отсутствие каких-либо жидкостных скоплений в брюшной полости при контрольных обследованиях через 6 и 12 мес после выписки из стационара позволяют нам с большой уверенностью считать, что наблюдавшееся желчеистечение явилось не осложнением резекции печени, а осложнением холедохолитиаза. Резекция печени у наблюдавшейся больной сопровождалась холецистэктомией. Признаков желчнокаменной болезни во время первой операции не было. Таким образом, мы имеем право говорить о первичном холедохолитиазе. Нарушение герметичности билиарного тракта с формированием ограниченного внутри- или внепеченочного скопления желчи (биломы) является очень редким осложнением холедохолитиаза и следствием внутрипротоковой гипертензии [5, 15, 23, 25]. Лечение данного осложнения возможно с использованием миниинвазивных средств и направлено на дренирование скопления желчи, контроль инфекции и устранение причины билиарной обструкции [6, 16]. Чрескожное дренирование под контролем УЗИ и антибиотикотерапия дали возможность решить первые две задачи. Эндоскопическое вмешательство (папиллотомия, литоэкстракция и эндопротезирование общего желчного протока) позволило устранить причину билиарной гипертензии, что способствовало прекращению желчеистечения и закрытию наружного желчного свища.