Билиарный цирроз печени что это симптомы причины за заболевание
Цирроз печени: причины, симптомы, стадии, лечение
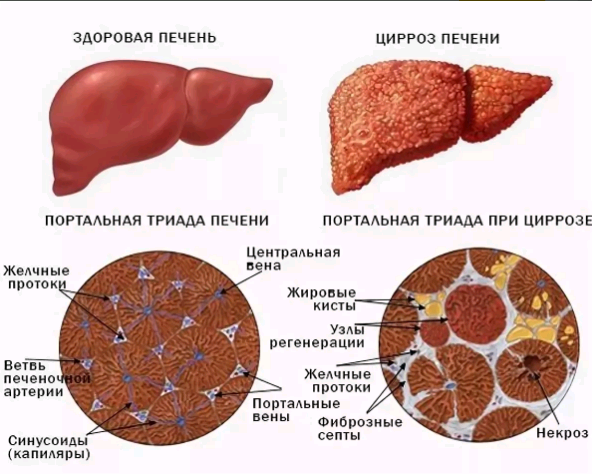
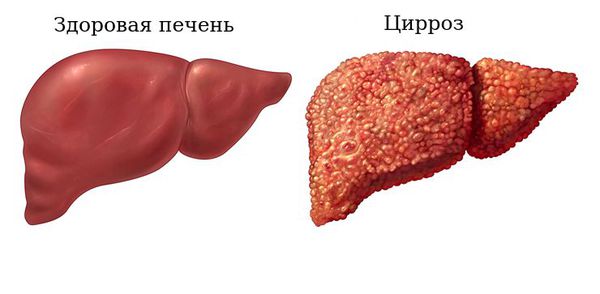
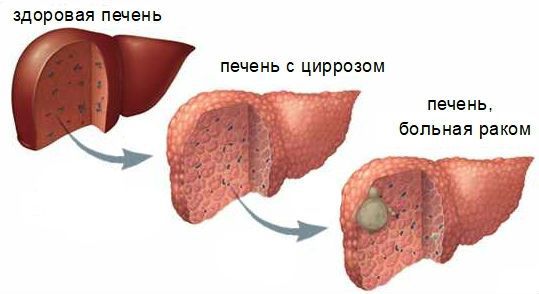
Цирроз печени – хроническое заболевание, характеризующееся необратимым замещением паренхимы печени рубцовой соединительной тканью с постепенной утратой органом своей функции, его уплотнением и сморщиванием.
Патология может быть вызвана вирусной инфекцией, интоксикацией организма, наследственными и аутоиммунными нарушениями, поражением других структур гепатобилиарной системы. Без помощи врачей болезнь прогрессирует и через несколько лет приводит к смерти пациента от развившихся осложнений.
Терапия цирроза печени включает прием лекарственных препаратов для облегчения симптомов и коррекции сопутствующих нарушений. Единственным радикальным методом лечения является хирургическая трансплантация органа, однако проводится операция в крайних случаях.
Причины цирроза печени
Одной из самых распространенных причин цирроза печени, особенно у мужчин, считается злоупотребление алкоголем. Часто фиброз органа развивается в исходе других заболеваний гепатобилиарной системы – вирусных и токсических гепатитов, обструкции или воспаления желчевыводящих путей, желчнокаменной болезни.
Классификация
Симптомы и стадии цирроза печени
Диагностика
Диагностикой и лечением цирроза печени занимается врач-гастроэнтеролог. В ходе беседы с пациентом он выявляет предрасполагающие факторы к развитию патологии, такие как прием алкоголя или лекарственных препаратов, неправильное питание, вредные условия труда, наследственная предрасположенность, другие хронические болезни.
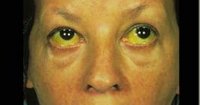
Наружный осмотр и пальпация правого подреберья позволяют обнаружить объективные признаки цирроза печени – желтушность кожи, слизистых оболочек, увеличение печени, бугристость ее края и уплотнение.
Лечение цирроза печени
Всем пациентам с поражением печени рекомендованы отказ от алкоголя, ограничение физической нагрузки и диета с исключением жирной, тяжелой, содержащей большое количество белка, пищи. Также необходимо пересмотреть медикаментозную терапию хронических заболеваний, если она проводилась. Важно установить причину патологических изменений в органах гепатобилиарной системы и устранить ее.
Консервативное лечение цирроза печени включает применение гепатопротекторов, бета-адреноблокаторов, препаратов натрия и урсодезоксихолевой кислоты. Дополнительно производятся профилактика остеопороза и тромбозов препаратами кальция и цинка, витамином Д, бифосфонатами, симптоматическое лечение зуда, контроль и терапия анемии.
При декомпенсированном циррозе печени больного госпитализируют в стационар под круглосуточное наблюдение врачей, так как высок риск летального исхода.
Прогноз при циррозе печени зависит от причины заболевания, стадии, на которой он был обнаружен, и осложнений, которые успели появиться на момент начала лечения.
Первичный билиарный цирроз
Симптомы
На ранней стадии первичный билиарный цирроз может протекать бессимптомно или маскироваться под проявления других заболеваний. По мере прогрессирования поражения печени могут наблюдаться следующие проявления.
Лабораторные признаки. При таком циррозе наблюдаются характерные биохимические отклонения: повышение билирубина, щелочной фосфатазы, трансаминаз АЛТ и АСТ, гамма-глутамилтранспептидазы (ГГТП). Кроме того, у больных изменяются показатели липидного спектра. Во многих случаях при исследовании гуморального иммунитета выявляется повышенный уровень иммуноглобулина класса М. Также нередко обнаруживается увеличение СОЭ и умеренная анемия.
Осложнения
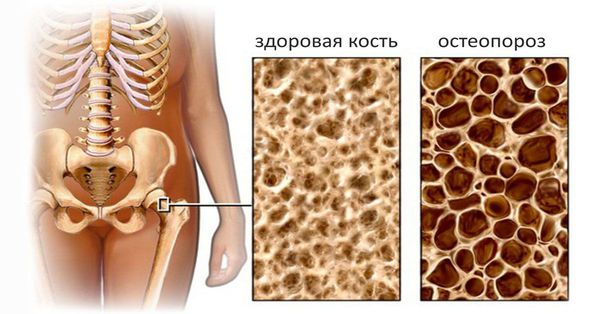
Внутрипеченочный холестаз при первичном билиарном циррозе способен стать причиной недостатка желчи в кишечнике, что может сопровождаться стеатореей (увеличением количества жировых компонентов в стуле), развитием дефицита жирорастворимых витаминов, нарушениями минерализации костей и, как следствие, возникновением остеопороза. При прогрессировании заболевания печени больные постепенно худеют, у них обычно появляются такие симптомы, как расстройство зрения, боли в костях, кровоточивость десен, возможны патологические переломы.
Лечение
Применение кортикостероидов. Чтобы добиться регрессии клинической симптоматики заболевания, могут назначаться кортикостероидные гормоны (преднизолон или его аналоги). Применение таких препаратов может способствовать улучшению биохимических и гистологических параметров, увеличению продолжительности жизни.
Симптоматическая терапия. Для снижения кожного зуда обычно назначают сорбенты и средства, которые могут уменьшать поступление желчных кислот в энтерогепатическую циркуляцию. При стеаторее и дефиците желчи в кишечнике могут применять ферментные препараты с высоким уровнем липазы. Если больного беспокоят сильные боли в костях, может быть показано парентеральное введение препаратов кальция. Они также используются для предупреждения и лечения остеопороза.
Хирургическое лечение. Трансплантация печени может назначаться при превышении уровня сывороточного билирубина свыше 150 мкмоль/л, признаках декомпенсации процесса (печеночная энцефалопатия, повторяющиеся кровотечения из вен пищевода и т. д.). До развития цирроза хирургическое лечение может применяться в связи с тяжелым остеопорозом, непереносимым кожным зудом, значительным снижением качества жизни.
1 Согласно инструкции по медицинскому применению препарата.
Вторичный билиарный цирроз (K74.4)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Примечание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Эпидемиология
Признак распространенности: Редко
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Диагностика
Анамнестические указания на желчнокаменную болезнь, холангит, оперативные вмешательства на гепатобилиарной системе.
Лабораторная диагностика
2. Умеренно повышенная активность аминотрансфераз (как правило в 1,5-5). Нарастание активности аминотрансфераз (более чем в 5 раз) и лейкоцитоз являются проявлениями холангита.
3. Изменения липидного спектра, в том числе возникновение аномального липопротеида X, типичны для первичного и вторичного билиарного циррозов печени.
Дифференциальный диагноз
Дифференциальная диагностика с фиброзом печени и холангитами проводится в основном на основании биопсии.
Дифференциальная диагностика с холестазом другой этиологии без цирроза проводится на основании комплекса инструментальных и лабораторных исследований.
Следует также дифференцировать вторичный билиарный цирроз с портальным циррозом путем изучения биоптата и динамики нарастания маркеров холестаза и цитолиза (ЩФ/АЛТ).
Эпизоды гемолиза требуют исключения гемолитических анемий.
Осложнения
При далеко зашедшем циррозе печени могут развиваться серьезные осложнения, которые не зависят от этиологии повреждения печени.
Вторичный билиарный цирроз печени
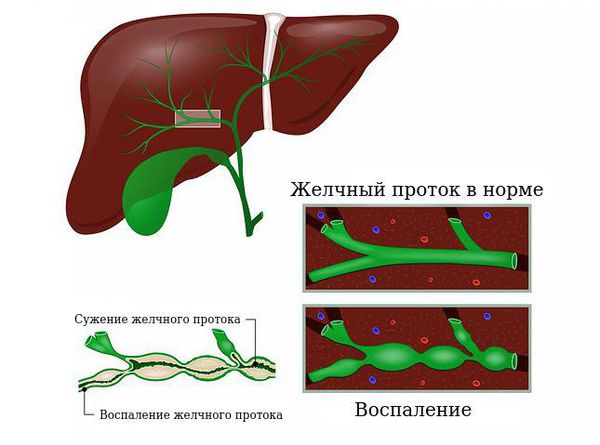
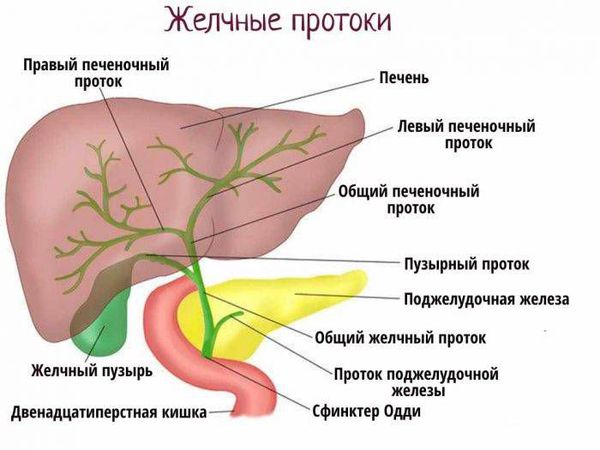
Вторичный билиарный цирроз печени – это диффузное прогрессирующее поражение печени с выраженной фиброзной и узловой перестройкой паренхимы, в основе которого лежит длительная обструкция внепеченочных желчных путей. Характеризуется желтухой, кожным зудом, гипертермией, болями в правом подреберье. Для диагностики патологии проводится исследование биохимических показателей крови, УЗИ, чрескожная чреспеченочная холангиография или эндоскопическая ретроградная холангиопанкреатография, биопсия печени. Показано хирургическое устранение обструкции общего желчного протока.
МКБ-10
Общие сведения
В современной гастроэнтерологии и гепатологии первичный и вторичный билиарные циррозы составляют 5-10% среди циррозов печени различной этиологии. Мужчины заболевают вторичным билиарным циррозом печени в два раза чаще, чем женщины. Обычно заболевание развивается у лиц в возрасте 25-50 лет; иногда встречается у детей, преимущественно в сочетании с неспецифическим язвенным колитом. Вторичный билиарный цирроз печени также может сочетаться с илеитом, тиреоидитом, сахарным диабетом I типа.
Причины
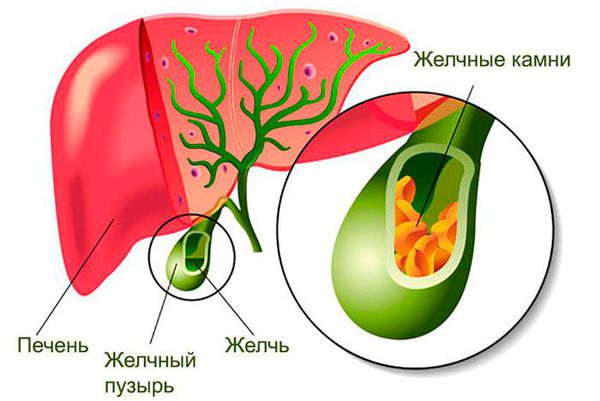
Развитие вторичного билиарного цирроза печени обусловлено длительным частичным или полным нарушением оттока желчи из печени вследствие обструкции холедоха (общего желчного протока) или одной из его крупных ветвей. Непосредственными причинами обструкции холедоха у взрослых чаще всего выступают послеоперационные стриктуры или камни в желчных протоках, которые сопровождаются холангитом. Таким образом, патогенетически вторичный билиарный цирроз печени тесно связан с желчнокаменной болезнью, холелитиазом и операциями на желчных путях (чаще всего холецистэктомией). Иногда к образованию стриктур желчных протоков приводит длительное течение хронического панкреатита.
Пациенты с раком поджелудочной железы или желчных путей, как правило, не доживают до вторичного билиарного цирроза печени. Однако в редких случаях при медленном развитии рака головки поджелудочной железы, фатерова сосочка или желчных ходов может возникать механическая обструкция внепеченочных желчных протоков. К редким причинам вторичного билиарного цирроза также относят доброкачественные опухоли и кисту холедоха. Вторичный билиарный цирроз печени у детей развивается преимущественно на фоне врожденной атрезии желчных путей или муковисцидоза.
Патогенез
Длительный внепеченочный холестаз, обусловленный одной из обозначенных выше причин, приводит к образованию центролобулярных, а, в дальнейшем, и перипортальных некрозов, разрастанию и расширению желчных канальцев и междольковых желчных протоков. В дальнейшем развиваются явления асептического или бактериального холангита и перихолангита, что приводит к прогрессирующему расширению портальных трактов ввиду их отека и фиброзных изменений.
Желчь из поврежденных внутрипеченочных протоков скапливается в участках перипортальных некрозов, образуя, так называемые, желчные «озера», окруженные ксантомными клетками, богатыми холестерином. Как и при любом повреждении паренхимы печени, начинаются процессы регенерации гепатоцитов, сопровождающиеся развитием мелкоузелкового цирроза печени. В зависимости от степени обструкции вторичный билиарный цирроз печени может развиться в сроки от 3-12 месяцев до 5 лет.
Симптомы
Вначале заболевания преобладает симптоматика первичной патологии, вызвавшей обструкцию желчных протоков. Дальнейшее развитие заболевания сходно с первичным билиарным циррозом печени. При вторичном билиарном циррозе печени наиболее выражены явления желтухи и кожного зуда. При нарастании желтухи наблюдается появление темной мочи и обесцвеченного кала. Часто отмечается тошнота, субфебрилитет, эпизодическая лихорадка, боли в правых отделах живота, связанные рецидивами холангита или желчной колики. Характерно прогрессирующее снижение массы тела и быстрая утомляемость, стеаторея, спленомегалия и гепатомегалия.
Осложнения
Присоединение портальной гипертензии и печеночной недостаточности наблюдается в поздней стадии вторичного билиарного цирроза печени. Осложнениями вторичного билиарного цирроза печени может служить развитие печеночных абсцессов и пилефлебита.
Диагностика
При распознавании вторичного билиарного цирроза печени врач-гепатолог учитывает клинико-лабораторные признаки внепеченочной обструкции желчных путей, данные анамнеза (наличие ЖКБ, операций на желчных путях, холангита), особенности течения раннего периода заболевания.
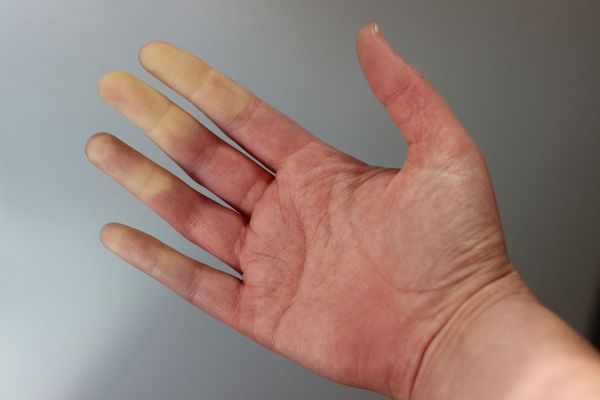
При осмотре пациента с вторичным билиарным циррозом печени выявляется типичная желтушность кожных покровов, расчесы кожи, ксантелазмы и ксантомы. Пальпация живота выявляет гепатоспленомегалию, болезненность печени. В биохимических пробах крови выявляется повышение уровня холестерина, билирубина, аминотрансфераз, щелочной фосфатазы. У 40-50% пациентов повышаются уровни γ-глобулинов и IgM. Данные общего анализа крови характеризуются анемией, лейкоцитозом, ускорением СОЭ; общего анализа мочи – интенсивным окрашиванием мочи, наличием желчных пигментов, протеинурией.
По результатам УЗИ брюшной полости (УЗИ печени и желчных путей) определяется гепатоспленомегалия, причина обструкции желчевыводящих путей (камень, стриктура, опухоль и т. д.). Окончательно причину обструкции удается выяснить при проведении чрескожной чреспеченочной холангиографии или ретроградной холангиопанкреатографии. При необходимости подтверждения развившегося вторичного билиарного цирроза показано проведение биопсии печени. В поздних стадиях для выявления признаков портальной гипертензии может потребоваться эндоскопическое обследование ЖКТ: эзофагоскопия, гастроскопия, ректороманоскопия.
Лечение вторичного билиарного цирроза
Первостепенной задачей является декомпрессия желчных путей и нормализация оттока желчи. Хирургическая тактика может включать холедохотомию, холедохостомию, экстракцию конкрементов из холедоха и желчных протоков (в т. ч. при РХПГ), эндоскопическое бужирование стриктур внепеченочных желчных протоков, эндоскопическое стентирование холедоха, баллонную дилатацию желчных протоков, наружное дренирование желчных протоков. Восстановление проходимости желчных путей приводит к заметному улучшению состояния пациентов и увеличению продолжительности жизни даже при начавшемся циррозе.
При неустранимой обструкции желчных путей с целью предупреждения инфекции или рецидивов холангита проводится антибиотикотерапия. Также при вторичном билиарном циррозе печени показан прием гепатопротекторов, витаминов группы В и витаминов-антиоксидантов (А, С, Е), селена. Для уменьшения кожного зуда используются антигистаминные средства, транквилизаторы. В поздних стадиях вторичного билиарного цирроза показана трансплантация печени.
Прогноз и профилактика
В том случае, если обструкция желчных путей остается неустраненной, заболевание прогрессирует. Осложнениями поздней стадии вторичного билиарного цирроза печени могут стать пищеводные, желудочные или кишечные кровотечения, тромбоз воротной вены, асцит, гепатоцеллюлярная карцинома, интеркуррентные инфекции. Продолжительность жизни при вторичном билиарном циррозе печени во многом определяется причинами закупорки желчных протоков и возможностью их устранения. После трансплантации печени не исключается развитие рецидива стриктур и цирроза. Профилактика вторичного билиарного цирроза печени требует своевременной диагностики и устранения заболеваний, приводящих к обструкции внепеченочных желчных путей.
Что такое билиарный цирроз печени? Причины возникновения, диагностику и методы лечения разберем в статье доктора Глазковой Е. Я., гепатолога со стажем в 19 лет.
Определение болезни. Причины заболевания
Билиарная (желчевыделительная) система играет важную роль в пищеварении. Она включает в себя желчные протоки и желчный пузырь и служит для доставки желчи (секрета клеток печени) в двенадцатиперстную кишку для расщепления и всасывания жиров.
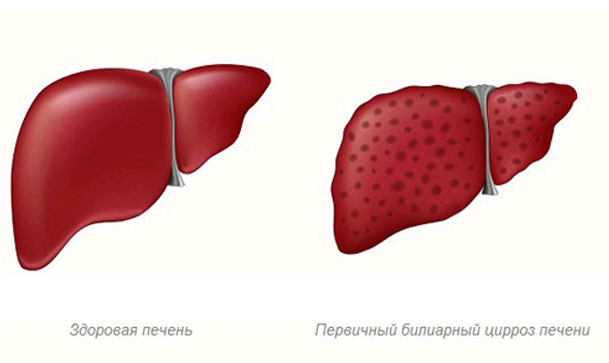
До 2014 года данное заболевание называлось первичным билиарным циррозом (ПБЦ). Однако советом управляющих Европейской и Американской ассоциацией по изучению болезней печени было одобрено новое название — первичный билиарный холангит. Дело в том, что холангит — это воспаление желчных протоков, а цирроз это последняя стадия болезни, при которой вследствие длительного поражения желчных протоков происходит разрушение клеток печени и разрастание соединительной ткани.
Основная жалоба при ПБХ — это кожный зуд и быстрая утомляемость. В поздних стадиях — желтуха. Основные диагностические критерии — это маркеры холестаза (замедления или полного прекращения выделения желчи): повышение в крови уровня гамма-глутамилтранспептидазы (ГГТП), щелочной фосфатазы и печёночных трансаминаз ( АлАТ и АсАТ ), а также обнаружение в крови а нтител к митохондриям (АМА).
К средовым факторам риска относятся:
Симптомы билиарного цирроза печени
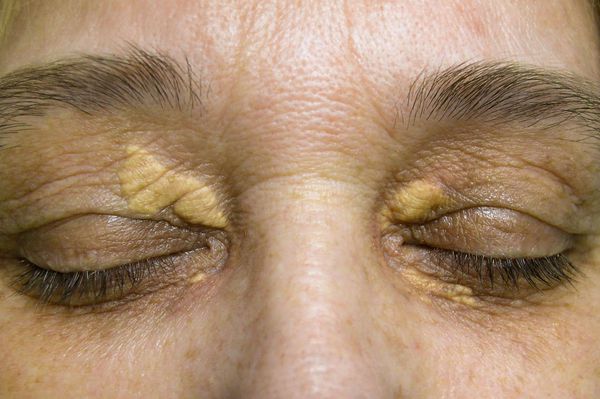
К появлению на коже ксантом (жировых бляшек и узелков) и ксантелазм приводит гиперхолестеринемия (аномальное повышение уровня холестерина в крови). Они образуются довольно рано, появляются чаще вокруг глаз и на разгибательных поверхностях суставов.
Наличие длительного холестаза приводит к недостатку желчных кислот, которые нужны для переваривания и всасывания нейтральных жиров. Поэтому у больных с ПБХ может наблюдаться диарея с объёмным пенистым стулом, соответственно, это ведёт к потере массы тела.
Часто отмечается нарушение всасывания жирорастворимых витаминов (А, D, Е, К) и кальция. Всё это может способствовать возникновению трофических изменений на коже, нарушению сумеречного зрения, развитию остеопороза и геморрагического синдрома, который проявляется повышенной кровоточивостью (например, кровотечениями из носа, из геморроидальных узлов прямой кишки, кровоточивостью дёсен).
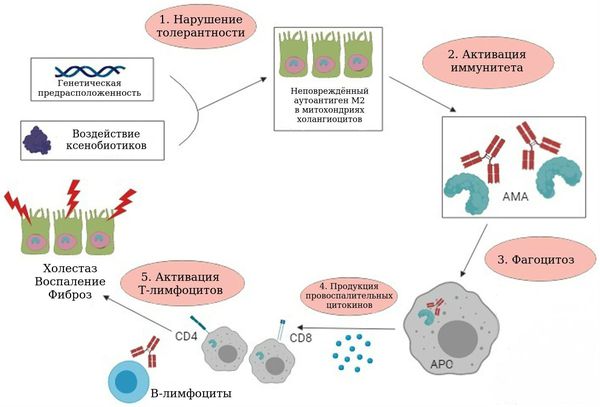
Патогенез билиарного цирроза печени
Основным индикатором аутоиммунных механизмов развития болезни являются АМА — антитела, которые ошибочно атакуют внутреннюю мембрану митохондрий холангиоцитов (клеток эпителия, которые выстилают желчные протоки). АМА не являются специфическими для первичного билиарного холангита. Данные антитела выявляются у 95 % больных ПБХ.
Задержка в печени токсичных желчных кислот, билирубина, меди и других веществ, которые в норме должны выводиться с желчью, приводит к некрозу (гибели) печёночных клеток. Также желчные кислоты вызывают усиленный апоптоз гепатоцитов (клеток печени) и холангиоцитов. Все это ведёт к хроническому воспалению клеток печени, формированию рубцов в перипортальных областях, развитию фиброза и в конечном итоге — цирроза печени. С развитием цирроза воспалительная реакция в клетках уменьшается.
Классификация и стадии развития билиарного цирроза печени
По клиническим особенностям:
Клиническая классификация профессора Хюбшера С. Г. (Hubscher S. G., 2000):
На практике морфологической классификацией ПБХ пользуются очень редко, т. к. это требует инвазивного вмешательства (биопсии печени). В связи с этим чётко сопоставить клинические проявления со стадиями морфологического процесса сложно.
Осложнения билиарного цирроза печени
Осложнения первичного билиарного цирроза условно можно разделить на две группы:
Осложнения холестаза
Дерматит. Может развиться при интенсивном кожном зуде. Пациенты при этом расчёсывают кожу, что приводит к её воспалению и раздражению. Нередко дерматит осложняется бактериальной, вирусной или грибковой инфекцией.
Мальабсорбция (нарушение процессов переваривания и усвоения определённых питательных веществ в тонком кишечнике). Клинические симптомы мальабсорбции проявляются из-за нарушения секреции желчи и недостаточности экскреторной функции поджелудочной железы. В норме желчь попадает в двенадцатиперстную кишку и с помощью желчных кислот расщепляет пищу на более мелкие соединения, после чего полезные вещества всасываются в кровь.
При холестазе желчных кислот в просвете кишки не хватает для полноценного пищеварения и всасывания нейтральных жиров. Больные жалуются на ночную диарею, объёмный пенистый стул, у них снижается масса тела, несмотря на высокую калорийность пищи. Отмечается дефицит жирорастворимых витаминов (А, D, Е и К) что приводит к разным нарушениям:
Осложнения цирроза печени
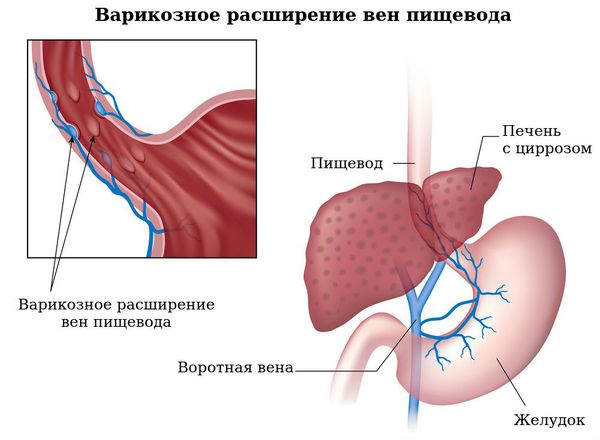
Варикозное расширение вен пищевода (ВРВП) и кровотечение из них. ВРВП характеризуется извитостью вен пищевода и их мешотчатым расширением. Патология является следствием портальной гипертензии (повышенного давления в системе воротной вены), вызванной нарушением кровотока в портальных сосудах, печёночных венах и нижней полой вене. Разрывы вен пищевода и кровотечения из них являются самым распространённым и грозным осложнением при циррозе печени, приводящим к смерти больного. У пациентов с ПБХ кровотечение из варикозно расширенных вен пищевода может быть на более ранних стадиях, чем у больных с циррозом печени другой этиологии.
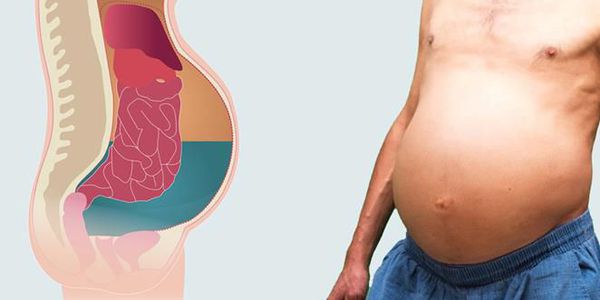
Асцит и спонтанный бактериальный перитонит. Асцит также является следствием портальной гипертензии и характеризуется наличием свободной жидкости в брюшной полости. При инфицировании асцитической жидкости возникает спонтанный бактериальный перитонит. Это грозное осложнение, которое без лечения может привести к гибели пациента. Клинически проявляется ухудшением самочувствия больного, повышением температуры тела, усилением печёночной энцефалопатии, могут быть боли или ощущение дискомфорта в животе.
Печёночная энцефалопатия (ПЭ). Это обратимые нервно-психические нарушения, которые часто возникают в результате прогрессирования печёночной недостаточности. Выраженность проявлений варьирует от латентной (скрытой) до тяжёлой стадии. Латентная ПЭ клинически может никак не проявляться, в этом случае её можно диагностировать лишь с помощью специально разработанных тестов.
По мере прогрессирования ПЭ у больных появляются поведенческие расстройства, такие как апатия, повышенная раздражённость, резкая смена настроения, появляется нарушение сна (бессонница ночью и выраженная сонливость днём), изменения интеллекта (снижение памяти, забывчивость, спутанность мыслей). Далее возникают более тяжёлые нарушения: дезориентация во времени и пространстве, эпизоды спутанности сознания с возбуждением или сонливостью и в итоге — ступор.
Диагностика билиарного цирроза печени
Диагностика первичного билиарного холангита основывается на сочетании клинических симптомов, биохимических маркеров холестаза (сохраняются более шести месяцев), наличии в сыворотке антимитохондриальных антител (АМА), а также на результатах инструментальных и морфологических методов исследования.
Основные жалобы, которые предъявляют больные с ПБХ, это кожный зуд и утомляемость. При осмотре необходимо обратить внимание на такие характерные признаки, как наличие расчёсов (экскориации) на коже, ксантелазм, ксантом, желтухи, гепатомегалии, спленомегалии, проявления цирроза печени (асцит, сосудистые звездочки, печёночная энцефалопатия).
Нередко при ПБХ отмечается повышение трансаминаз: АлАТ и АсАТ, что говорит о воспалительном процессе и некрозе паренхимы печени. Коэффициент де Ритиса ( соотношение АсАТ/АлАТ) > 1 указывает на прогрессирующий фиброз печени.
Повышение уровня билирубина свидетельствует о прогрессировании фиброза. Такие отклонения в анализах, как гипоальбуминемия (снижением уровня альбумина в сыворотке крови), гипербилирубинемия (повышение концентрации билирубина), тромбоцитопения (снижением количества тромбоцитов) и повышение МНО подтверждает наличие цирроза печени у больного. МНО (международное нормализованное отношение) показывает во сколько раз изменена свёртываемость крови пациента в сравнении с нормой.
Инструментальные методы диагностики. С помощью инструментальных методов визуализации нельзя подтвердить или исключить ПБХ. УЗИ органов брюшной полости необходимо для исключения внепечёночной причины холестаза, новообразований печени, а также для выявления признаков цирроза печени, портальной гипертензии ( повышения давления в системе воротной вены) и спленомегалии.
При первичном билиарном холангите также используют такие методы, как компьютерная томография, эндоскопическая ретроградная холангиопанкреатография и магнитно-резонансная холангиопанкреатография с целью дифференциальной диагностики ПБХ с другими холестатическими заболеваниями печени.
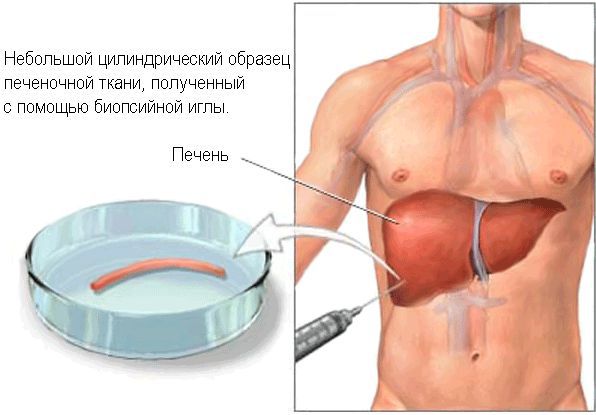
Для биопсии печени необходимо взять 5-9 биоптатов в связи с мозаичностью её поражения при этом заболевании. При ПБХ характерна гистологическая картина хронического негнойного деструктивного холангита, а выраженный лимфоцитарный гепатит является прогностическим фактором развития цирроза.
Подводя итог, нужно отметить, что диагноз ПБХ можно поставить при повышении уровня щелочной фосфатазы и наличии АМА или АМА-М2 в диагностическом титре ≤ 1:40.
Дифференциальный диагноз проводят с такими заболеваниями, как первичный склерозирующий холангит, генетические холестатические синдромы, саркоидоз, болезнь трансплантата против хозяина, лекарственный гепатит.
Лечение билиарного цирроза печени
Так как этиология первичного билиарного холангита в настоящий момент не установлена, этиотропного лечения (направленного на причину) нет. Цель терапии — предупреждение развития цирроза и его осложнений, а также облегчение сопутствующих симптомов.
Патогенетическая терапия
Иммуносупрессивня терапия
Симптоматическая терапия
С целью уменьшения мучительного кожного зуда используют препарат первой линии: холестирамин в дозе 12-16 г/сут, он связывает токсичные желчные кислоты в кишечнике и выводит их из организма. Необходимо отметить, что приём холестирамина должен быть через 2-4 часа после приёма других лекарственных препаратов, т. к. он препятствует их всасыванию. При использовании данного препарата возможны такие побочные реакции, как метеоризм и запор. Препаратом второй линии для уменьшения кожного зуда является рифампицин дозе 30-500 мг (до 10 мг/кг массы тела в сутки). Рифаксимин — 600-1200 мг/сутки, метронидазол (750 мг/сутки в 3 приёма в неделю), пропофол (до 15 мг/сут). Так как препараты обладают гепатотоксичностью, в период их приёма рекомендован контроль биохимических показателей функции печени, в случае их ухудшения лекарства отменяют.
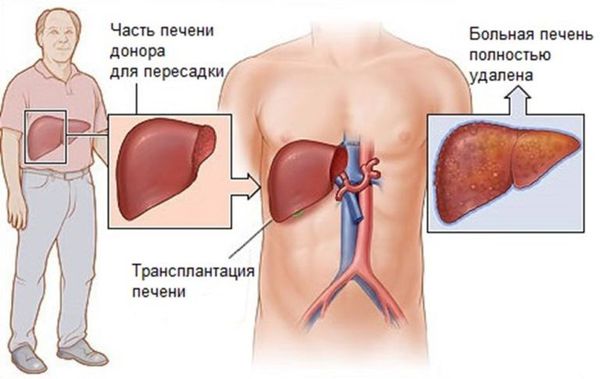
Трансплантация печени
Прогноз. Профилактика
Причины ПБХ неизвестны, вследствие чего профилактические меры предупреждения данного заболевания не разработаны. Так как не исключена роль средовых факторов риска (курение, ксенобиотики, инфекции мочеполовых путей), по возможности необходимо их исключить. С целью раннего выявления заболевания можно порекомендовать детальное обследование близких родственников больных с ПБХ.