Билиарный сладж что это такое
Билиарный сладж: опыт терапии в реальной клинической практике
В ретроспективном исследовании эффективности и безопасности применения в течение 12 месяцев урсодезоксихолевой кислоты в дозе 10 мг/кг у 76 больных билиарным сладжем билиарная боль купирована у 64 (84,2%). Растворение билиарного сладжа произошло у 61 (80,
Билиарный сладж, изначально описываемый как ультразвуковой феномен и заключающийся в визуализации скопления кристаллов холестерина, пигментных кристаллов и солей кальция в желчевыводящих путях и желчном пузыре, до настоящего времени не определен как нозологическая единица. В соответствии c действующей международной классификацией болезней 10-го пересмотра нет определенного кода, позволяющего шифровать данное состояние в медицинской документации. Вместе с тем большинство специалистов и практикующих врачей уверенно высказываются за континуум билиарного сладжа и желчнокаменной болезни и предлагают использовать шифр K80.8 — другие формы холелитиаза. Не внес ясность в роль и место билиарного сладжа как нозологической единицы и Римский консенсус VI, указывающий только на значительную роль нарушения химизма в составе желчи при дискинезии желчного пузыря.
Распространенность билиарного сладжа в общей популяции может достигать 4%, а у пациентов с симптомокомплексом патологии билиарного тракта — 55% [1–4]. При различных физиологических и патофизиологических отклонениях в организме человека частота встречаемости билиарного сладжа вариабельна. В частности, во время беременности из-за увеличения уровня эстрогенов и прогестинов он выявляется у 31% женщин [5, 6]. При быстром снижении массы тела, за счет повышения уровня холестерина в желчи и снижения скорости опорожнения желчного пузыря, билиарный сладж наблюдается в 25% случаев [5, 7].
Собственно билиарный сладж, как было отмечено выше, представляет собой суспензию жидких кристаллов моногидрата холестерина и/или гранул кальция билирубината в смеси муцина и белка. Суспензия сладжа включает различные по ультразвуковой и физико-химической характеристике структуры размером от 0,01 до 5 мм. Необходимо отметить, что химический состав сладжа варьирует в различных клинических ситуациях [2]. При ультразвуковом исследовании выделяют следующие варианты билиарного сладжа: микролитиаз — взвесь мелких гиперэхогенных частиц, «замазкообразную» желчь, эхонеоднородную желчь с наличием сгустков различной плотности и смешанную форму [11].
Факторами риска развития билиарного сладжа являются семейная предрасположенность, женский пол, возраст, географическая зона проживания, пища с высоким содержанием жиров и углеводов и пища, бедная растительными волокнами. Значительно увеличивают риск билиарного сладжа беременность, ожирение, сахарный диабет, заболевания печени с синдромом холестаза, заболевания тонкой кишки, парентеральное питание, прием ряда лекарственных препаратов [10].
Основные этапы патогенеза билиарного сладжа включают образование везикул с избыточным содержанием холестерина на фоне увеличения концентрации литогенных желчных кислот (ЖК) и снижения уровня хенодезоксихолевой кислоты. Нуклеация перенасыщенной желчи стимулируется повышением концентрации кальция, меди, марганца, железа, магния, калия и др. Высокое значение придается увеличению в желчи содержания сиаловых кислот, гексоз и накоплению продуктов перекисного окисления липидов. Снижение клиренса за счет подавления сократительной способности желчного пузыря, индуцируемое самим билиарным сладжем, создает условия его дальнейшей персистенции [8].
Клиническая картина билиарного сладжа
Клиническая картина билиарного сладжа имеет большую вариативность. Основное число случаев выявления билиарного сладжа приходится на случайные ультразвуковые находки у бессимптомных пациентов. Из причисляемых для данного состояния симптомов — боли, горечи во рту, тошноты и ряда других — только боль является относительно специфическим симптомом. Современные уточнения в характеристику боли внес Римский консенсус VI, дав определение и критерии «билиарной боли»: эпизоды стойких болей в эпигастрии и/или правом подреберье, длительностью более 30 мин, повторяющиеся с разными интервалами (не ежедневно), нарушающие дневную активность или требующие обращения за неотложной помощью, без значительной связи ( 0,05).
Значимое влияние на растворение билиарного сладжа оказал выбор пациентами препарата УДХК (табл., рис.). Из 35 больных, принимавших референтный для Российской Федерации препарат УДХК — Урсофальк®, через 3 месяца от начала терапии билиарный сладж отсутствовал у 42,9%. Из 41 пациента, принимавшего другие препараты УДХК, эффективность через 3 месяца составила 19,5% (OR = 3,09; 95% Cl 1,1–8,5). Через 6 месяцев терапии эффективность приема препарата Урсофальк® — 82,9%, а других препаратов УДХК — 60,9% (OR = 3,1; 95% Cl 1,05–9,1). К 9-му и 12-му месяцу лечения пациенты, принимавшие референтный препарат УДХК, демонстрировали купирование билиарного сладжа в 91,4% случаев, а при приеме других препаратов УДХК в 70,7% случаев (OR = 4,4; 95% Cl 1,1–12,2).
Вероятным объяснением различной эффективности препаратов УДХК может быть тот факт, что растворимость УДХК напрямую зависит от pH среды. При pH менее 7,8 растворимость УДХК значительно снижается, угнетается образование метаболитов с таурином и глицином, замедляется ее всасывание [21, 22]. Поэтому при одинаковой дозе активного вещества препарата принципиальным для эффективности могут оказаться различия в высвобождении его за счет разного состава капсулы и дополнительных веществ, что в свою очередь при колебаниях рН в различных отделах желудочно-кишечного тракта и определяет концентрацию УДХК в желчи. Таким образом, показано, что эффективность терапии препаратами УДХК также зависит от фармакокинетических свойств каждого конкретного препарата, что нужно учитывать при выборе терапии.
Заключение
В заключение по результатам представленного исследования важно отметить высокую эффективность (80,3% в общей группе и 91,4% при приеме референтного препарата УДХК), а также безопасность (нежелательные явления менее 7,8%) УДХК в терапии билиарного сладжа в реальной клинической практике. Оптимальная длительность терапии с определением конечной точки — растворения билиарного сладжа — должна составлять от 6 месяцев. С учетом достоверности факторов, увеличивающих эффективность терапии билиарного сладжа в представленном исследовании, выбор препарата, при одинаковой дозе, имеет определенное значение. С целью подтверждения представленных данных необходимы рандомизированные проспективные контролируемые исследования.
Литература
* ФГБОУ ВО УГМУ МЗ РФ, Екатеринбург
** ЕМЦ «УГМК-Здоровье», Екатеринбург
*** МО «Новая больница», Екатеринбург
Билиарный сладж: опыт терапии в реальной клинической практике/ И. Б. Хлынов, Р. И. Акименко, И. А. Гурикова, М. Э. Лосева, О. Г. Марченко
Для цитирования: Лечащий врач № 4/2019; Номера страниц в выпуске: 80-83
Теги: печень, желчевыводящие пути, холестерин, желчнокаменная болезнь.
Что такое билиарный сладж и как его вылечить?
Очень часто врачу-терапевту медицинского центра приходится сталкиваться с заключением специалиста УЗИ, проведшим исследование печени и желчного пузыря, где используется выражение: «Сладж –синдром». Что же это такое?
Причины заболевания и её разновидности
Специалисты называют следующие основные предпосылки возникновения сладж-синдрома. В первую очередь – это:
Выделяют 3 типа БС:
Если говорить о видах патологии, то здесь речь идёт о:
Факторами риска возникновения болезни опытные терапевты считают:
Каковы же причины патологии?
13.Ограничение употребления жидкости.
Симптомы болезни
Большой практический опыт работы в должности терапевта поликлиники позволяет утверждать, что клинические проявления билиарного сладжа в некоторых случаях у пациентов могут вообще отсутствовать, но могут вызывать и осложнения вплоть до оперативных вмешательств.
Чаще всего наблюдаются следующие признаки:
Лечение билиарного сладжа
Схема лечения выбирается лечащим врачом индивидуально для каждого больного в зависимости от личных качеств и стадии заболевания. Она, как правило, включает такие медикаментозные и немедикаментозные методы терапии, как:
Профилактика БС
Рекомендуемые специалистами меры по предупреждению развития билиарного синдрома включают:
Абдулмуслимова Лаюза Мухтарахмедовна, врач-терапевт, кардиолог.
Работает в медицинской клиники «Целитель» в Хасавюрте по адресу: ул. Абубакарова, д.9а.
График работы: ежедневно, с понедельника по субботу – с 9.00 до 17.00.
Билиарный сладж. Алгоритмы диагностики, схемы терапии.
Статья посвящена обсуждению нового вида патологии – билиарному сладжу, которые был описан благодаря внедрению современных методов визуализации. Данное состояние представляет собой скопление кристаллов холестерина, пигментных кристаллов и солей кальция в желчевыводящих путях и желчном пузыре. Обсуждаются вопросы этиологии, клинических проявлений и лечения билиарного сладжа.
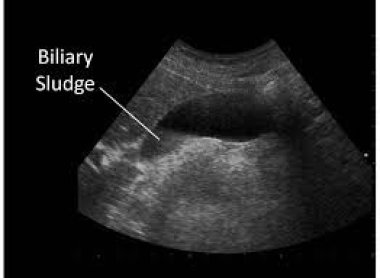
В связи с внедрением в клиническую практику ультразвуковых методов визуализации появилась новая нозологическая форма заболеваний гепатобилиарного тракта – «билиарный сладж». Билиарный сладж (от латинского «biliaris» – желчный и английского «sludge» – грязь, тина, ледяная каша, ил, взвесь) – это скопление кристаллов холестерина, пигментных кристаллов и солей кальция в одном образовании, возникающее в желчевыводящих путях и желчном пузыре (рис. 1). Билиарный сладж (БС) возникает в том случае, если имеется застой желчи, именно застой создает условия для его образования.
Анализ многочисленных исследований показывает, что частота выявления билиарного сладжа в различных популяциях колеблется в широких пределах и составляет [4, 10]:
– в общей популяции среди лиц, не страдающих ЖКБ – 1,7–4%;
– среди лиц, предъявляющих жалобы со стороны органов пищеварения – 7–8%;
– среди лиц, предъявляющих жалобы, характерные для диспепсии билиарного типа – 24,4–55%.
Наиболее часто билиарный сладж выявляется у лиц с билиарной патологией.
Во врачебной среде существует неоднозначность взглядов на клиническое значение БС. Существует две точки зрения на прогноз БС. С одной стороны, представляется, что это транзиторное состояние, не требующее лечения, с другой – это начальная стадия желчно-каменной болезни (ЖКБ), характеризующаяся повышением литогенности желчи и снижением сократительной способности желчного пузыря.
Существует несколько классификаций этого заболевания, основанных на этиологии, сонографической картине и химическом составе сладжа.
Классификация Sporea Loan с учетом генеза БС [11]:
1. Первичный БС (не выявлено ни одно из указанных ниже состояний).
2. Вторичный БС:
– после ударно-волновой литотрипсии по поводу желчных конкрементов;
– при ЖКБ;
– при беременности;
– при циррозе печени;
– при механической желтухе;
– при водянке желчного пузыря;
– при длительном парентеральном питании;
– при сахарном диабете (неалкогольной жировой болезни печени);
– при серповидно-клеточной анемии;
– после приема цефтриаксона.
Классификация билиарного сладжа [5]
1. Микролитиаз (мелкие, до 4–5 мм, гиперэхогенные включения без акустической тени, выяв-
ляемые при перемене положения тела больного).
2. Сгустки замазкообразной желчи.
3. Сочетание микролитиаза с густой желчью.
Состав билиарного сладжа :
1. Кристаллы холестерина в композиции с муцином.
2. Преобладание в составе солей кальция.
3. Преобладание билирубинсодержащих пигментов.
Ряд авторов предлагают другой вариант рабочей классификации [7]:
1. По УЗИ-форме билиарного сладжа:
§ эховзвесь – начальные проявления сладжа;
§ особые формы (микрохолелитиаз, холестериновые полипы желчного пузыря, замазкообразная желчь при «отключенном» желчном пузыре).
2. По состоянию сократительной функции желчного пузыря (оцененной при динамической сцинтиграфии): с сохраненной сократительной функцией; со сниженной сократительной функцией; отключенный желчный пузырь.
3. По сочетанию с холелитиазом: без конкрементов в желчном пузыре; с конкрементами в желчном пузыре.
В формировании БС выделяют несколько этапов [3]:
• перенасыщение желчи ХС;
• нарушение динамического равновесия между про- и антинуклеирующими факторами;
• нуклеация и преципитация кристаллов ХС;
• агрегация кристаллов в микролиты и их дальнейший рост.
Ранняя диагностика и лечение патологии БС имеет большое клиническое значение из-за возможности трансформации БС в хронический холецистит и желчнокаменную болезнь.
Лабораторные исследования:
– клинический анализ крови: лейкоцитоз свидетельствует о присоединении к функциональным расстройствам воспалительного процесса; его выраженность коррелирует со степенью тяжести осложнений БС (холецистита, ЖКБ) и влияет на исход;
– общий анализ мочи;
– копрограмма (при холепатиях в копрограмме капельки нейтрального жира плюс умеренное количество жирных кислот, каловые массы имеют блестящий цвет, тенденция к запорам);
– билирубин и его фракции;
– холестерин;
– АЛТ (аланинаминотрансфераза);
– АСТ (аспартатаминотрансфераза);
– ЩФ (при обострении холецистита умеренное повышение щелочной фосфатазы, билирубина, повышение АЛТ);
– ГГТП (гаммаглютамилтранспептидаза);
– общий белок и белковые фракции;
– амилаза сыворотки крови;
– определение холестеринового индекса (соотношение между содержанием в желчи желчных кислот и холестерина).
Инструментальное обследование:
– УЗИ печени, желчного пузыря, поджелудочной железы;
– фракционное хроматическое дуоденальное зондирование с микроскопическим и биохимическим исследованием желчи;
– перроральная и внутривенная холецистография;
– сцинтиграфия желчного пузыря и желчевыводящих путей;
– чрезкожная чрезпеченочная холангиография (ЧЧХ) – с помощью иглы Хиба под контролем УЗИ игла пунктирует желчный проток и затем вводится водорастворимый контраст; эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) с манометрией СО – позволяет выявить холедохолитиаз, стриктуры СО, первичный склерозирующий холангит;
– компьютерная томография – для диагностики опухолей желчного пузыря, метастазов.
Функциональные расстройства билиарного тракта, которые приводят к формированию БС:
– первичные дискинезии, обусловливающие нарушение оттока желчи и/или панкреатического секрета в двенадцатиперстную кишку при отсутствии органических препятствий;
– дисфункция желчного пузыря;
– дисфункция сфинктера Одди;
– вторичные дискинезии билиарного тракта, сочетающиеся с органическими изменениями желчного пузыря и сфинктера Одди.
Алгоритм диагностики больного при дисфункции желчного пузыря, предствавлен на рис. 2. Алгоритм представляет собой целенаправленные действия врача по выявлению патологии ЖП и назначению соответствующего лечения или дополнительных обследований.
Дисфункция сфинктера Одди
Гладкие круговые мышцы, окружающие окончания общего желчного протока (сфинктер холедоха) и главного протока поджелудочной железы (сфинктер поджелудочной железы), и предохраняющие их на уровне Фатерова соска, называются сфинктером Одди (рис. 3).
Дисфункция СО характеризуется частичным нарушением проходимости протоков на уровне сфинктера и может иметь как органическую (структурную), так и функциональную природу (нарушение двигательной активности, тонуса сфинктера холедоха и/или панкреатического протока). Клинически дисфункция СО проявляется нарушением оттока желчи и панкреатического сока.
Стеноз СО является аномалией с частичным или полным сужением сфинктера Одди вследствие хронического воспаления и фиброза (рис. 4). Основными условиями развития стеноза являются: холедохолитиаз, панкреатит, травматические хирургические вмешательства брюшной полости, неспецифические воспалительные заболевания кишечника и редко, юкстапапиллярный дивертикул двенадцатиперстной кишки.
Дисфункция СО может привести к желчным коликам. До одной трети больных с необъяснимой желчной коликой, особенно после холецистэктомии, с не измененными внепеченочными билиарными протоками и протоками поджелудочной железы, имеют манометрические доказанные дисфункции СО. Этот тип дисфункции вызван реакцией холецистокинина, приводящей к повышению базального давления или увеличению амплитуды и частоты схваток.
В основе гипертонии СО чаще всего лежат психогенные воздействия (стрессы, эмоциональные перенапряжения), реализуемые через повышение тонуса блуждающего нерва. Алгоритм диагностики дисфункции СО представлен на рис. 5.
Клинические проявления дисфункции СО:
· эпизоды выраженной устойчивой боли. Локализованной в эпигастрии и правом верхнем квадранте живота;
· болевые эпизоды, длящиеся более 20 мин, чередующиеся с безболевым интервалом;
· повторяющиеся приступы в течение 3 и более месяцев;
· устойчивость болевого синдрома, нарушающего трудовую деятельность;
· боль может сочетаться со следующими признаками: начало после приема пищи, появление в ночные часы, присутствие тошноты и/или рвоты;
· отсутствие данных о структурных изменениях органов.
С учетом различий в клинической картине пациентов с дисфункцией СО классифицируют на три категории:
1. При изолированной дисфункции сфинктера холедоха развиваются билиарные боли. Боль локализуется в эпигастрии или правом подреберье с иррадиацией в спину или правую лопатку.
2. При преимущественном вовлечении в процесс сфинктера панкреатического протока – панкреатические. Боль локализуется в левом подреберье с иррадиацией в спину, уменьшающаяся при наклоне вперед.
3. При патологии общего сфинктера – сочетанные билиарно-панкреатические боли. Боль опоясывающая.
В настоящее время наиболее достоверным методом изучения функции СО является эндоскопическая манометрия СО. При этом возможно раздельное канюлирование холедоха и Вирсунгова протока с проведением манометрии их сфинктеров, что позволяет выделить преимущественно билиарный или панкреатический тип расстройств, а также установить этиологию рецидивирующих панкреатитов у больных, перенесших холецистэктомию и папиллотомию. Признаками дисфункции СО являются: повышение базального давления в просвете сфинктеров (выше 30–40 мм рт. ст.), повышение амплитуды и частоты фазовых сокращений (тахиоддия); увеличение частоты ретроградных сокращений.
Следует учитывать, что длительно существующие функциональные расстройства в желчевыводящей системе могут приводить в дальнейшем к гипокинезии желчного пузыря с застоем желчи, нарушению ее коллоидной стабильности, образованию БС и формированию желчных камней. Кроме того, застой желчи на фоне дисфункции СО желчного пузыря может способствовать присоединению инфекции, то есть способствует возникновению холецистита. Следующим важным моментом является предрасположенность к синдрому холестаза. Так, длительно существующий спазм СО может приводить к проявлениям холестаза, вторичному поражению печени (холестатический гепатит, вторичный билиарный цирроз).
Повышение литогенности желчи чаще всего обусловлено нарушением соотношения холестерина, желчных кислот и фосфолипидов. При наличии избытка холестерина желчь не может поддерживаться в солюбилизированном состоянии, а значит, осаждается в виде кристаллов моногидрата холестерина, создавая основу для формирования БС. При сохраненной сократительной активности желчного пузыря, агломерировавшие частицы эвакуируются в двенадцатиперстную кишку через сфинктер Одди (см. рис. 3). Таким образом, персистенция БС возможна лишь в условиях билиарной дисфункции по гипокинетическому типу [6].
Лечение билиарного сладжа
Показанием к проведению курсов консервативной терапии при БС, даже не сопровождающемся клинической симптоматикой, является стойкое его выявление, по данным УЗИ, на протяжении 3 месяцев [4].
В зависимости от особенностей клинического течения билиарного сладжа определяется и тактика ведения больных [8]:
I – не требующие лечения, так как устранение этиологического фактора приводит к регрессу БС.
II – нуждающиеся в терапевтическом лечении, ибо без соответствующего лечения БС трансформируется в желчные камни с вовлечением в патологический процесс других органов и систем.
III – нуждающиеся в хирургическом лечении, без которого возможны осложнения, требующие неотложного хирургического вмешательства, с высоким риском гнойных осложнений и летальности.
Однако выбор тактики ведения и лечения при БС должен исходить не только из особенностей клинического течения, но и диагностированных с помощью УЗИ вариантов билиарного сладжа. При БС в виде взвеси гиперэхогенных частиц (микролитах) хирургическое вмешательство не целесообразно. Исключение могут составлять лишь случаи, когда вследствие длительной персистенции БС формируются стриктура терминального отдела общего желчного протока или стенозирующий папиллит, затрудняющие отток желчи. Сгустки замазкообразной желчи могут вызывать закупорку желчных протоков в наиболее узких местах. Таковыми являются пузырный проток и дистальные отделы общего желчного протока.
Для получения максимального клинического эффекта патогенетическая терапия при БС должна оказывать влияние на следующие основные звенья билиарного литогенеза [3]:
• сопровождаться уменьшением синтеза ХС в гепатоците;
• стимулировать синтез первичных желчных кислот;
• повышать экскрецию ХС с желчью;
• восстанавливать сократительную функцию желчного пузыря;
• устранять гипертонус сфинктера Одди;
• уменьшать всасывание ХС в кишечнике;
• способствовать восстановлению кишечного транзита.
Для снижения литогенных свойств желчи за счет уменьшения синтеза холестерина в настоящее время имеется большое количество лекарственных препаратов, в число которых можно отнести современный препарат Резалют Про. Одним из свойств Резалют Про является его способность уменьшать содержание холестерина в крови и, соответственно снижать насыщенность холестерином желчи, за счет подавления синтеза холестерина в печени [1,2]. Клинический эффект терапии Резалют Про при БС в первую очередь обусловлен снижением литогенности желчи, что в конечном итоге предупреждает образование микролитов. Препарат Резалют Про назначают в дозе 2 капсулы 3 раза в сутки. Курс лечения зависит от формы билиарного сладжа. Для элиминации билиарного сладжа в виде взвеси гиперэхогенных частиц обычно достаточно месячного курса лечения. При других формах БС курс лечения более длительный, но, как правило, не превышающий трех месяцев.
Для улучшения оттока желчи традиционно применяются желчегонные препараты и, в частности, урсодеоксихолевая кислота (УДХК).
Для устранения дискинезии желчных путей, спастических болей, улучшения желчеоттока назначают симптоматическую терапию мебеверином. При наличии рефлюкса желчи в желудок рекомендуются антацидные препараты. Обобщенная схема терапии БС представлена на рис. 6.
Препарат Резалют Про стабилизируют физико-химические свойства желчи [1]. Препарат нормализует липидный обмен, снижая уровень холестерина путем повышения образования его эфиров и линолевой кислоты.
В настоящее время продолжаются пострегистрационные исследования по оценке эффективности Резалют Про у пациентов с заболеваниями гепатобилиарной и сердечно-сосудистой системы для получения доказательной базы по действию на липидный профиль.
Таким образом, наиболее оптимальной схемой в лечении билиарного сладжа в виде взвеси гиперэхогенных частиц является сочетание препаратов Резалют Про и мебеверина. Примененная схема лечения позволяет устранить явления дисхолии и нарушения моторики билиарного тракта, уменьшает сроки лечения.
Билиарный сладж: нерешенные вопросы
В последние десятилетия наблюдается дальнейший рост частоты желчнокаменной болезни (ЖКБ), которая в России выявляется у 13–20% населения [2]. При этом исследований начальной формы ЖКБ — билиарного сладжа (БС), — в литературе нет.
В последние десятилетия наблюдается дальнейший рост частоты желчнокаменной болезни (ЖКБ), которая в России выявляется у 13–20% населения [2]. При этом исследований начальной формы ЖКБ — билиарного сладжа (БС), — в литературе нет.
Не решено, является ли БС УЗИ-симптомом или болезнью, нет классификации УЗИ-форм БС, формулировок диагноза, прогноза БС, подходов к терапии, тактике ведения пациентов с БС.
Если среди практически здорового населения частота БС не превышает 5–10%, то при гепатобилиарной диспепсии билиарного типа частота БС достигает 24–74% [2].
По нашим данным, из 400 пациентов с различной патологией желудочно-кишечного тракта (ЖКТ) БС был выявлен у 192 (48%).
При избытке холестерина желчь приобретает литогенные свойства, агрегируется и осаждается, создавая основу для формирования БС и конкрементов в желчном пузыре (ЖП). В состав БС входят компоненты желчи, соли кальция и др. Все причины образования БС неизвестны, однако предрасполагающими являются те же факторы, что и при холелитиазе.
Итак, возможно рассматривать БС как начальную (возможно — обратимую) форму ЖКБ.
Клинико-эхографичекие формы и классификация БС. В последней классификации ЖКБ (III съезд Научного общества гастроэнтерологов России, 2002) БС отнесен к I стадии ЖКБ. При определении формы БС мы учитывали УЗИ-идентификацию, одновременно использовали характеристики сократительной функции ЖП (СФЖП) (метод динамической сцинтиграфии).
Начальной формой БС является эховзвесь в ЖП — легко смещаемый осадок мелких частиц. Частота ее составила 22%. Эта форма БС чаще протекает без клинических проявлений, легкообратима, СФЖП сохранена.
Наиболее часто выявляемая форма БС проявляется неоднородной желчью, сгустками, занимающими не более 2/3 ЖП. В нашей работе частота этой формы БС составила 64%. Указанная форма БС отличается рецидивирующим течением, наличием болевого и диспептического синдромов. Отмечается умеренное снижение СФЖП. Данная форма БС в нашем наблюдении прогрессировала до холелитиаза в 20% случаев.
Следующая форма БС, частота которой, по нашим данным, составила 14%, включает в себя УЗИ-проявления БС-нозологии, сочетающиеся со значительно сниженной или утраченной СФЖП («отключенный» ЖП). Мы предлагаем использовать термин «особые формы БС» с указанием вида нарушения реологии желчи. Формы заболевания значимы в определении прогноза.
К особым формам БС следует отнести микрохолелитиаз — множественные мелкие (1–2 мм) плавающие конкременты, заполняющие весь просвет ЖП, СФЖП значительно снижена. Клинически проявляется рецидивирующим, резистентным к консервативной терапии болевым синдромом. На фоне микрохолелитиаза возможно быстрое прогрессирование хронического панкреатита.
Еще одним вариантом БС являются холестериновые полипы — фиксированные к стенке ЖП несмещаемые образования с неоднородной структурой. Отмечаются боли билиарного типа, нарушения холестеринового обмена и снижение СФЖП. Холецистэктомия при этой патологии не всегда оправдана. Холестериновые полипы при отсутствии лечения приводят к быстрому (6–24 мес) формированию конкрементов в ЖП (40%).
Вариантом БС является также замазкообразная желчь, напоминающая солидное образование в ЖП. Клиническая картина варьирует, преобладают гипомоторные характеристики болевого синдрома, выраженные диспептические проявления, запоры, клиника дисбактериоза. Данный вариант БС практически полностью резистентен к консервативному лечению и более чем в 80% случаев сочетается со значительным снижением СФЖП или «отключенным» ЖП.
Авторы предлагают вариант рабочей классификации БС:
По УЗИ-форме БС: эховзвесь — начальные проявления БС; БС-сгустки; особые формы БС (микрохолелитиаз, холестериновые полипы ЖП, замазкообразная желчь при «отключенном» ЖП).
По состоянию СФЖП: с сохраненной СФЖП; со сниженной СФЖП; отключенный ЖП.
По сочетанию с холелитиазом: без конкрементов в ЖП; с конкрементами в ЖП.
Вышеизложенная классификация выделяют опорные позиции для формулировки полноценного клинического диагноза; варианты клинической картины требуют уточнения.
Клиническая картина БС с позиции III Римских критериев. Клиническая картина у пациентов с БС может отсутствовать или проявляться диспепсией, болями билиарного, панкреатического типа. Авторы полагают, что все клинические проявления при БС обусловлены наличием функциональных расстройств сфинктера Одди (СФО) и ЖП.
В III Римских критериях функциональная билиарная патология подразделяется на: E1. Функциональное расстройство ЖП (ФРЖП); Е2. Функциональное билиарное расстройство сфинктера Одди (билиарное ФРСО); Е3. Функциональное панкреатическое расстройство сфинктера Одди (панкреатическое ФРСО) [5].
К общим диагностическим критериям функциональных расстройств ЖП и СФО относятся эпизоды болей продолжительностью не менее 6 мес до установления диагноза и проявляющиеся не менее 3 мес, локализованных в эпигастрии и/или в правом верхнем квадранте живота, а также: продолжительность эпизодов болей 30 мин и более; рецидивы болей; интенсивность болей умеренная или сильная — вплоть до госпитализации; боль не уменьшается после стула, при перемене положения, после приема антацидов.
Подтверждающие критерии — боли могут сочетаться с одним или более из следующих симптомов: тошнота или рвота; иррадиация в спину и/или правую подлопаточную область; пробуждение пациента в середине ночи.
Е1. Функциональное расстройство ЖП. ФРЖП манифестируется билиарными болями, связано с метаболическими нарушениями (гиперсатурация желчи холестерином) или с первичным нарушением моторики ЖП. Диагностические критерии ФРЖП: нормальные показатели печеночных ферментов, конъюгированного билирубина и амилазы/липазы. Дополнительными тестами являются фиброгастродуоденоскопия (ФГДС) и оценка СФЖП. Опорожнение ЖП выражается как фракция выброса (ФВ), измеряется в процентах. Низкая ФВ ЖП в отсутствие холелитиаза позволяет идентифицировать пациентов с первичной дисфункцией ЖП.
В Риме был предложен алгоритм ведения пациентов с указанной патологией с учетом СФЖП (рис. 1).
Косвенным подтверждением правильности диагноза является отсутствие рецидива болей в течение 12 мес после холецистэктомии.
Е2. Функциональное расстройство сфинктера Одди. ФРСО — расстройства моторики СФО, сопровождающиеся болью, повышением уровня печеночных или панкреатических ферментов, дилатацией общего желчного протока или эпизодами панкреатита (рис. 2). Наличие ФРСО предполагается у больных, перенесших холецистэктомию; при идиопатическом панкреатите; рецидивирующих билиарных коликах у больных с неизмененным ЖП и холедохом и нормальным составом пузырной желчи. ФРСО не исключает возможности сочетания с БС.
Е3. Диагностические критерии панкреатического ФРСО (рис. 3): критерии функциональных расстройств ЖП и СФО, повышение амилазы/липазы.
Рабочую классификацию БС можно дополнить разделом по сочетанию БС с клиническими проявлениями; без клинических проявлений (латентное); с клиническими проявлениями (билиарное или панкреатическое ФРСО, ФРЖП); под маской других заболеваний (хронического панкреатита, калькулезного холецистита, хронического гепатита и др.); резистентное к медикаментозной терапии.
Итак, нами определены опорные позиции диагноза, включающие: характеристику клинической картины; наличие изменений биохимических показателей (печеночные ферменты, билирубин, амилаза, липаза); оценку состояния СФО, ЖП (деформации, перегибы, СФЖП, конкременты и т. д.) и поджелудочной железы по данным инструментальных исследований; вид БС.
Следует учитывать, что функциональная патология является диагнозом исключения.
Предлагаемые авторами примеры формулировок диагноза:
Предлагаемые формулировки диагнозов носят дискуссионный характер.
Лечение БС
В связи с вышесказанным не вызывает сомнения, что все пациенты с БС нуждаются в наблюдении и терапии [3]. Мы считаем, что, аналогично существующим терапевтическим подходам у пациентов с ЖКБ, задачами терапии для больных с БС можно назвать следующие: улучшение реологических свойств желчи; нормализацию моторики ЖП, СФО, тонкой кишки; восстановление нормального состава кишечной микрофлоры; нормализацию пищеварения и всасывания.
Улучшение реологических свойств желчи. Вопросы улучшения реологических свойств желчи составляют основу программы лечения при данной патологии. С точки зрения патогенетических механизмов, участвующих в формировании БС, идеальными являются лекарственные средства, которые влияют на основные звенья билиарного литогенеза. К таким средствам, напрямую действующим на эти звенья, относятся препараты желчных кислот. Ряд исследователей рассматривает проведение литолитической терапии БС с помощью препаратов желчных кислот. Показанием при этом служит его стойкое выявление по данным УЗИ на протяжении 3 мес даже при отсутствии клинической симптоматики [8].
В настоящее время из указанной фармакологической группы в клинической практике активно применяются препараты урсодеоксихолевой кислоты (УДХК). Именно они являются основой лечения пациентов с БС.
Среди общего пула желчных кислот доля УДХК в норме не превышает 5%, тогда как при трехмесячном (и более) пероральном приеме препарата УДХК становится доминирующей, составляя более 60% от всех желчных кислот. Таким образом, с помощью этого лекарственного средства можно добиться быстрого и значительного изменения физико-химических свойств одной из сред человеческого организма — желчи. УДХК действует на разные этапы метаболизма холестерина и синтеза желчи. Так, она тормозит всасывание холестерина в кишечнике, оказывает ингибирующее влияние на синтез холестерина, образует жидкие, растворимые кристаллы с холестерином [7].
Следует заметить, что в материалах III Римского консенсуса относительно лечения дисфункций ЖП и СФО обсуждалась потенциальная профилактическая роль УДХК в отношении развития ЖКБ и лечения ее начальной стадии. Авторы Римских критериев в заключительной части документа, намечая перспективы лечения в данной области, отмечают, что УДХК имеет наиболее значимый терапевтический потенциал. Кроме этого, говоря уже об известных эффектах, они сообщили еще об одном положительном аспекте ее применения, который заключается в том, что данная гидрофильная кислота не только уменьшает избыток холестерина в мышечных клетках ЖП с литогенной желчью, но и нормализует эффекты окислительного стресса. Исходя из этого, она может быть применима и к лечению функциональных расстройств ЖП, связанных с ранней стадией заболевания [5].
Продолжительность курса лечения зависит от выраженности клинической картины и формы БС. Для БС в виде эховзвеси обычно достаточно месячного курса урсотерапии. При других формах курс лечения более длительный, но, как правило, не превышает 12 мес.
Наш собственный опыт лечения больных с БС с помощью препарата УДХК базируется на использовании препарата Урсосан. Препарат назначали в виде постепенного (по переносимости) повышения дозы до эффективной — 15 мг на 1 кг массы тела, с однократным приемом через час после ужина. Срок лечения не превышал 6–12 мес. На фоне терапии оценивали динамику клинических симптомов, а по данным УЗИ — макроскопическую картину содержимого ЖП, его объем и ФВ.
На фоне лечения у всех больных отмечалась положительная динамика: исчезали или уменьшались боли в правом подреберье, купировались симптомы билиарной диспепсии. Побочных эффектов не было отмечено ни в одном случае, при биохимическом исследовании крови отклонений от нормы не регистрировалось. Исследование базального объема ЖП свидетельствовало о значимом холеретическом эффекте Урсосана, достигающего своего максимума через 10 дней лечения в максимальной дозе у 90% пациентов. Урсотерапия способствовала восстановлению СФЖП, так как на фоне его приема увеличивались ФВ и коэффициент опорожнения ЖП. Ни у одного из пациентов, проходящих лечение, не было зарегистрировано развития холецистолитиаза и острого панкреонекроза. Важно отметить, что для избежания манифестации болевого синдрома предварительно в течение 1–2 нед назначались селективные спазмолитики, о которых изложено ниже.
У всех больных с эховзвесью БС исчезал к концу первого месяца лечения, в то время как БС в виде сгустков требовал более длительной терапии. Эффективность 6-месячного курса при наличии этого вида патологии составила 85%. Наиболее резистентными к литолитической терапии оказались особые формы БС, что в ряде случаев требовало увеличения дозы УДХК до 20 мг на 1 кг массы тела и удлинения сроков лечения.
Нормализация моторики ЖП, СФО, тонкой кишки. Нарушения моторики болевого синдрома обусловливают целесообразность применения при билиарном ФРСО, ФРЖП и БС препаратов со спазмолитическим действием.
В ряду миотропных спазмолитиков следует отметить препарат мебеверин (Дюспаталин). В отличие от неселективных спазмолитиков он приводит к кратковременному выходу ионов калия из клетки, купирует спазм, но не вызывает гипотонию гладкой мускулатуры, что особенно актуально при сочетании сниженной СФЖП и гипертонуса СФО. Препарат эффективен при купировании болей, дискомфорта и нарушений стула у больных с начальной стадией ЖКБ.
При панкреатическом ФРСО механизм возникновения боли связан с повышением давления в мелких протоках поджелудочной железы. К лечению пациентов с панкреатическим ФРСО, кроме спазмолитиков добавляют препараты с секретолитическим действием: холиноблокаторы, и/или блокаторы протонной помпы, и/или Н2-гистаминоблокаторы.
При неэффективности спазмолитической терапии используют эндоскопические методы (сфинктеропапиллотомию). В материалах Римского консенсуса сфинктеропапиллотомию рекомендуется проводить при стенозе СФО; сопутствующем рецидивирующем панкреатите; отсутствии эффекта от консервативной терапии БС и прогрессировании изменений в ЖП; при особых формах БС (в некоторых случаях).
В результате анализа нами были определены показания к эндоскопическому и хирургическому лечению (табл.).
До 2 баллов — операция не рекомендована; 3–4 балла — относительные показания (после медикаментозного лечения); 5–6 баллов — абсолютные показания.
Восстановление нормального состава кишечной микрофлоры при БС. Антибактериальные препараты рекомендуются только при верифицированной чувствительной условно-патогенной флоре в кишечнике. По нашим данным, частота кишечного дисбактериоза в группе с БС была более 70%.
Препаратами выбора при этом считали фторхинолоны первого поколения (ципрофлоксацин) (накапливаются в желчи, эффект вторичного прохождения через ЖКТ); используются и невсасывающиеся в кишечнике антисептики (Рифаксимин).
При отсутствии показаний к антибиотикам кишечную санацию следует проводить пребиотиками. Препаратами выбора в данном случае являются Эубикор и/или Дюфалак (лактулоза).
У больных с БС, дополнительно получающих Эубикор, уменьшается выраженность дисбактериоза, проявлений метаболического синдрома и дислипопротеидемии, что улучшает реологию желчи.
Дюфалак реализует свое действие в толстой кишке, способствует нарастанию биомассы сахаролитической флоры, увеличению объема кишечного содержимого. Кроме этого, препарат обладает слабительным действием [4].
Нормализация пищеварения и всасывания. Антациды повышают интрадуоденальный уровень рН, связывают органические и деконъюгированные желчные кислоты, уменьшая секреторную диарею. Препаратами выбора являются антациды с сорбционным эффектом типа Фосфалюгеля.
Показаниями для назначения полиферментных препаратов у пациентов с БС являются: повреждение поджелудочной железы при дуоденальной гипертензии, повышении давления в протоках поджелудочной железы; нарушение эмульгации жиров, активирования панкреатических протеолитических ферментов. В данной группе рекомендуются препараты без желчных кислот с адекватным содержанием по липазе и протеазам в минимикросферической форме — Креон 10000 и 25000 ЕД.
Итак, в лечении пациентов с БС целесообразно последовательное назначение различных групп препаратов, поэтому при наличии клинических проявлений у пациентов с БС варианты ступенчатой и симптоматической терапии должны быть адаптированы индивидуально к больному.
Ориентировочные схемы лечения пациентов с БС
Далее рекомендуется проведение поддерживающей терапии Урсосаном по 1–2 капсулы 1 раз в день в течение 3 мес (2 курса в год продолжительностью до нескольких лет).
I ступень: Полиферментный препарат Креон 10000 — по 1 капсуле 3 раза в день с пищей, длительность курса 2–4 нед; спазмолитик Дюспаталин — по 1 капсуле 2 раза в день за 20 мин до завтрака и ужина, длительность курса — 2–4 нед.
При билиарном типе расстройств СФО, как правило, назначают антациды — Фосфалюгель по 1 пакетику через час после еды и на ночь, длительность курса — 2–4 нед.
При панкреатическом типе ФРСО рекомендуются: холинолитики — Бускопан по 1 таблетке 3 раза в день за 30 мин до еды, курс лечения — 4 нед, и/или блокаторы протонной помпы — Париет — 10–20 мг 1 раз в день утром, курс — 4 нед, и/или Н2-гистаминоблокаторы — Фамосан — 20 мг на ночь, курс — 4 нед.
II ступень: Пребиотики — Эубикор по 2 пакетика 3 раза в день, курс — 3–6 мес и/или Дюфалак по 3–5 мл 1 раз в день с утра до еды, 200 мл на курс; по показаниям — антибиотик ципрофлоксацин, по 500 мг 2 раза в день, курс — 5–7 дней.
III ступень: Воздействие на реологию желчи — Урсосан — 15 мг/кг 1 раз в день, длительность лечения определяется индивидуально: от 3 мес до нескольких лет, при необходимости — в комбинации со спазмолитиком (Дюспаталин), курс — 4–8 нед.
Далее рекомендуется проведение поддерживающей терапии Урсосаном по 1–2 капсулы 1 раз в день сроком 3 мес, 2 курса в год продолжительностью до нескольких лет.
В заключение хотелось бы отметить: несмотря на то, что у пациентов с изменениями реологии желчи нет правил формулировки диагноза, стандартов диагностики и лечения, данное состояние является «бомбой» как замедленного действия в виде прогрессирования ЖКБ, хронического панкреатита и других заболеваний ЖКТ, так и взрывного характера, когда БС служит фоном для панкреонекроза. Поэтому рассматриваемые в рамках статьи вопросы требуют тщательного обсуждения с принятием решений для внедрения в клиническую практику.
Литература
М.: ГЭОТАР-МЕД, 2002. С. 676.
С. Н. Мехтиев, доктор медицинских наук, профессор
В. Б. Гриневич, доктор медицинских наук, профессор
Ю. А. Кравчук, кандидат медицинских наук
Р. Н. Богданов
Военно-медицинская академия им. С. М. Кирова, Санкт-Петербург
.gif)
