Ацетилцистеин для чего организму
Перспективные направления клинического применения N-ацетилцистеина
Опубликовано в журнале:
«Фарматека», 2008, № 4, с. 48-52
В клинической практике N-ацетилцистеин (N-АЦ) традиционно применяют в качестве отхаркивающего и противовоспалительного препарата. В последние годы выявлены новые механизмы антиоксидантного, глутатион-заместительного, детоксицирующего действия N-АЦ. Это позволило использовать его для лечения интоксикаций (ацетаминофеном, свинцом и т. д.), профилактики и терапии артериальной гипертензии, атеросклероза, токсических реакций на введение рентгеноконтрастных веществ и химиотерапию. В созданном ВОЗ реестре клинических испытаний эффективность N-АЦ изучают преимущественно при контраст-индуцированной нефропатии, кардиохирургических вмешательствах, лечении хронической обструктивной болезни легких, интоксикаций, онкологических заболеваний, сахарного диабета.
N-ацетилцистеин (N-АЦ) используют в клинической практике уже несколько десятков лет, причем в последние годы спектр показаний к его примененению расширяется и помимо традиционных – в качестве отхаркивающего и противовоспалительного препарата – включает новые направления, связанные с антиоксидантным и детоксицирующим действиями.
Среди клинических испытаний N-АЦ, зарегистрированных в реестре ВОЗ [1], почти треть посвящена применению препарата для профилактики контраст-индуцированной нефропатии – КИН (см. таблицу), в основном при различных кардиохирургических вмешательствах и манипуляциях на периферических артериях, проводимых в т. ч. и на фоне почечной недостаточности. Препарат применяют также при лечении собственно почечной недостаточности (10 % исследований), причем как на додиализной стадии, так и при диализе. В целом нефрологические аспекты выявлены почти в половине всех исследований. Использованию N-АЦ в пульмонологии посвящена только восьмая часть зарегистрированных в реестре исследований, в основном – его традиционному применению при бронхитах; препарат испытывают также при фиброзирующем альвеолите и для лечения ночного апноэ. Кроме того, активно изучают возможность использования N-АЦ при широком спектре интоксикаций (суммарно 16 % исследований), в онкологии, эндокринологии, психиатрии, акушерстве, при инфекциях.
Таблица Направления клинических испытаний N-АЦ
| Тема исследований | N (%) |
| Контраст-индуцированная нефропатия, в т. ч.: | 19 (32) |
| — аортокоронарное шунтирование | 4 |
| — профилактика острой почечной недостаточности | 1 |
| — профилактика хронической почечной недостаточности | 1 |
| — кардиохирургические вмешательства без уточнения | 5 |
| — катетеризация сердца | 2 |
| — периферическая ангиография | 3 |
| Пульмонология, в т. ч.: | 7 (12) |
| — фиброзирующий альвеолит | 1 |
| — хроническая обструктивная болезнь легких | 3 |
| — ночное апноэ | 1 |
| — бронхит | 2 |
| Хроническая почечная недостаточность | 6 (10) |
| Интоксикация лекарствами, в т. ч.: | 5 (8) |
| — ацетаминофен | 1 |
| — антагонисты N-метил-D-аспартат (NMDA) рецепторов | 1 |
| — аминогликозиды | 1 |
| — противотуберкулезные препараты | 1 |
| Интоксикация другими веществами, в т.ч.: | 5 (8) |
| — алкоголем | 1 |
| — частицами дизельного выхлопа | 1 |
| — кокаином | 1 |
| Онкология | 4 (7) |
| Сахарный диабет | 4 (7) |
| Наследственные заболевания | 2 (3) |
| Острая печеночная недостаточность | 2 (3) |
| Психиатрия | 2 (3) |
| Акушерство | 2 (3) |
| Гипербарическая оксигенация | 1 (2) |
| Малярия | 1 (2) |
| Итого | 59 (100) |
Столь широкий диапазон применения N-АЦ обоснован новыми патофизиологическими данными о механизмах действия этого препарата.
Новые механизмы действия N-АЦ
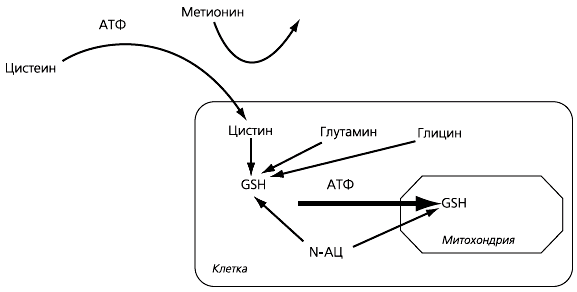
N-АЦ – производное незаменимой серосодержащей аминокислоты метионина, входящей в состав ряда пищевых продуктов (например, животного белка и бобовых). Главная функция метионина в организме – служить основным источником сульфгидрильных групп, входящих в состав цистеина. Эти группы разрушают активные формы кислорода (АФК), вызывающие большое количество повреждений. Цистеин поступает в клетки с помощью нескольких высокоактивных АТФ-зависимых переносчиков; особенно много их в клетках печени, кишечника, канальцев почек (поэтому при снижении содержания цистеина эти органы страдают в первую очередь).
Потребность организма здорового взрослого человека в метионине составляет 1,1 г/сут [2], она повышена у детей и, как предполагают, у пожилых. Однако одно из производных метио-нина – гомоцистеин – способствует развитию атеросклероза, поэтому увеличение суточного потребления метионина у пожилых может оказаться нежелательным [3].
В то же время N-АЦ хорошо всасывается и легко проникает в клетки (после приема внутрь в клетках оказывается практически 90 % вещества [4]). Терапевтический диапазон N-АЦ достаточно широк: в эксперименте на крысах токсического действия не вызывало назначение даже 1000 мг/кг препарата (что соответствует дозе 70 г/сут для человека весом 70 кг) [5]. Внутривенное введение N-АЦ здоровым добровольцам в дозе 160 мг/кг (11 г/сут для человека весом 70 кг) несколько снижало содержание витамин К-зависимых факторов свертывания, однако свертывание крови при этом не нарушалось [6]. Тем не менее при кровотечениях N-АЦ назначать не рекомендуют. В клинических условиях прием высоких доз препарата приводил в основном к желудочно-кишечным расстройствам, в редких случаях — к появлению высыпаний; внутривенное введение (в дозах до 150 мг/кг в течение 15 минут) сопровождалось появлением отеков и тахикардии [7]. В одном наблюдении при ошибочном введении препарата в дозе 2450 мг/кг развился эпилептический припадок и пациент погиб [8].
В цитоплазме клеток из цистеина (или N-АЦ), глутамата и глицина син-теризуется трипептид глутатион, причем скорость этого процесса зависит именно от поступления цистеина. Содержание глутатиона в клетке в сотни раз выше, чем цистеина; наиболее высоко оно в клетках печени и кишечника. Глутатион синтезируется в цитоплазме, и для его переноса в органеллы с наиболее активным уровнем окислительных процессов (а значит, и образования АФК) – митохондрии – также требуется переносчик и расходуется АТФ (рис. 1). N-АЦ проникает в митохондрии легче, поэтому его преимущества наиболее ярко проявляются в клетках, где транспортные системы работают с высокой нагрузкой и в первую очередь страдают при патологических процессах, например в клетках канальцев почек.
Рис. 1. Роль N-ацетилцистеина в синтезе глутатиона (GSH)
Основная функция глутатиона – инактивировать АФК в реакции восстановления, и при ее нарушении развивается повреждающий клетку оксидантный стресс. Процессы восстановления/окисления глутатиона являются ферментативными, причем на них оказывают влияние АФК, многие токсические вещества, дефицит селена (необходимого для функционирования фермента глутатионпероксидазы). N-АЦ также содержит SH-группу и способен инактивировать АФК, поэтому его применение обеспечивает помимо восполнения дефицита глутатиона и непосредственное антиоксидантное действие (рис. 2).
Рис. 2. Механизмы оксидантного стресса и протективные эффекты N-ацетилцистеина
Нарушение инактивации АФК приводит к разнообразным последствиям.
В частности, оно вызывает перекисное окисление липидов мембран, в результате чего эти мембраны разрушаются (при этом образуется малоновый диальдегид, содержание которого можно определить в плазме и моче) и клетки погибают. Наиболее значимы эти процессы для тканей с высоким содержанием липидов, например тканей головного мозга и печени; в то же время показано, что введение N-АЦ снижает образование малонового диальдегида и клетки живут дольше [9].
Неблагоприятное действие АФК усиливается, если они действуют сочетанно с другими повреждающими факторами, как происходит при многих интоксикациях, например тяжелыми металлами (свинцом, кадмием, мышьяком) [10, 12]. Все эти металлы вызывают оксидантный стресс, а их длительное воздействие приводит к образованию опухолей кожи, легких, почек. Показано, что терапия N-АЦ способствует их более активному выведению, причем при острой интоксикации кадмием N-АЦ в сочетании со специфическим антидотом действовал статистически значимо активнее, чем цистеин [11].
Под влиянием АФК липопротеины низкой плотности (ЛПНП) окисляются и связываются с гликопротеином апо (а), образуя липопротеин (а); макрофаги сосудистой стенки поглощают окисленные ЛПНП и липопротеин (а), в результате чего формируются атеросклеротические бляшки. Показано, что N-АЦ предотвращает окисление ЛПНП, разрывает дисульфидные связи в молекуле липопротеина (а) и тем самым расщепляет и инактивирует его. Более того, из всех пищевых веществ именно N-АЦ наиболее активно способствует снижению уровня липопротеина (а), уменьшая его почти на 70 % [13]. Следует отметить, что введение N-АЦ способствует повышению уровня NO. Все эти факты стали одной из причин активного изучения N-АЦ в кардиологии в последние годы.
Клинические испытания и применение N-АЦ
КИН считается третьей по частоте причиной острой почечной недостаточности у госпитализированных пациентов, причем механизм ее развития включает как непосредственное токсическое повреждение клеток канальцев почек, так и преходящую вазоконстрикцию. Особенно часто это поражение развивается при чрескожных коронарных вмешательствах при остром инфаркте миокарда. Это делает вполне обоснованным проведение в данной ситуации клинических испытаний N-АЦ. В проспективном исследовании препарата у 354 больных в первые 12 часов развития инфаркта миокарда с подъемом сегмента ST (средний возраст – 62 ± 12 лет; 80 % мужчины) N-АЦ назначали в стандартной (600 мг внутривенно струйно перед вмешательством и по 600 мг внутрь 2 раза в сутки в течение 48 часов, общая доза – 3000 мг; n = 115) или высокой дозе (1200 мг внутривенно струйно, затем внутрь по 1200 мг 2 раза в сутки в те же сроки, общая доза – 6000 мг; n = 118). Пациентам контрольной группы (n = 119) рандомизированно назначали плацебо [14].
Частота развития КИН составила в целом 19 %; независимыми факторами ее риска были исходные скорость клубочковой фильтрации почек ≤ 60 мл/мин и фракция выброса сердца ≤ 40 %. Отношение шансов развития КИН в контрольной группе по сравнению с группами N-АЦ составило: 2,60 – для стандартной (р = 0,007) и 5,78 – для высокой доз препарата (р Среди традиционных областей клинического применения N-АЦ остается хроническая обструктивная болезнь легких (ХОБЛ). В 1997–2005 гг. в Европе было проведено крупное исследование BRONCUS с участием 523 пациентов с ХОБЛ, связанным с курением [15]. Больным рандомизированно назначали N-АЦ по 600 мг/сут (n = 256) или плацебо (n = 267). Определяли динамику снижения объема форсированного выдоха за 1 секунду (ОФВ1) и частоту обострений заболевания, дополнительно оценивали качество жизни. Большинство больных выбыли из исследования преждевременно, причинами отказа от терапии были несоблюдение режима приема препарата и развитие побочных эффектов (чаще – в группе плацебо). В целом длительный прием N-АЦ в дозе по 600 мг/сут не изменял динамики снижения ОФВ1 и жизненной емкости легких, не влиял на частоту обострения ХОБЛ и качество жизни больных. Отмечены тенденции к терапевтическому эффекту терапии препаратом у пациентов, не принимавших ингаляционные стероиды, а также к уменьшению выраженности эмфиземы легких. В более ранних работах не было продемонстрировано положительного влияния N-АЦ при лечении обострений ХОБЛ (добавление к терапии стероидами и бронходилаторами) [16]. Следует, однако, отметить, что препарат применяли в невысоких дозах, а в недавно вышедшей Стратегии диагностики, лечения и профилактики ХОБЛ (GOLD, 2006) данные об эффективности N-АЦ отнесены к группе доказательности В и подчеркивается его эффективность у пациентов, не получавших ингаляционные стероиды.
При идиопатическом фиброзирующем альвеолите, сопровождавшемся активным воспалением в интерстиции легких с активацией выработки АФК, приводящим к фиброзу, применение N-АЦ изучали в крупном рандомизированном многоцентровом исследовании IFIGENIA (Idiopathic Pulmonary Fibrosis International Group Exploring N-Acetylcysteine I Annual) [17]. В исследовании участвовали 182 больных, получавших стандартную терапию преднизолоном и азатиоприном, которым рандомизированно назначали N-АЦ по 600 мг 3 раза в сутки (n = 92) или плацебо (n = 90). Через 12 месяцев лечения N-АЦ отмечено достоверное повышение жизненной емкости легких на 0,18 л (при 95 % доверительном интервале от 0,03 до 0,32), или на 9 % (p = 0,02), а также диффузионной способности легких на 0,75 ммоль/мин/кПа (при 95 % доверительном интервале от 0,27 до 1,23; p = 0,0003) по сравнению с плацебо. За время наблюдения исследователи не отметили различий между группами по смертности.
В отношении развития нежелательных эффектов значимых различий также не отмечено, за исключением миелотоксического действия высоких доз N-АЦ (p = 0,03). При этом авторы подчеркивают, что статистическая мощность исследования для оценки влияния N-АЦ на клинические конечные точки была недостаточной, а обнаруженное влияние на показатели прогрессирования заболевания позволяет рекомендовать его применение в составе комбинированной терапии идиопатического фиброзирующего альвеолита. Клинически сходно с идиопатическим фиброзирующим альвеолитом протекает редкий наследственный синдром Хермански–Пудлака (Hermansky–Pudlak); для его лечения N-АЦ предложено применять не в качестве монотерапии (оказавшейся малоэффективной), а в составе комбинированного лечения. В настоящее время начато исследование сочетания терапии N-АЦ с правастатином, лозартаном, зилеутоном, эритромицином [18]. Авторы исследования предлагают проводить терапию фиброзирующего альвеолита с применением многокомпонентных лекарственных схем, аналогично тому, как это делается при лечении онкологических заболеваний.
N-АЦ применяют также при интоксикации различными веществами: парацетамолом, паракватом, четырех-хлористым углеродом, хлороформом, моноксидом углерода, этиловым спиртом; а также для уменьшения побочных эффектов ряда лекарственных препаратов (доксорубицина, вальпро-евой кислоты, ифосфамида, цисплатина). Наиболее убедительные данные об эффективности N-АЦ, подтвержденные в клинических испытаниях, получены в отношении терапии отравления парацетамолом. При интоксикации парацетамол на 90 % метаболизируется в печени системой цитохрома Р450, функционирование которой сопровождается образованием большого количества АФК. Активация этой системы приводит к быстрому истощению в печени запасов глутатиона, что вызывает цитолиз гепатоцитов. N-АЦ инактивирует АФК, стимулирует образование глутатиона, а возможно, и непосредственно метаболизирует парацетамол. Этим может объясняться наибольшая эффективность препарата при введении в первые 8 часов после отравления. Препарат рекомендуют вводить в дозе 140 мг/кг внутрь однократно, затем по 70 мг/кг внутрь каждые 4 часа до 17 раз либо внутривенно до 2400 мг/сут. В США N-АЦ внутривенно вводить не принято, хотя это безопасно и эффективно [19].
В целом при мета-анализе 46 плацебо-контролируемых клинических испытаний N-АЦ при приеме внутрь выявлено, что он оказывал положительное действие в отношении конечных критериев оценки и/или качества жизни пациента в двух третях исследований [20]. Это позволяет надеяться, что в ближайшие годы спектр областей клинического применения N-ацетилцистеина значительно расширится.
Ацетилцистеин в лечении инфекций нижних дыхательных путей у взрослых
Рассматриваются различные аспекты действия ацетилцистеина при лечении острых и хронических воспалительных заболеваний нижних дыхательных путей. Приводятся результаты исследований ацетилцистеина и механизм его действия на биопленки. Описаны правила приема
Different aspects of the action of acetylcysteine in the treatment of acute and chronic inflammatory diseases of the lower respiratory tract have been analyzed. It gives the results of investigations of acetylcysteine and the mechanism of its influence on biofilms. The paper describes the rules of administration for mucolytics.
Воспалительный процесс в нижних дыхательных путях (пневмонии, острые и хронические бронхиты, хроническая обструктивная болезнь легких) сопровождается нарушением мукоцилиарного клиренса, который является важным механизмом очищения бронхиального дерева. Функция мукоцилиарного аппарата заключается во взаимодействии ресничек цилиарного эпителия с секретом бокаловидных клеток эпителиальной выстилки бронхов и белково-слизистых желез. Оказавшиеся в бронхах инородные частицы вследствие движения ресничек выводятся, что препятствует развитию инфекции [1].
При воспалении дыхательных путей развивается гиперемия бронхов, увеличивается количество бокаловидных клеток, которые продуцируют более густой, вязкий секрет, чем железы. Этой слизью обволакиваются реснички. Вследствие того, что изменяются реологические свойства бронхиального секрета и угнетается функция реснитчатого эпителия, эффективность мукоцилиарного клиренса снижается. В бронхах собирается густой, вязкий секрет, что в свою очередь обусловливает увеличение микробной колонизации бронхиального дерева. Усиление кашля не приводит к адекватному очищению бронхов.
По этой причине в терапии острых и хронических заболеваний нижних дыхательных путей, помимо этиологического лечения, важное место занимает патогенетическая терапия. Для улучшения дренажной функции бронхов и выведения мокроты применяются мукоактивные лекарственные средства. Существует несколько классификаций мукоактивных препаратов. Для практического применения наиболее удобно выделять две основные группы препаратов, используемых с целью выведения мокроты [2, 3]:
I. Секретомоторные (стимулируют отхаркивание).
II. Муколитические (бронхосекретолитики).
Секретомоторные, или отхаркивающие, средства усиливают перистальтику бронхов и повышают функциональную активность мерцательного эпителия бронхов, увеличивают работу бронхиальных желез. Действие этих препаратов связано с раздражением рецепторов желудка и рефлекторным стимулированием дыхательного и кашлевого центра. Они применяются в основном при продуктивном кашле для улучшения откашливания. В настоящее время использование секретомоторных, усиливающих отхаркивание, средств (как рефлекторного, так и резорбтивного действия) ограничено, особенно при наличии густого, вязкого секрета, т. к. их муколитический эффект слабый. При передозировке указанных препаратов могут возникнуть позывы на рвоту и усиление рвотного рефлекса. Они противопоказаны при язвенной болезни желудка и двенадцатиперстной кишки [2].
Из муколитических лекарственных средств практически не используются протеолитические ферменты в связи с возможностью развития аллергических реакций, бронхоспазма.
В настоящее время наиболее широкое применение нашли синтетические муколитические препараты: ацетилцистеин (АЦ), амброксол, карбоцистеин. Однако следует отметить, что из указанных препаратов только АЦ обладает прямым муколитичесим действием.
АЦ является производным L-цистеина, в его молекуле содержатся свободные сульфгидрильные группы. Свободные сульфгидрильные группы разрывают дисульфидные связи кислых мукополисахаридов мокроты. Это приводит к деполимеризации макромолеул мукопротеидов и, соответственно, к снижению вязкости слизи и уменьшению ее адгезии. Таким образом, АЦ улучшает отхождение мокроты за счет прямого действия на реологические свойства секрета. Муколитический эффект АЦ увеличивается с возрастанием значения pH мокроты. Наибольшее муколитическое действие АЦ отмечается при pH = 7,0–9,0 [4].
Важной для практического использования особенностью АЦ является сохранение его муколитического действия при любом виде мокроты — слизистой, слизисто-гнойной и гнойной.
При этом под влиянием АЦ увеличивается и скорость мукоцилиарного клиренса. Данный эффект позволяет говорить об АЦ не только как о муколитике, но и как о мукокинетике. Кроме того, в результате действия АЦ потенцируется секреция бокаловидными клетками менее вязких сиаломуцинов: увеличивается содержание золя. Тем самым восстанавливается функция мерцательного эпителия, который уже самостоятельно может элиминировать слизь из дыхательных путей. Таким образом, АЦ оказывает и мукорегуляторное действие [5, 6].
В последние годы появились работы, в которых показана способность АЦ снижать образование биопленки бактерий и грибов, а также разрушать зрелые биопленки. Указанный эффект связывают с влиянием АЦ, как антиоксиданта, на метаболизм клеток бактерий, продукцию экзополисахаридов — главного компонента матрикса биопленки. АЦ может непосредственно разрушать дисульфидные связи энзимов бактерий, которые участвуют в образовании или их экскреции [7].
В исследованиях также показано, что АЦ способен угнетать рост Staphylococcus aureus, Pseudomonas aeruginosa, Klebsiella pneumonia, Enterobacter spp. и др. бактерий. При этом АЦ более активен, чем амброксол и карбоцистеин. Так, например, активность по уменьшению жизнеспособности Staphylococcus aureus у АЦ в 6–7 раз выше, чем у амброксола и бромгексина [6].
Такое антибактериальное действие связывают с конкурентным угнетением утилизации аминокислоты цистеина бактериями и способностью сульфгидрильных групп АЦ взаимодействовать с белками микроорганизмов. Показано, что сочетанное назначение антибиотиков и АЦ увеличивает их антибактериальное действие. В эксперименте указанный эффект доказан для таких антибиотиков, как ципрофлоксацин, рифампицин, карбенициллин, гентамицин и др. [7].
В настоящее время в клинической практике при лечении острых и хронических заболеваний органов дыхания используется еще одно очень важное свойство АЦ — антиоксидантная и антитоксическая активность.
В экспериментах доказано, что АЦ снижает повреждающее действие практически всех указанных выше факторов оксидативного стресса. АЦ оказывает как прямой, так и непрямой антиоксидантный эффект. Прямое антиоксидантное действие АЦ связано с наличием в его молекуле свободной тиоловой сульфгидрильной группы, которая легко отдает водород, нейтрализуя окислительные радикалы. Непрямое антиоксидантное действие АЦ обусловлено тем, что он является предшественником трипептида глутатиона — основного фактора защиты от воздействия токсических внутренних и внешних агентов, компонентов табачного дыма и других веществ, загрязняющих воздух. Синтез глутатиона зависит от наличия цистеина. Назначение больному АЦ обусловливает поступление цистеина для поддержания необходимого уровня глутатиона в организме.
Изучение действия АЦ в клинике показало возможности АЦ снижать образование О2, инициированное табачным дымом, тормозить продукцию эозинофильно-катионного протеина, лактоферрина, антихимотрипсина, а также восстанавливать нормальную клеточность бронхоальвеолярной жидкости [9].
Во многих работах доказано, что длительный прием АЦ в дозе 400–600 мг в сутки снижает частоту обострений хронических бронхитов, а также среднетяжелых и тяжелых обострений ХОБЛ с улучшением у больных показателей функции внешнего дыхания [10].
Не менее чем в 9 рандомизированных, плацебо-контролируемых исследованиях также показано, что профилактический прием АЦ на протяжении 3–6 месяцев у больных ХОБЛ снижал частоту, продолжительность и тяжесть обострений заболевания [9]. Представленные данные об эффективности АЦ при хронических заболеваниях легких подкрепляются и другими исследованиями. Двойное, слепое, многоцентровое плацебо-контролируемое исследование, проведенное Шведским обществом заболеваний легких (Swedish Society for Pulmonary Diseases, SSPD) доказало, что частота обострений хронических бронхитов была значительно, достоверно ниже — на 52,5% в группе больных, длительно получавших АЦ, по сравнению с группой плацебо (р
С. Я. Батагов, доктор медицинских наук, профессор
ГБОУ ВПО Первый СПбГМУ им. ак. И. П. Павлова МЗ РФ, Санкт-Петербург
Ацетилцистеин, 200 мг, таблетки шипучие, 24 шт.
Инструкция на Ацетилцистеин 200 мг, таблетки шипучие, 24 шт.
Состав
24 таблетки в упаковке.
Фармакологическое действие
Муколитическое средство, является производным аминокислоты цистеина. Оказывает муколитическое действие, увеличивает объем мокроты, облегчает ее отхождение за счет прямого воздействия на реологические свойства мокроты. Действие ацетилцистеина связано со способностью его сульфгидрильных групп разрывать внутри- и межмолекулярные дисульфидные связи кислых мукополисахаридов мокроты, что приводит к деполяризации мукопротеидов и уменьшению вязкости мокроты. Сохраняет активность при наличии гнойной мокроты.
Увеличивает секрецию менее вязких сиаломуцинов бокаловидными клетками, снижает адгезию бактерий на эпителиальных клетках слизистой оболочки бронхов. Стимулирует мукозные клетки бронхов, секрет которых лизирует фибрин. Аналогичное действие оказывает на секрет, образующийся при воспалительных заболеваниях ЛОР-органов.
Оказывает антиоксидантное действие, обусловленное способностью его реактивных сульфгидрильных групп (SH-группы) связываться с окислительными радикалами и, таким образом, нейтрализовать их.
Фармакокинетика
Почечный клиренс составляет 30% от общего клиренса.
Ацетилцистеин: Показания
Заболевания органов дыхания и состояния, сопровождающиеся образованием вязкой и слизисто-гнойной мокроты: острый и хронический бронхит, трахеит вследствие бактериальной и/или вирусной инфекции, пневмония, бронхоэктатическая болезнь, бронхиальная астма, ателектаз вследствие закупорки бронхов слизистой пробкой, синусит (для облегчения отхождения секрета), муковисцидоз (в составе комбинированной терапии).
Подготовка к бронхоскопии, бронхографии, аспирационному дренированию.
Удаление вязкого секрета из дыхательных путей при посттравматических и послеоперационных состояниях.
Для промывания абсцессов, носовых ходов, гайморовых пазух, среднего уха, обработки свищей, операционного поля при операциях на полости носа и сосцевидном отростке.
Способ применения и дозы
Применение при беременности и кормлении грудью
Противопоказания для применения у детей в возрасте до 14 лет зависят от лекарственной формы и указаны в инструкции по применению используемого лекарственного препарата.
Противопоказано применение при беременности и в период лактации (грудного вскармливания).
При использовании ацетилцистеина у пациентов с бронхиальной астмой необходимо обеспечить дренаж мокроты. У новорожденных применяют только по жизненным показаниям в дозе 10 мг/кг под строгим контролем врача.
Ацетилцистеин: Противопоказания
Язвенная болезнь желудка и двенадцатиперстной кишки в фазе обострения, кровохарканье, легочное кровотечение, повышенная чувствительность к ацетилцистеину.
С осторожностью применять при следующих заболеваниях и состояниях: язвенная болезнь желудка и двенадцатиперстной кишки в анамнезе, бронхиальная астма, обструктивный бронхит, печеночная и/или почечная недостаточность, непереносимость гистамина (следует избегать длительного применения, т.к. ацетилцистеин влияет на метаболизм гистамина и может привести к возникновению признаков непереносимости, таких как головная боль, вазомоторный ринит, зуд), варикозное расширение вен пищевода, заболевания надпочечников, артериальная гипертензия.
Ацетилцистеин: Побочные действия
Со стороны лабораторных показателей: возможно снижение протромбинового времени на фоне назначения больших доз ацетилцистеина (необходимо наблюдение за состоянием системы свертывания крови), изменение результатов теста количественного определения салицилатов (колориметрический тест) и теста количественного определения кетонов (тест с натрия нитропруссидом).
Взаимодействие
Одновременное применение ацетилцистеина с противокашлевыми средствами может усилить застой мокроты из-за подавления кашлевого рефлекса.
При одновременном применении с антибиотиками (в т.ч. тетрациклином, ампициллином, амфотерицином B) возможно их взаимодействие с тиоловой группой ацетилцистеина.
Ацетилцистеин уменьшает гепатотоксическое действие парацетамола.
Меры предосторожности
При использовании ацетилцистеина у пациентов с бронхиальной астмой необходимо обеспечить дренаж мокроты.
Между приемом ацетилцистеина и антибиотиков следует соблюдать 1-2 часовой интервал.
Ацетилцистеин реагирует с некоторыми материалами, такими как железо, медь и резина, используемыми в устройстве для распыления. В местах возможного контакта с раствором ацетилцистеина следует применять детали, изготовленные из следующих материалов: стекло, пластмасса, алюминий, хромированный металл, тантал, серебро установленной пробы или нержавеющую сталь. После контакта серебро может тускнеть, но это не влияет на эффективность ацетилцистеина и не наносит вреда пациенту.
Следует строго соблюдать соответствие пути введения и применяемой лекарственной формы.