Арава выпадают волосы что делать
Выпадают волосы: почему это происходит, что делать, советы трихолога
Домашний тест на выпадение волос
Многие специалисты по восстановлению волос утверждают, что выпадение — это нормально, но только в том случае, если в сутки вы теряете не более 150 волос. Конечно, никто не будет вести точные расчеты, но если вы заметили, что ситуация вышла из-под контроля, — пора принимать меры. Советуем провести небольшой тест: возьмите в обе руки широкие пряди и слегка потяните за них. Если выпало больше десяти волос — пришла пора обратиться к специалисту.
Причины выпадения волос
Стресс, диета, частое использование плойки, окрашивание, гормональные проблемы, болезни внутренних органов — все это может спровоцировать выпадение.
В последнее время трихологи замечают еще одну проблему — после коронавируса многие люди столкнулись с зудом, жжением, покалыванием в области кожи головы, и в результате с выпадением волос. «В первую очередь с этим сталкиваются те, кто перенес коронавирусную инфекцию с высокой температурной реакцией, пациенты с тяжелыми формами пневмонии, а также те, кому потребовалась госпитализация. Объяснений тут несколько: существует теория, по которой усиление выпадения возникает непосредственно от действия вируса, поскольку в это время иммунная система очень реактивна и реагирует гиперответом, выбрасывает большое количество провоспалительных медиаторов, это оказывается стрессовым для волоса и такой волос раньше времени оказывается в фазе покоя. Таким образом одновременно много волос оказываются в фазе покоя. Обычно эта фаза длится несколько месяцев. Вторая теория связана с тем, что коронавирусная инфекция приводит к формированию микротромбов. Они могут быть в микрорусле волосяного фолликула. Именно поэтому волосы не получают достаточного количества кровоснабжения, кислорода и питательных веществ, что приводит к выпадению. Третьей причиной могут стать лекарственные препараты с мощным иммунносупрессивным действием, которые могут способствовать усилению выпадения волос. Проверить, действительно ли пациент страдает от чрезмерного выпадения волос, можно только на консультации у трихолога. Для этих целей проводятся два теста: первый — трихоскопия для определения состояния волос и кожи головы на данный момент, второй — фототрихограмма, которая состоит из двух этапов, позволяющих оценить соотношение волос, находящихся в фазе роста и фазе выпадения», — объясняет Владимир Вавилов, трихолог, дерматовенеролог, онколог GMS Clinic.
Когда нужно идти к трихологу
К трихологу стоит обращаться, если и до коронавируса у вас были проблемы с волосами и если их потеря затянулась на несколько месяцев. «Если говорить о сезонном выпадении волос, то особого лечения оно не требует. Это естественный процесс, который сам по себе регрессирует. Что касается постковидной потери волос, то мы пытаемся стабилизировать состояние и помочь пациентам. Понятно, что „острые“ потери волос, как правило, проходят сами, но это огромный стресс для наших волос. Поэтому на восстановление может уйти 6–8 месяцев. Врач подберет подходящее лечение, это могут быть витаминные комплексы, а также возможно назначение легких стимуляторов роста — наружно», — отмечает Вавилов.
Домашний уход
Важно понимать, что остановить выпадение тех волос, которые вошли в спящую фазу, невозможно. И главная задача заключается в том, чтобы простимулировать рост новых волос. Для того чтобы вернуть луковицы в активную фазу, выбирайте шампуни, лосьоны и бальзамы, стимулирующие рост волос. Многие специалисты советуют несколько раз в неделю, перед мытьем шампунем, пользоваться скрабами для кожи головы — они стимулируют кровообращение и обладают отшелушивающим эффектом.
1 — активизирующий рост волос спрей, Oribe, 2 — шампунь для восстановления баланса кожи головы «Простые люди», evo, 3 — Репейное масло для волос, Eveline Cosmetics, 4 — тоник укрепляющий от выпадения волос для ежедневного использования, Leonor Greyl, 5 — средство для роста волос с розмарином, Weleda, 6 усилитель роста волос Hair Booster, Nioxin, 7 — шампунь-активатор роста волос с черным перцем, экстрактом петрушки и пантенолом, Mixit
Витамины против выпадения волос и различные добавки к пище не стоит выписывать себе самостоятельно — лучше обратиться к специалисту и подобрать нужные микроэлементы и минералы. Также обратите внимание на свой рацион — включите в него оливковое масло, орехи, авокадо, рыбу, куркуму и имбирь.
Избегайте слишком тугих причесок — несмотря на то что высокий пучок всегда выглядит классно, он может создавать лишнюю нагрузку на пряди. А вот массаж кожи головы, наоборот, поможет усилить кровообращение и активировать обменные процессы.
Салонные и медицинские процедуры
Встречаются случаи, когда домашние процедуры и средства против выпадения волос уже не помогают. Тогда есть повод обратиться к профессионалам. Среди салонных процедур больше всего известны мезотерапия, плазмотерапия и микрографтинг.
При мезотерапии с помощью инъекций в кожу головы вводятся минералы, аминокислоты и витамины, необходимые для здоровья корней волос. Эта процедура не только предотвращает выпадение, но и стимулирует рост новых волос и укрепляет их. При плазмотерапии тромбоцитарную массу или плазму выделяют из собственной венозной крови пациента и вводят в пораженную зону, что способствует запуску резервов организма и регенерации. Микрографтинг — процедура, при которой здоровые волосы пересаживают в проблемные зоны.
Опыт длительного применения лефлуномида (препарат Арава) у больных активным ревматоидным артритом
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Сложность лечения ревматоидного артрита (РА) связана с развитием хронического аутоиммунного воспаления в синовиальной оболочке суставов и развитием агрессивного синовита, разрушающего суставной хрящ и костную ткань головок мелких и крупных суставов. Заболевание носит прогрессирующий характер с постоянным персистированием активности воспаления в течение многих лет и десятилетий [1]. Нестероидные (НПВП) и стероидные (ГК) противовоспалительные препараты дают только временное уменьшение болевого синдрома и клинических проявлений активности. Пик заболеваемости РА приходится на 45–55 лет, что создает для врача дополнительные трудности в лечении. Больные РА нуждаются в постоянной противовоспалительной терапии в течение многих лет. Пожилой контингент представляет собой группу повышенного риска развития осложнений НПВП и в связи с возрастом, и в связи с частым наличием сопутствующей патологии и применением лекарственных средств по их поводу [2]. Базисные (медленнодействующие) противовоспалительные препараты (БПВП) способны в ограниченном числе случаев индуцировать развитие клинических ремиссий при РА но они в большей степени, чем НПВП и ГК, подавляют активность синовита и замедляют прогрессирование деструкции [3]. Тем не менее лечение конкретного больного в течение 10–20 лет требует не только эффективного подавления основных проявлений болезни, но и возможности длительного использования лекарственного средства. Большинство БПВП (соли золота, Д–пеницилламин, алкилирующие цитостатики) высоко эффективны при РА, однако только 30–50% больных переносят эти виды терапии более 12 месяцев. Кроме того, по мере увеличения срока лечения некоторыми из этих препаратов (соли золота, Д–пеницилламин, циклофосфамид, проспидин) развиваются тяжелые и потенциально жизнеопасные осложнения («золотая» почка, «золотое» легкое, мембранозный гломерулонефрит, миастенический синдром, лекарственная волчанка, геморрагический цистит, рак мочевого пузыря и пр.). Метотрексат в последние годы наиболее часто используется как БПВП при РА, что связано с его эффективностью у большинства больных и относительно хорошей переносимостью в течение многих месяцев и лет у большинства больных. Сульфасалазин также отличается хорошей переносимостью при РА, но будучи весьма эффективным при серонегативных вариантах болезни, он не всегда позволяет добиться 50% улучшения по критериям Американского колледжа ревматологов (ACR) при активных серопозитивных вариантах. Поэтому, как и плаквенил, сульфасалазин большей частью применяется при комбинированной базисной терапии РА. Степень токсичности БПВП определяется не столько частотой развития слабых или умеренных нежелательных реакций, которые требуют только временного перерыва в лечении, сколько частотой окончательных отмен препарата из–за непереносимости. Поэтому разработка новых методов эффективной и максимально безопасной терапии является весьма актуальным для клиницистов–ревматологов.
Об отрицательном влиянии некоторых лекарственных средств на цикл развития волосяных фолликулов и рост волос
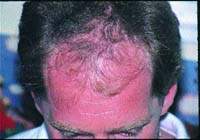
Какие факторы приводят к нарушению роста волос? Обратима ли алопеция, вызванная токсическим действием лекарственных препаратов? Возможно ли лечение медикаментозной алопеции? Воснове нарушения роста волос (их поредения различной степени выра
 |
Какие факторы приводят к нарушению роста волос?
Обратима ли алопеция, вызванная токсическим действием лекарственных препаратов?
Возможно ли лечение медикаментозной алопеции?
Воснове нарушения роста волос (их поредения различной степени выраженности), а также (реже) развития гипертрихоза лежат многочисленные эндогенные и экзогенные факторы. Среди последних немалую роль играет применение различных медикаментозных средств. При этом выпадение волос может наблюдаться не сразу, а через несколько недель или месяцев после начала приема лекарственного препарата или же начаться (либо стать) более выраженным после его отмены. Обычно при длительном применении того или иного препарата развивается диффузная алопеция, причем в патологический процесс вовлекается почти исключительно волосистая часть головы. Лишь в крайне редких случаях возможно развитие универсального облысения, что, в частности, наблюдается при приеме цитотоксических препаратов, например используемых при наличии у пациента опухолевого процесса.
Однако не во всех случаях выпадение волос определяется длительностью приема какого-либо лекарственного средства. Некоторые препараты, например непрямые антикоагулянты, дают такой эффект только в достаточно высоких дозах, а продолжительность терапии в развитии облысения не имеет существенного значения.
Механизм развития алопеции вследствие проведения какой-либо медикаментозной терапии в настоящее время до конца не ясен. Предполагается [5], что в его основе лежит взаимодействие активных субстанций лекарственных веществ с различными клетками, ответственными за рост волос, а именно фолликулярными кератиноцитами, клетками волосяного матрикса, а также соединительнотканными клетками, окружающими волосяную луковицу и перифолликулярные кровеносные сосуды. Наиболее часто мишенью для токсических эффектов лекарственных веществ становятся кератиноциты волосяных фолликулов. Это, как принято считать, обусловлено тем, что около 90% волосяных фолликулов находятся в фазе анагена, или фазе быстрого роста, а кроме того, интенсивный кровоток в кровеносных сосудах дермы, в частности в зоне волосяного сосочка, способствует повышению биодоступности и в ряде случаев токсичности активных ингредиентов [7, 14].
Помимо этого, кератиноциты волосяных фолликулов обладают выраженной способностью (значительно большей, чем кератиноциты эпидермиса) метаболизировать различные вещества, в первую очередь экзогенной природы [13]. Это обусловлено наличием в волосяных фолликулах различных ферментных систем, в частности цитохрома Р-450, локализованного в наружной мембране митохондрий, мембранах ядра и эндоплазматической сети и осуществляющего окисление неполярных органических соединений путем воздействия молекулярного кислорода. По мнению Boyd et al., 1983 [1], для того, чтобы проявился токсический эффект тех или иных веществ, последние должны взаимодействовать с различными клетками-мишенями после прохождения определенного метаболического пути.
Таким образом, кератиноциты волосяных фолликулов, обладая, с одной стороны, механизмами защиты от повреждающего действия экзогенных веществ и системой их элиминации, с другой стороны, в определенной степени способствуют проявлению токсического эффекта определенных лекарств. Вероятнее всего, что в большинстве случаев имеет место как непосредственное влияние активных субстанций лекарственных средств на митотически активные структуры волосяных фолликулов, замедление скорости кровотока в сосудах дермы и соответственно в волосяном сосочке, так и снижение концентрации в сыворотке крови и тканях липидов и белков и изменение их метаболических путей, а также микроэлементов, необходимых для нормального роста волос, вследствие образования хелатных комплексов, в первую очередь с ионами цинка и меди.
Однако одно и то же химическое соединение (лекарственное вещество) не во всех случаях вызывает развитие алопеции, и степень ее выраженности не всегда одинакова. Возможно, что это связано с особенностями взаимодействия между эндогенными и экзогенными факторами [11, 12].
Диффузная алопеция, обусловленная воздействием лекарственных препаратов, как правило, развивается не внезапно, а в течение нескольких месяцев после определенного латентного периода. В этот период отмечается постепенное уменьшение диаметра волосяной луковицы, замедление скорости роста волос. Развиваются дистрофические изменения волосяного стержня вследствие нарушения биосинтеза протеинов, характерным признаком которого является наличие у отрастающих волос заостренного кончика (по типу писчего пера). При анализе трихограммы у таких пациентов отмечается значительное повышение количества волос, фолликулы которых находятся в фазе телогена (30% и более). Однако провести дифференциальный диагноз между диффузной алопецией, индуцированной лекарственным воздействием на волосяной сосочек, и идиопатическим анагеновым или телогеновым выпадением волос очень трудно, так как данные трихограммы и гистологического исследования неспецифичны. В этих случаях правильной диагностике способствует анамнез. Кроме того, поставить верный диагноз может помочь возобновившееся выпадение волос при повторном назначении лекарственного средства, предположительно являющегося этиологическим фактором.
В большинстве случаев выпадение волос, вызванное применением того или иного лекарственного препарата, обратимо. Как правило, восстановление роста волос отмечается через несколько месяцев после прекращения воздействия этиологического фактора и зависит от степени выраженности изменений в волосяном фолликуле. Несмотря на то что обычно рост волос возобновляется самопроизвольно, по нашему мнению, целесообразно проводить соответствующую терапию, направленную на стимуляцию митотической активности клеток волосяной луковицы, синтез кератина и глобулярных протеинов межфибриллярного матрикса.
Лекарственные средства, прием которых может приводить к развитию облысения, широко используются в клинической практике дерматологов, кардиологов, гинекологов, терапевтов, психиатров и врачей других специальностей. Вообще, алопеция может возникнуть в результате применения любого лекарственного средства. Но было выявлено, что чаще всего усиленное выпадение волос наблюдается на фоне приема следующих групп препаратов [4, 6, 10]: витамин А и его производные; блокаторы бета-адренорецепторов (селективные и неселективные); блокаторы ангиотензин-конвертирующего фермента; антибактериальные препараты; нестероидные противовоспалительные средства; антикоагулянты; производные 6-аминохинолина; тиреостатические препараты; блокаторы гистаминовых Н2-рецепторов; нестероидные антиэстрогенные средства; препараты a-интерферона; производные имидазола; антидепрессанты; противосудорожные препараты; нейролептики; противопаркинсонические препараты; производные гидроксихлорохина; производные триазола; кетоконазол; урикостатические препараты; урикозурические препараты; пероральные контрацептивы; цитостатики; антигельминтные препараты; препараты лития; противогерпетические препараты; допаминомиметики (бромокриптин); депилятории (особенно в случае частого их использования на больных поверхностях); борная кислота.
При этом было отмечено, что из вышеуказанных препаратов значительно чаще диффузная алопеция развивается под влиянием противосудорожных препаратов, антидепрессантов, нейролептиков, витамина А и его синтетических производных, цитостатиков, b-блокаторов.
Так, цитостатические препараты, особенно при назначении их в больших дозах, приводят к практически полному прекращению митотического деления клеток волосяной луковицы.
Антибиотики, противогерпетические и другие средства могут нарушать связь матрикса и волосяного сосочка, что резко уменьшает продолжительность фазы анагена, и, следовательно, волосы значительно быстрее, чем в норме, переходят в фазу катагена, а затем в фазу телогена, что приводит к их интенсивному выпадению. В ряде случаев волосяные фолликулы не вступают в фазы катагена и телогена, а волосы выпадают в фазе анагена [2, 14]. Этот механизм, обусловливающий развитие состояния, называемого анагеновым выпадением волос, точно установлен для антикоагулянтов, препаратов, содержащих литий и борную кислоту. С помощью световой микроскопии по определенным признакам (длине корневой части волоса, наличию внутреннего и наружного корневых влагалищ, наличию или отсутствию пигмента в области волосяной колбы и др.) можно определить, на какой стадии произошло нарушение цикла развития волосяного фолликула.
Уменьшают продолжительность фазы роста (фазы анагена) пероральные контрацептивы [3]. Кроме повышения количества телогеновых волос в трихограмме, появления дистрофических волосяных фолликулов, возможно также изменение формы волосяного стержня (волнистые волосы становятся прямыми). В настоящее время причина этого не выяснена. Можно предположить, что так как форма волосяного стержня определяется наличием дисульфидных связей, образованных между прилежащими друг к другу серосодержащими аминокислотными остатками (в первую очередь цистеина и метионина) в полипептидах, входящих в структуру кератина, то изменение формы волоса происходит в результате полного или частичного разрушения этих связей. Это возможно, в частности, при изменении последовательности аминокислотных остатков, или, иными словами, первичной структуры кератина. Тот факт, что после отмены препаратов этой группы волосы не возвращаются к своему исходному состоянию в течение длительного периода времени (четырех и более лет), позволяет предположить развитие мутации в кератиновых генах. Кроме того, по данным клинических наблюдений, подобные нарушения формы волосяного стержня в основном отмечаются в лобно-теменной области, в то время как в затылочной области волосы сохраняют свой первоначальный вид. Как известно, при андрогенетической алопеции изменения волос (постепенное уменьшение размера волосянного фолликула и диаметра волосяного стержня с последующей заменой жесткого волоса на пушковый) наблюдаются также в лобно-теменной области, а затылочная остается интактной. Можно предположить, что в результате применения пероральных контрацептивов происходят изменения в рецепторном аппарате волосяного фолликула. Изменяется его чувствительность к действию гормонов, как и при андрогенетический алопеции, когда подобные изменения рецепторов детерминированы генетически.
Кроме того, пероральные контрацептивы способствуют снижению концентрации витамина В12 в сыворотке крови [8], что также ухудшает состояние волос.
В литературе имеются сообщения о том, что выпадение волос может вызвать применение никотиновой кислоты. С одной стороны, этот препарат обладает выраженным сосудорасширяющим эффектом, с другой, способствует снижению уровня холестерина в крови. Как известно, холестерин является одним из основных липидов, обнаруживаемых в дерме и, следовательно, в волосяном сосочке. Возможно, при этом происходят также изменения в процессе кератинизации, но до настоящего времени механизм действия никотиновой кислоты на рост волос не выяснен [9]. По нашим наблюдениям, никотиновая кислота и ее производные (ксантинола никотинат, теоникол), назначаемые короткими курсами (1–1,5 месяца) и в небольших дозах (0,15–0,3 г в сутки в зависимости от возраста) с целью стимуляции кровообращения в сосудах дермы при различной патологии волос, не вызывают их выпадения. По-видимому, этот эффект, как и при назначении витамина А, является дозозависимым.
Прием некоторых препаратов может вызвать избыточный рост волос, вначале пушковых, которые с течением времени трансформируются в жесткие. Этот эффект, который наиболее часто выражен в тех случаях, когда препарат назначается в значительных дозах и длительно, объясняется, вероятно, более быстрым переходом фазы телогена в фазу анагена. К ним относятся: кортикостероиды, миноксидил, циклоспорин А, D-пеницилламин, дифенилгидантоин, псорален.
Побочное действие этих препаратов давало возможность терапии некоторых форм алопеции, однако достигнутый эффект в подавляющем большинстве случаев оказывается нестойким, рецидив заболевания отмечается в среднем через три-четыре месяца после прекращения лечения. Кроме того, следует учитывать, что риск развития тяжелых побочных эффектов, которые наблюдаются практически у всех пациентов, в первую очередь у принимающих такие препараты, как системные кортикостероиды (а также местные при использовании их на больших поверхностях кожи) и циклоспорин А (в том числе и при локальном его применении), значительно превосходит положительное воздействие на течение алопеции.
Литература
1. Boyd M. R., Grygiel J. J., Miuchin R. F. Metabolic activation as a basis for organ selective toxicity // Clin. Exp. Pharmacol. Physiol. 10: 87-99, 1993.
2. Braun-Falco O. Klinik und Pathomechanismus der Endoxan-Alopecie als Bietrag zum Wesen cytostatischer Alopecien // Arch. Klin. Exp. Dermatol. 212:194-216, 1961.
3. Dawber R. P. R., Simpson N. B., Barth J. H. Oral contraceptives and the hair. Ch. 5, p. 130-131 in Dawber R. P. R. (ed). Diseases of the Hair and Scalp, 1997, 3d edition, Blackwell Science.
4. Dawber R. P. R. Diffuse Alopecia due to Chemicals and Endocrine Factors, Ch. 10.4, p. 411-417 in F. Camacho, W. Motagna Trichology, Disease of the Pilosebaceous Follicle, 1997, Biblioteca Aula Medica, Libros Princeps.
5. Ippen H. Haarausfall durch Medikamente // Dtsch. Med. Wochenschr. 95:1411-1416, 1970.
6. Merk H. F. Drugs Affecting Hair Growth, pp. 601-611 in Orfanos C. E., Happle R. (eds.) Hair and Hair Diseases. Springer-Verlag, 1990.
7. Orfanos C. E., Gerstein E. Haaransfall und Zytostatika // Arztl. Kosmet 6:96-105, 1976.
8. Ramsay I. D., Rushton D. H. Reduced serum vitamin B12 levels during oral cyproterone acetate and ethinyl oestradiol therapy in women with diffuse androgendependent alopecia // Clinical and Experimental Dermatology, 15, 277, 1990.
9. Reeves J. R. T., Maibach H. I. Drug and Chemical Induced Hair Loss. In: Mozzulli F. N., Mainbch H. I. (eds) Dermatotoxicology and Pharmacology. Halsred., New York, 1977.
10. Shelley W. B., Shelley E. D. Alopecia, 55-59 in Advanced Dermatological Therapy, W. B. Saunders Company, 1987.
11. Vesell E. S. Pharmacogenetics: multiple interactions between genes and environment as determinants of drug response // Am. J. Med. 66:183-187, 1983.
12. Vesell E. S., Penno M. B. Assesment of methods to identify sources of interindividual pharmacokinetic variations // Clin. Pharmacokinet. 3:378-409, 1983.
13. Wattenberg W., Leong J. C. Benzpyren hydroxylase in mouse skin //. Proc. Am. Assoc. Cancer Res., 11:81, 1970.
14. Zaum H., Neumann K., Werner G. Die Feistruktur dystrophischer Haare bei Vitamin A und Thallium Intoxikation. Hautarzt 23:544-550, 1972.
Химиотерапия без выпадения волос. Это возможно!
Выпадение волос, связанное с химиотерапией, пожалуй, самый психотравмирующий опыт для людей с онкологическими заболеваниями.
Пациентам очень сложно принять новый облик, трудно решиться показаться «в таком виде», неприятно повышенное внимание посторонних людей.
Особенно тяжело справляются с этим женщины. Они не чувствуют себя привлекательными, а значит, у них пропадает уверенность в себе, появляется чувство незащищенности, снижается самооценка, все время преследует мысль «это заметно».
Чтобы максимально сосредоточиться на успехе лечения и преодолеть сложный этап с минимальными психоэмоциональными потерями, важно знать:
Почему выпадают волосы при химиотерапии?
Действие химиотерапевтических (цитотоксических) препаратов направлено на все быстроделящиеся клетки. Это клетки как злокачественные, так и здоровые, в том числе клетки волосяных фолликулов, они делятся каждые 23-72 часа. Если назначена лекарственная терапия рака химиопрепаратами, волосы могут начать выпадать уже через несколько недель после начала лечения. Это может происходить и постепенно, и резко, только на голове или по всему телу, включая лицо, руки, ноги, подмышки и лобковую часть.
Тотальная алопеция (полная утрата волос навсегда), вызванная химиотерапией, возможна, но наблюдается крайне редко — после долгих лет высокодозной химиотерапии.
Когда волосы начнут расти снова?
Через две-три недели после окончания лечения на голове появятся первые волосы, они будут очень тонкие, «полупрозрачные», похожие на пушок.
Через месяц начнут расти нормальные волосы, скорость роста будет близкой к привычной, но может измениться цвет и структура (толщина и диаметр) волос, они могут начать виться или, напротив, стать прямыми.
Время, которое понадобится для того, чтобы волосы на голове (и на теле, если произошло выпадение) полностью восстановились, варьируется от человека к человеку. Чаще всего выпадают волосы, которые затем же и первыми начнут расти. Поэтому не удивляйтесь, если волосяной покров на макушке будет восстанавливаться быстрее, чем отрастут брови или ресницы.
Полное восстановление волос может занять от 6 месяцев до 1 года.
Холодовой шлем как профилактика выпадения волос при химиотерапии
Эффективная профилактика выпадения волос, связанного с лекарственной терапией онкологических заболеваний, существует. Охлаждение кожи головы, которое проводится непосредственно во время сеанса химиотерапии, может значительно снизить вероятность алопеции или замедлить выпадение волос. Это метод с доказанным уровнем успешности. Положительные результаты при использовании холодового шлема особенно выражены у пациентов с диагнозом рак молочной железы (подтверждающие данные можно найти здесь).
Холодовой шлем — это специальная силиконовая шапочка с неопреновым покрытием, соединенная с охлаждающей системой.
Под воздействием холода снижается активность клеток волосяных фолликулов, деление клеток замедляется, соответственно, снижается сила токсического воздействия химиопрепаратов. Уменьшается и приток крови к волосяным фолликулам, за счет этого химиопрепараты достигают их не в полном объеме. Основа хладагента, используемого в охлаждающей системе, — соляной раствор, в случае протекания он безопасен и для пациента, и для врача, который проводит процедуру гипотермии. Процедуру начинают за 30 минут до сеанса химиотерапии, продолжают во время сеанса и после него (45-90 минут), именно такой, рекомендованный и проверенный подход обеспечивает максимальную защиту. Процедура хорошо переносится, но иногда пациенты чувствуют себя не очень комфортно из-за ощущения холода, поэтому рекомендуется выбирать одежду, в которой будет тепло.
В 2017 году гипотермия была одобрена Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США для всех солидных новообразований (опухолей с конкретной локализацией) с некоторыми исключениями.
В Рассвете успешно применяют подобную сопроводительную терапию. Для профилактики алопеции, вызванной химиотерапией, в клинике используется самая современная система охлаждения кожи головы: аппарат Orbis 2 компании Paxman coolers (США) — ведущего производителя таких медицинских устройств. Процедура гипотермии проводится согласно международным протоколам и направлена на повышение качества жизни наших пациентов, столкнувшихся с трудным диагнозом.
Противопоказания гипотермии кожи головы:



